Jacqueline liegt auf Rozenburgh begraben, einem kleinen Friedhof in Voorschoten bei Den Haag. Sechs Jahre lang hatte sie gegen den Krebs gekämpft – vergeblich.
Mein Tod gehört mir. Sterbehilfe in den Niederlanden. Eine Sendung von Kerstin Schweighöfer.
Als Jacqueline wusste, dass es keine Aussicht auf Heilung mehr gab und ihr allerhöchstens noch ein paar Wochen blieben, bat die 59-jährige Niederländerin ihren Hausarzt um Sterbehilfe.
"Mein Vater und ich haben das akzeptiert", erzählt ihre Tochter Fleur van Putten.
Meine Mutter wollte sich die letzten allerschlimmsten Wochen ersparen. Jedem, der gegen den Tod kämpft und eines Tages akzeptieren muss, dass er diesen Kampf nicht mehr gewinnen kann, gönne ich das Recht, sagen zu dürfen: Bitte, Doktor, helfen Sie mir beim Sterben. Meine Mutter konnte friedlich sterben. Und in Würde."
"Ich gehe auf die Reise"
Fleurs Mutter Jacqueline erfüllte alle Kriterien, um für Sterbehilfe in Frage zu kommen: Sie war unheilbar krank ohne Aussicht auf Genesung, ihr Leiden unerträglich, und sie hatte den Wunsch zu sterben selbst mehrfach ausdrücklich geäußert.
Denn auch in den Niederlanden darf kein Mensch gegen seinen Willen getötet werden, es geht um Tod auf Verlangen. Willensunfähige Menschen wie etwa Komapatienten fallen also nicht unter die niederländische Sterbehilferegelung.
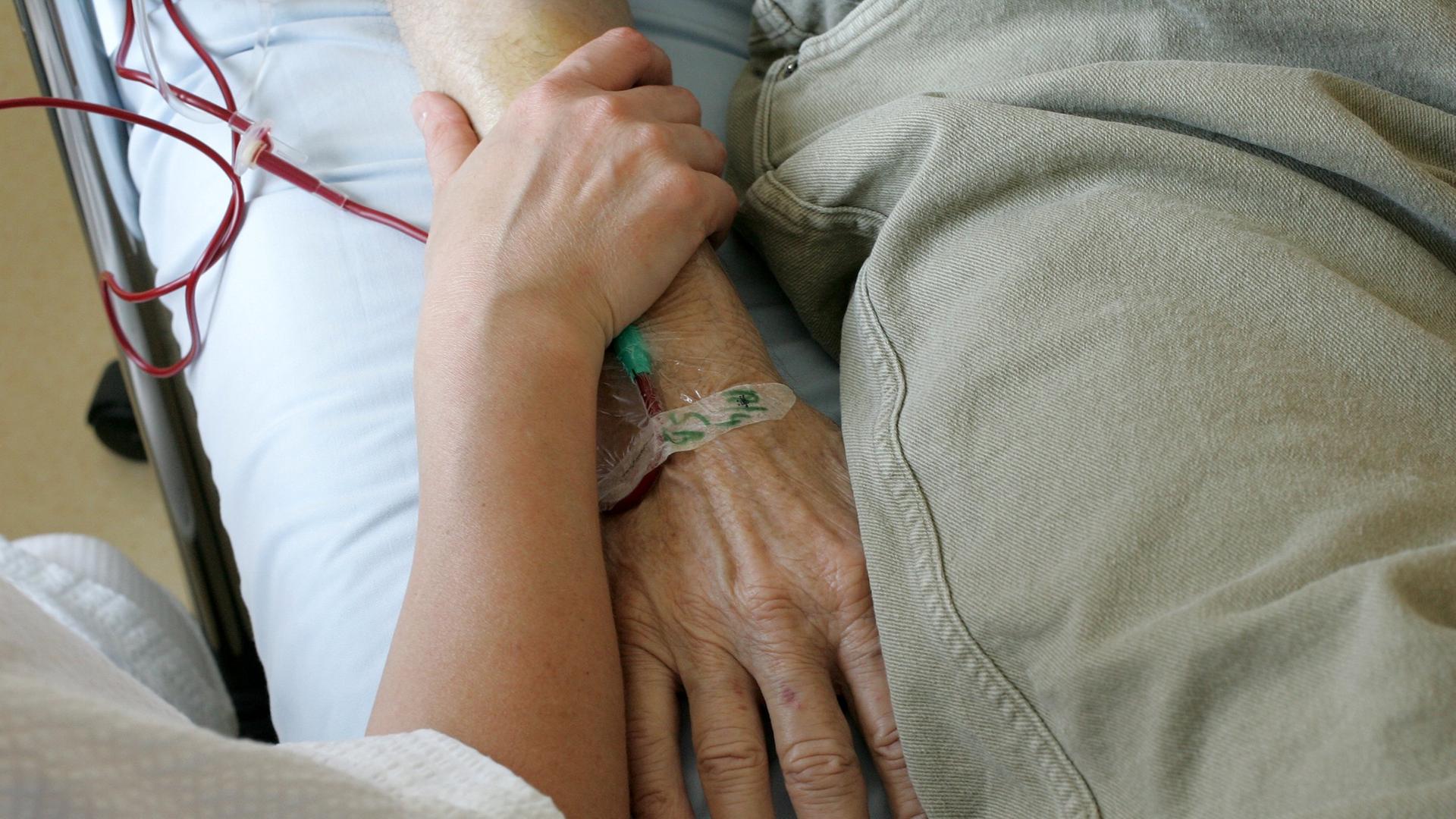
Von ihren engsten Freunden habe sich die Mutter noch persönlich verabschieden können, erzählt Fleur van Putten auf dem Heimweg. Alle anderen rief sie am Abend vor ihrem Tod an, um Adieu zu sagen: "Es ist so weit, ich gehe auf die Reise." Am nächsten Morgen, als der Hausarzt eintraf, sass Fleur zusammen mit ihrem Vater an ihrem Bett. Erst versetzte der Arzt die Sterbende mit einer Spritze in tiefen Schlaf, dann folgte die zweite - die tödliche Injektion. "Wir hielten ihre Hand", erinnert sich Fleur:
"Meine Mutter sagte noch, wie sehr sie uns liebte; mehr konnte sie nicht sagen, so geschwächt war sie bereits. Und mehr brauchte sie auch nicht zu sagen. Was gesagt werden musste, hatten wir in den Tagen zuvor bereits gesagt. Wir hatten Zeit, ganz bewusst Abschied zu nehmen. Und dann ist meine Mutter friedlich eingeschlafen."
Kriterien für die Sterbehilfe
Der Hausarzt der Familie van Putten brauchte keine Strafverfolgung zu fürchten, denn er hatte sich an alle Vorschriften gehalten: zuvor zog er einen Kollegen zu Rate und prüfte zusammen mit ihm, ob seine Patientin alle Kriterien für Sterbehilfe erfüllte; anschließend meldete er den Fall umgehend einer der fünf regionalen Prüfkommissionen. Sie bestehen aus Juristen, Ärzten und Ethikern und kontrollieren, ob der Arzt sorgfältig gehandelt hat oder strafrechtlich verfolgt werden muss.
Auf diese Richtlinien hatten sich die pragmatischen und auf Transparenz bedachten Niederländer 2002 nach einer fast 30 Jahre langen gesellschaftlichen Debatte geeinigt, erzählt Professor Theo Boer. Der 58-jährige evangelische Theologe lehrt medizinische Ethik an den Universitäten Kampen und Groningen und gehörte neuneinhalb Jahre lang einer der regionalen Prüfstellen für Sterbehilfe an:
"Das Gute an unserer Regelung: Sterbehilfe ist nach wie vor verboten – es sei denn, dass. Jeder Fall muss geprüft werden. Das ist ein typisch niederländischer, ein protestantischer Kompromiss. Denn Protestanten legen großen Wert auf Transparenz. Wir halten es mit Luther: 'Sündige tapfer!' Hinzu kommt das Element der Barmherzigkeit. Sowie unsere Auffassung, dass die Gebote für den Menschen da sind und nicht der Mensch für die Gebote. Also, es waren bahnbrechende Protestanten, denen wir unseren Sterbebehilfeparagraphen zu verdanken haben!"
Die "größte Vereinigung der Welt"
Zu den wichtigsten Wegbereitern gehören die Mitglieder der NVVE, der "Vereinigung für ein freiwilliges Lebensende", die sich seit den frühen 1970er Jahren dafür eingesetzt hatten, Sterbehilfe zu enttabuisieren und legal zu regeln. Sie wissen den größten Teil der Bevölkerung hinter sich: Mehr als 85 Prozent aller Niederländer befürworten ihren Sterbehilfeparagraphen.
Das ergab 2017 eine Untersuchung, die das niederländische Statistikbüro CBS zusammen mit vier Uni-Kliniken des Landes im Auftrag des Gesundheitsministeriums durchführte. Die NVVE finanziert sich ausschliesslich über die Beiträge ihrer Mitglieder. Rund 167.000 sind es:
"Damit sind wir die größte Vereinigung der Welt", sagt Direktorin Agnes Wolbert.
"Ich bin stolz darauf, dass wir Niederländer letztendlich den Mut hatten, uns diesem Problem zu stellen, so komplex und schwierig es auch ist. In aller Offenheit - transparent und sorgfältig. 30 Jahre hat es gedauert, aber nun braucht bei uns kein Arzt mehr heimlich Sterbehilfe zu leisten. Nun können Patienten bei aussichtslosem und unerträglichem Leiden selbst entscheiden, wann und wie sie sterben wollen – bei vollem Bewusstsein, unabhängig und in eigener Regie: 'Ich bin es, der diese Entscheidung trifft. Ich ganz allein.' Diese Autonomie ist uns Niederländern sehr wichtig. Das ist Teil unserer Kultur, das gehört zu uns."
Mündige Patienten
In den letzten zehn Jahren ist die Zahl der geleisteten Sterbehilfefälle stark angestiegen. 2017 wurde Sterbehilfe in den Niederlanden rund 6.500 Mal geleistet. Das sind gut 4,5 Prozent aller Sterbefälle. 2010 waren es noch 2,8 Prozent. Das ergab die jüngste Evaluierung des Sterbehilfeparagraphen, die alle fünf Jahre im Auftrag der Regierung von einem unabhängigen Expertengremium durchgeführt wird. Für 2018 zeichnet sich erstmals ein leichter Rückgang ab, die Zahlen scheinen sich zu stabilisieren.
Die Ursachen für die deutliche Steigung zwischen 2010 und 2017 sind unklar, der niederländische Gesundheitsminister hat eine Untersuchung zu ihrer Klärung angekündigt. Ein Grund könnten die immer mündiger gewordenen niederländischen Patienten sein. Für viele ist Sterbehilfe ein Recht geworden, auf das sie pochen. Theo Boer sieht diese Entwicklung kritisch:
"Dabei haben sie dieses Recht überhaupt nicht, rein juristisch gesehen geht es um eine Handlung im Ausnahmefall, die durch eine Notsituation gerechtfertigt sein muss. Doch die Ausnahme wird immer mehr zur Regel, das ist der Trend."
Tod auf Bestellung?
Was Theo Boer und Vertreter der Kirchen darüber hinaus kritisieren: Es geht auch nicht mehr nur um Krebspatienten im Endstadium wie Jacqueline van Putten, also die ursprüngliche Zielgruppe. Inzwischen bekommen auch Senioren Sterbehilfe, die an so genannten multiplen Alterserkrankungen leiden, sprich: sich nicht mehr bewegen können, inkontinent sind und darüberhinaus auch noch blind und taub. Denn ausschlaggebend ist das Kriterium des unerträglichen und aussichtslosen Leidens.
Auch Patienten mit Herz- und Kreislauf- oder Nervensystemerkrankungen wie ALS können sich deshalb auf den Sterbehilfeparagraphen berufen. Ebenso Psychiatrie- und Alzheimerpatienten. 2017 haben 166 Demenzkranke Sterbehilfe bekommen. Alzheimerpatienten können den Wunsch nach Sterbehilfe in einer schriftlichen Erklärung festlegen. Diese Erklärung ist auch dann noch gültig, wenn der Patient – Jahre später – nicht mehr fähig ist, selbst zu kommunizieren und zu sagen, dass er sterben möchte, so NVVE-Direktorin Wolbert:
"Wir raten allerdings allen Patienten, sofort nach einer Alzheimerdiagnose Kontakt mit dem Hausarzt aufzunehmen und, schwarz auf weiß, klare Absprachen zu machen. Die schriftliche Erklärung sollte regelmässig und in immer kürzeren Abständen aktualisiert werden. Auf diese Weise weiß der Arzt, woran er ist, und kennt seinen Patienten. Gute, eindeutige Absprachen, darauf kommt es an."
Für Kritiker ist das Tod auf Bestellung. Denn, so fragt Ethiker Theo Boer: Bin ich nach Ausbruch der Krankheit noch derselbe Mensch, der diese Erklärung abgegeben hat?
"Schwere Phasen gehören zum Leben"
Die niederländische Gesellschaft verlerne immer mehr den Umgang mit Leiden und Schmerzen und mache stattdessen um beides einen immer grösseren Bogen, so Theo Boer:
"Menschen sagen mir oft: 'Ich habe nicht darum gebeten, auf diese Welt zu kommen – dann will ich wenigstens den Zeitpunkt bestimmen, wenn ich sie wieder verlasse.' Aber das Leben kennt doch kein Zustimmungsrecht! Wir werden nicht gefragt, in unsere Existenz einzuwilligen - wir haben zu akzeptieren, dass es uns gibt! Schwere Phasen im Leben gehören dazu. Das ist part of the deal!"
Die Bereitschaft der Ärzte, Sterbehilfe zu leisten, ist zwar gestiegen. Auch das belegt der jüngste Evaluierungsrapport: 2010 haben Ärzte in 45 Prozent aller Bitten um Sterbehilfe eingewilligt, 2015 waren es 55 Prozent. Aber andersherum bedeuten diese 55 Prozent auch, dass immer noch fast jeder zweite Arzt die Bitte um Sterbehilfe ablehnt . Und das, obwohl jeder dritte von ihnen, das ergab die Evaluierung ebenfalls, von Familienangehörigen inständig gebeten wurde, einem Patienten beim Sterben zu helfen. Und jeder zweite Mediziner fühlt einen gesellschaftlichen Druck, Sterbehilfe leisten zu müssen. Weil es sich so gehört.

Paul Lieverse ist Anästhesist. Zusätzlich hat er sich auf die Palliativmedizin spezialisiert, auf die Schmerz-Linderung. Der Tod gehört zu seiner Arbeit, aber, betont der 65-jährige Niederländer: Beim Sterben geholfen hat er einem seiner Patienten noch nie. Es gebe immer andere Möglichkeiten:
Paul Lieverse vom Christian Medical Fellowship, einem Zusammenschluss evangelikaler Mediziner, lehnt Sterbehilfe ab. Für ihn verliert das Leben nie seinen Sinn, schließlich stehe in der Bibel "Du sollst nicht töten". Der Arzt weigert sich auch, Patienten, die dennoch um Hilfe beim Sterben bitten, an einen anderen Kollegen weiter zu verweisen. "Das wäre Beihilfe zur Sterbehilfe", sagt er:
Für Lieverse ist nicht Sterbehilfe der letzte Ausweg, sondern palliative Sedierung. Wenn Patienten in Atemnot geraten, Angst- und Panik-Anfälle bekommen oder zu ersticken drohen, versetzt er sie in tiefen Schlaf, aus dem sie nicht mehr aufwachen. Nach ein paar Tagen sterben sie.
Palliativmedizin statt Sterbehilfe?
Doch dieses Schlafmittel verabreicht er seinen Patienten nicht mit der Absicht, ihr Leben zu verkürzen. Das sei ein wesentlicher Unterschied, betont er.
"Sterbehilfe bedeutet für den Patienten im Grunde genommen: 'Du zählst nicht mehr mit, du bist es nicht mehr wert, weiter zu leben.' Und gerade das ist ja der wichtigste Aspekt der Palliativ-Medizin. Ich sage meinen Patienten: 'Egal, wie entstellt du bist, egal, wie sehr du stinkst oder wie seltsam du dich aufgrund der Medikamente, die du schlucken musst, benimmst: Du bist wichtig, wir wollen weiterhin mit dir zu tun haben, wir sind für dich da.' Das ist etwas ganz Anderes als auszustrahlen: 'Du zählst nicht mehr mit, es kann besser vorbei sein’."
Die jüngste Evaluierung des Sterbehilfeparagraphen ergab, dass die Zahl der Menschen, die während palliativer Sedierung sterben, also in Bewusstlosigkeit, in den Niederlanden weitaus stärker gestiegen ist als die der Sterbehilfefälle: Sie hat sich zwischen 2005 und 2015 mehr als verdoppelt – von 8,2 Prozent auf 18 Prozent. Noch einmal zum Vergleich die Zahl der Sterbehilfefälle: Sie beträgt gut 4,5 Prozent. Eine auffallende Entwicklung, findet man bei der "Vereinigung für ein freiwilliges Lebensende" NVVE.
Auch die Ursache dieser Steigung müsse untersucht werden, fordert Direktorin Wolbert:
"An und für sich ist das kein Problem, aber wir wollen nicht, dass die palliative Sedierung für Ärzte zu einer einfachen Alternative wird, um sich vor Sterbehilfe zu drücken. Es geht um zwei völlig verschiedene Dinge! Wer sich für Sterbehilfe entscheidet, möchte bei vollem Bewusstsein sterben, er will die Regie behalten und nicht abhängig werden. Bei palliativer Sedierung hingegen wird man bewusstlos gemacht und weiß nicht mehr, was mit einem passiert, es kann eine Woche dauern, bis man tot ist, denn man stirbt, weil man aufgehört hat, zu essen und zu trinken. Wichtig ist, dass der Patient das weiß. Er hat frei darüber entscheiden zu dürfen, was er will – er, nicht der Arzt! Der darf palliative Sedierung nicht missbrauchen als Fluchtweg, weil bei Sterbehilfe unter Umständen Strafverfolgung drohen kann."
Zweite Chance auf den Tod
Ein unauffälliges Backsteinhaus in Den Haag, unweit von Europol und dem UN-Sondertribunal für das ehemalige Jugoslawien. Links neben der Klingel ein unauffälliges Schildchen: Levenseindekliniek steht darauf. Lebensendeklinik.
Hier können sich Menschen melden, die keinen Arzt finden konnten, der bereit ist, ihnen beim Sterben zu helfen. Obwohl sie eigentlich unter die legale Regelung fallen, betont der Direktor der Sterbehilfeklinik Steven Pleiter:
"Es gibt zwei Hauptgründe, weshalb Ärzte sich weigern, Sterbehilfe zu leisten: erstens aus persönlichen oder aus Glaubensgründen. Der zweite Grund ist Unsicherheit, Angst: Viele Ärzte wissen nicht, welchen Raum ihnen das Gesetz bietet. Bei Krebspatienten ist die Bereitschaft zu helfen da. Aber nicht mehr bei Demenz- oder bei Psychiatriepatienten, das ist vielen Ärzten zu kompliziert, das lehnen sie ab. Solche Patienten bekommen bei uns eine zweite Chance."
Die Lebensendeklinik ist eine Initiative der NVVE. Im Auftrag dieser Klinik reisen 50 ambulante Sterbehilfeteams durchs Land und prüfen jeden Fall erneut. Jeder dritte wird erneut abgelehnt.
Die Zahl der geleisteten Sterbehilfefälle ist dennoch regelrecht explodiert: von 53 bei der Gründung 2012 auf 747 Fälle 2017. Zahlen über 2018 liegen noch nicht vor. Und das, obwohl das Krankheitsbild sehr viel komplexer und Krebs die Ausnahme ist, so Direktor Pleiter:
"Normalerweise geht es in den Niederlanden in rund 75 Prozent aller Fälle um terminale Krebspatienten und in 25 Prozent um andere Erkrankungen. Bei uns in der Lebensendeklinik ist es genau umgekehrt: nur 25 Prozent Krebs und 75 Prozent andere Leiden."
Zum Beispiel somatische Erkrankungen wie MS, die Muskelkrankheit ALS oder die Folgen von Schlaganfällen. Aber auch Demenz- und Psychiatriepatienten. Menschen, die unter einer Anhäufung altersbedingter Gebrechen leiden wie Blind- und Taubheit, Inkontinenz, Geh- und Schluckbeschwerden.
"Schmerzgrenze erreicht"
Eine Entwicklung, die viele Niederländer bedenklich stimmt. Ist damit nicht eine rote Linie überschritten worden? "Wir sind über unser Ziel hinausgeschossen", findet Ethikprofessor Theo Boer. 2014 ist er aus der regionalen Prüfkommissionen ausgetreten – nach fast zehn Jahren. Ausschlaggebend sei zwar eine Professur gewesen, aber, so betont er:
"Das kam mir sehr gelegen, denn für mich war die Schmerzgrenze erreicht. Wir segnen immer mehr Fälle ab, für die unser Sterbehilfeparagraph eigentlich nie gedacht war. Psychiatriepatienten oder Menschen mit multiplen Altersgebrechen hätten noch Jahre leben können! Wir haben es versäumt, in unseren Sterbehilfeparagraphen das Kriterium des voraussehbaren Todes aufzunehmen: foreseeable death heisst das im Fachjargon. Dass der Patient in kurzer Zeit ohnehin gestorben wäre."
Bislang wurde noch kein Arzt strafrechtlich verfolgt. Die weitaus meisten Ärzte handeln vorsichtig und sorgfältig. Nur in Ausnahmefällen haben die Prüfkommissionen Fälle an die Staatsanwaltschaft weitergeleitet, aber die hat es noch nie für nötig befunden, auch wirklich zur Strafverfolgung überzugehen. Von groben Verstößen gegen die Richtlinien konnte keine Rede sein.
Staatsanwaltschaft ermittelt
Doch im vergangenen Jahr gab die Staatsanwaltschaft bekannt, erstmals in gleich fünf Fällen ermitteln zu wollen. In drei Fällen wurden die Ermittlungen inzwischen wieder eingestellt, doch in einem Fall wird es erstmals seit Inkrafttreten des Sterbehilfeparagraphen 2002 zu einem Prozess kommen. Das Verfahren richtet sich gegen die Ärztin eines Pflegeheims, die 2016 bei einer schwer demenzkranken 74-Jährigen Sterbehilfe geleistet hatte. Es liegt zwar eine schriftliche Erklärung vor, aber die wurde von den Prüfkommissionen als unklar und widersprüchlich befunden. Darin ließ die Patientin Jahre vor ihrem Umzug in das Pflegeheim festlegen, dass sie Sterbehilfe wolle, sobald sie durch die Krankheit ein anderer Mensch werde und in ein Pflegeheim müsse – aber, und das steht ebenfalls in der Erklärung: wenn sie "die Zeit dafür reif erachte".
Theo Boer hofft, dass dieser Fall endlich eine längst fällige Debatte auslöst, wie sich die Sterbehilfe seit 2002 entwickelt hat:
"Sterbehilfe ist für den modernen Niederländer ein Kronjuwel, an das man nicht kommen darf. Weil sie zu den Niederlanden gehört wie die Tulpen und Klompen."
Bei der NVVE hingegen spricht man von einer Tragödie für die Ärztin, die sich nun vor Gericht verantworten muss.
Calvinistischer Wind
Ursache sei die Mitte-Rechts-Regierung, die seit Ende 2017 in Den Haag am Ruder ist: eine Viererkoalition, der nicht nur die Rechtsliberalen von Premierminister Mark Rutte und die liberalen D66-Demokraten angehören, sondern auch die Christdemokraten und die strengkalvinistische kleine Christenunion – zwei Parteien, die Sterbehilfe ablehnen, so NVVE-Direktorin Agnes Wolbert:
"Die Justiz will ein Zeichen setzen, in Den Haag weht ein anderer, ein konservativerer Wind. Es ist nicht so, dass die Ärzte auf einmal unsorgfältiger geworden sind. Was sich geändert hat, ist die Reaktion der Justiz."
Die Bildung dieser Vier-Parteien-Koalition, in der strenggläubige Calvinisten das Zünglein an der Waage spielen, hat auch dazu geführt, dass die liberalen D66-Demokraten ihre Kronjuwelen vorerst in die Schublade stecken mussten:
Sie hatten bereits einen Gesetzesentwurf ausgearbeitet, der es auch alten, aber gesunden Menschen ermöglichen soll, Sterbehilfe zu bekommen, nämlich dann, wenn sie ihr Leben als vollendet betrachten. Voltooid leven, heißt diese Initiative, vollendetes Leben, erklärt NVVE-Direktorin Wolbert:
"Es geht um Menschen die keine medizinischen Beschwerden haben, aber die fertig mit dem Leben sind. Menschen, die sagen: 'Ich bin 90, meine Kinder sind bereits tot, alle meine Freunde auch. Es ist gut gewesen, es reicht. Ich will nicht mehr.'"
So wie Pieter Jiskoot, Witwer und pensionierter Schiffsmaschinist aus Zeeland. Er ist im letzten Jahr im Alter von 95 Jahren friedlich eingeschlafen. Jiskoot war bis zuletzt ein glühender Vorkämpfer für voltooid leven.
Auch in einem Gespräch mit dem Deutschlandfunk hatte er sich dafür eingesetzt.
"Wenn ich sehe, wie Menschen in Pflegeheimen an ihr Ende kommen müssen: Sie tragen Windeln, müssen gefüttert und gewaschen und in einem Kran aus dem Bett gehievt werden. So will ich nicht enden. Und deshalb will ich auch dafür sorgen können, dass es mit mir nicht so weit kommt. Wieso soll ich mir das von Politikern unter 60 verbieten lassen? Die haben doch keine Ahnung, was es heißt, alt zu sein? Wieso können junge Leute darüber entscheiden, wie und wann ich zu sterben habe? Das will ich selbst bestimmen!"