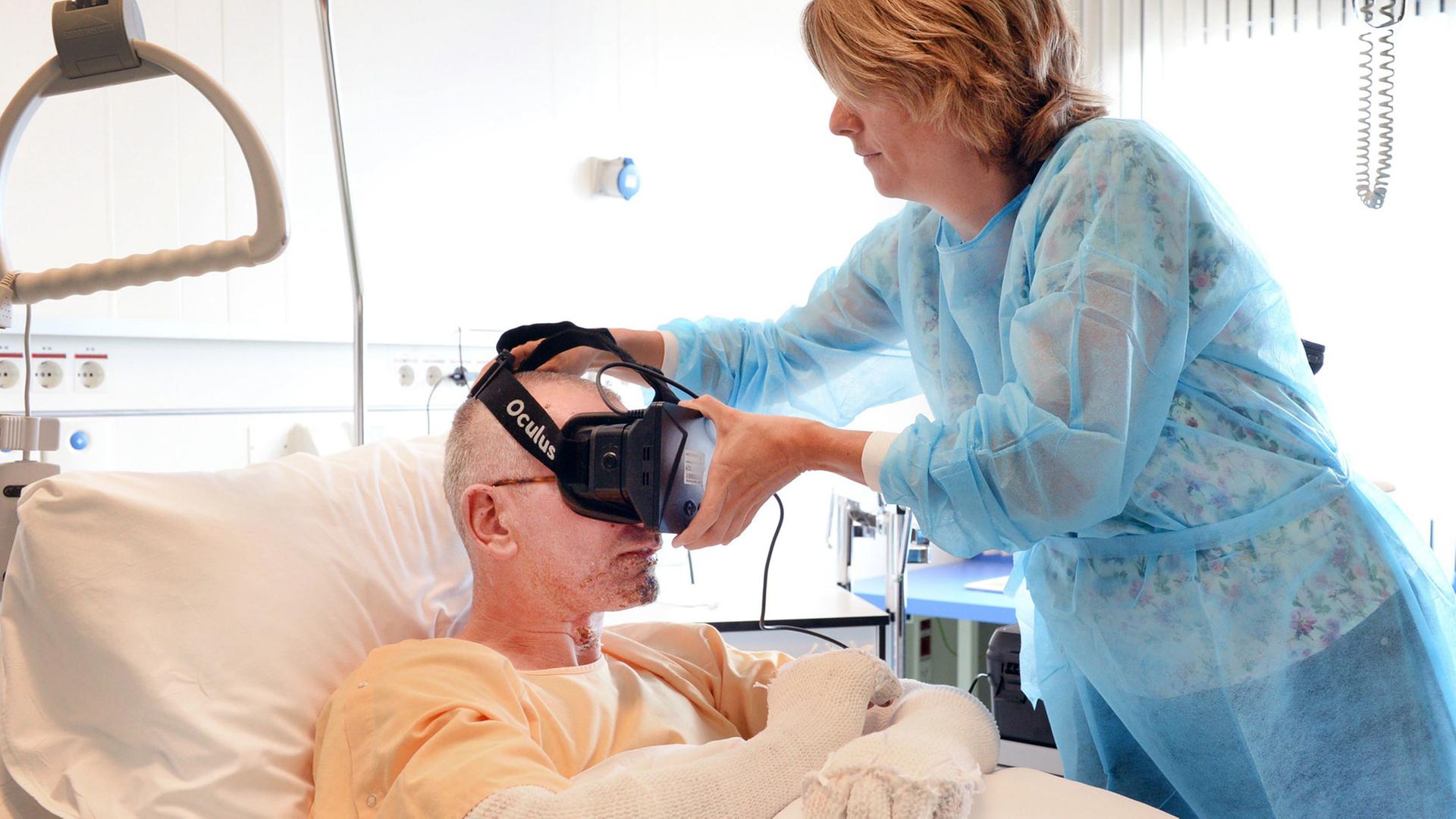
Arndt Reuning: In der Welt der Computerspiele gehört die Virtuelle Realität längst zum Alltag. Mit einer VR-Brille tauchen sie ab in Phantasiewelten. Aber auch im industriellen Umfeld werden diese Simulationen verwendet – zum Beispiel, um Arbeitsabläufe und -umgebungen ergonomisch zu optimieren.
Ein weiteres Anwendungsfeld für die Virtuelle Realität eröffnet sich in der Medizin, etwa bei der Behandlung von Angststörungen oder in der Rehabilitation von Schlaganfall-Patienten. Doch auch hier sollten ethische Überlegungen eine wichtige Rolle spielen, findet Dr. Philipp Kellmeyer vom Universitätsklinikum Freiburg. Mit zwei Kollegen hat er dazu einen Aufsatz veröffentlicht in "Nature Medicine".
Ich wollte von ihm wissen, ob es denn bereits VR-Anwendungen im therapeutischen Bereich gibt?
Philipp Kellmeyer: Ja, also dadurch, dass die kommerziell erhältlichen Systeme immer erschwinglicher und von der Qualität immer besser werden, werden diese jetzt vielfältig genutzt von Forschungsgruppen weltweit, insbesondere in den Bereichen der Psychotherapie, Psychiatrie, aber auch im Bereich der Rehabilitation, beispielsweise bei Schlaganfall oder anderen Erkrankungen.
Reuning: Wie sieht das denn ganz konkret aus, können Sie da einfach mal ein Beispiel für solch eine Anwendung schildern?
Kellmeyer: Also ein Beispiel wäre in der Verhaltenstherapie, wenn man jetzt beispielsweise Höhenangst hat, dann gibt es mittlerweile sehr gute und überzeugende Simulationen, die große Höhe simulieren, beispielsweise dass man an einem Abgrund steht oder sowas und dort dann mithilfe der Therapeutin oder des Therapeuten in dieser realistischen Simulation lernt, mit der Höhe besser umzugehen, möglicherweise so Höhenangst abzubauen. Das gleiche Konzept kann man natürlich für andere spezifische Ängste verwenden wie beispielsweise Angst vor Spinnen oder andere konkrete objektbezogene Ängste.
"Man ist in einem sicheren Umfeld"
Reuning: Also man würde in der virtuellen Realität konfrontiert mit seiner Angst, weiß aber gleichzeitig, sie ist nicht real. Man ist also in einem sicheren Umfeld.
Kellmeyer: Genau, man ist in einem sicheren Umfeld, aber durch die Simulationskapazität der modernen Systeme sind die mitunter so überzeugend. Es gibt ja auch noch so einen anderen Ansatz, der sogenannten "augmented reality", wo also hochrealistische Simulationen hineinprojiziert werden in die eigentlich reale Umwelt, gibt es auch Hinweise, dass beispielsweise das zum Beispiel bei der Bekämpfung von Angst vor Spinnen besser helfen könnte, wenn man im Prinzip die reale Umwelt hat und über ein Projektionssystem aber so eine hochrealistische Simulation einer Spinne auf die Hand oder auf den Tisch projiziert wird beispielsweise.
"Ethische Grenzen mitdenken"
Reuning: Nun schreiben Sie aber in Ihrer Veröffentlichung in "Nature Medicine", dass gewisse ethische Regeln gelten müssen, wenn VR zur Therapie genutzt wird. Woran denken Sie denn dabei?
Kellmeyer: Also wir denken einerseits an Anwendungszusammenhänge, in der jetzt besonders vulnerable Gruppen von Patienten mit dieser Technologie behandelt werden. Vulnerabilität ist allgemein eine Verletzlichkeit oder Risikoschäden zu erleiden, weil man schon beispielsweise durch eine Krankheit eine bestimmte Beeinträchtigung der Denkfähigkeit oder des Fühlens hat.
Nehmen wir das Beispiel von einem Patienten mit Alzheimer, der vielleicht schon starken Gedächtnisverlust hat, sehr oft umherläuft, sich dabei verirrt. Solches Verhalten wird jetzt dann in Heimen oder anderweitig oft medikamentös behandelt, dass die Leute ruhiger sind, nicht so weglaufen. Man könnte sich vorstellen, dass man hochrealistische VR-Simulationen einsetzt, die zum Beispiel das Zuhause desjenigen simulieren und die dadurch insgesamt ruhiger werden, weniger weglaufgefährdet sind.
Dann kann man sagen, okay, auf der einen Seite hat man einen gewünschten therapeutischen Effekt und spart vielleicht sogar an Medikamenten und hat auch unerwünschte Nebenwirkungen der Medikamente eingespart, aber andererseits macht man es unter Zuhilfenahme mit einer Täuschung, mit einer Illusion, und das schränkt im Prinzip ja auch bestimmte Grundrechte und auch die Autonomie der Patienten relevant ein, sodass man in Abhängigkeit von dieser Vulnerabilität, von der Verletzlichkeit immer ganz genau schauen muss, wo sind die ethischen Grenzen des Einsatzes solcher sehr überzeugungsmächtiger Technologien wie virtuelle Realität.
Kellmeyer: Teilhaberorientierteren Ansatz nötig
Reuning: Aber könnte man dann auch nicht hier argumentieren, wer heilt oder wer hilft hat recht, auch wenn das auf Kosten der Autonomie der Patienten geht?
Kellmeyer: Das ist so ein bisschen Frage des zugrunde liegenden Wertsystems. Im angloamerikanischen Raum, wo ja sehr oft vom Ende her gedacht wird, genau mit diesem: wer heilt hat recht, also der Zweck heiligt die Mittel, wie es so schön heißt, ist bei uns in der medizinischen Tradition natürlich die Autonomie sehr stark im Fokus. Man denke an das Instrumentalisierungsverbot, der zweite Imperativ von Kant, dass man einen Menschen nie als Zweck, sondern Ende selbst betrachten sollte, und insofern muss man sich ganz genau überlegen, ist es legitim, jetzt die Autonomie oder die Willensfreiheit des Patienten einzutauschen gegen einen gewünschten therapeutischen Effekt, oder gibt es vielleicht Alternativen, die man verwenden kann.
Das Argument, was wir jetzt haben oder das Hauptargument ist, dass bisher in der Entwicklung solcher technologischen Anwendungen noch viel zu wenig die Perspektive der Patientinnen und Patienten berücksichtigt wird. Das heißt, eine verantwortliche Entwicklung solcher Technologien würde die Befürchtung, Hoffnung, Wünsche der Patienten schon von einem ganz frühen Entwicklungszeitpunkt mit einbeziehen, also nutzerzentriertes Design als Stichwort.
Reuning: Technologische Lösungen sollten nur da eingesetzt werden, wo die Probleme nicht politisch oder sozial gelöst werden können, so argumentieren Sie in Ihrer Veröffentlichung. Was genau meinen Sie damit, eben die Mitsprache der Patienten bei der Entwicklung dieser Technologie?
Kellmeyer: Ja, insgesamt einen vielmehr teilhaberorientierteren Ansatz in der Entwicklung solcher technologischen Lösungen oder Therapien in der Medizin, weil sonst die Gefahr besteht, dass man Probleme, die man möglicherweise durch mehr Zuwendung oder bessere Ausbildung von Personal oder besseres Setting in Krankenhäusern und Pflegeheimen lösen könnte. Dass man immer zuerst nach einer technologischen Lösung schaut, das nennt man auch technologischen Solutionismus.
Beispiel wäre beim Klimawandel, es gibt jetzt irgendwie Erderwärmung, Luftverschmutzung, und jetzt erfinden wir eine neue Technologie, um Partikel aus der Luft wieder zu entfernen – Geo-Engineering oder sowas –, anstatt an die zugrunde liegenden Ursachen dranzugehen und die Ressourcen darauf zu konzentrieren.
Das heißt, man muss immer ganz genau schauen, ist das jetzt wirklich notwendig, eine Technologie einzusetzen, oder ist es vielleicht durch menschliche Zuwendung oder eine Änderung der Situation auch getan.
Äußerungen unserer Gesprächspartner geben deren eigene Auffassungen wieder. Der Deutschlandfunk macht sich Äußerungen seiner Gesprächspartner in Interviews und Diskussionen nicht zu eigen.
