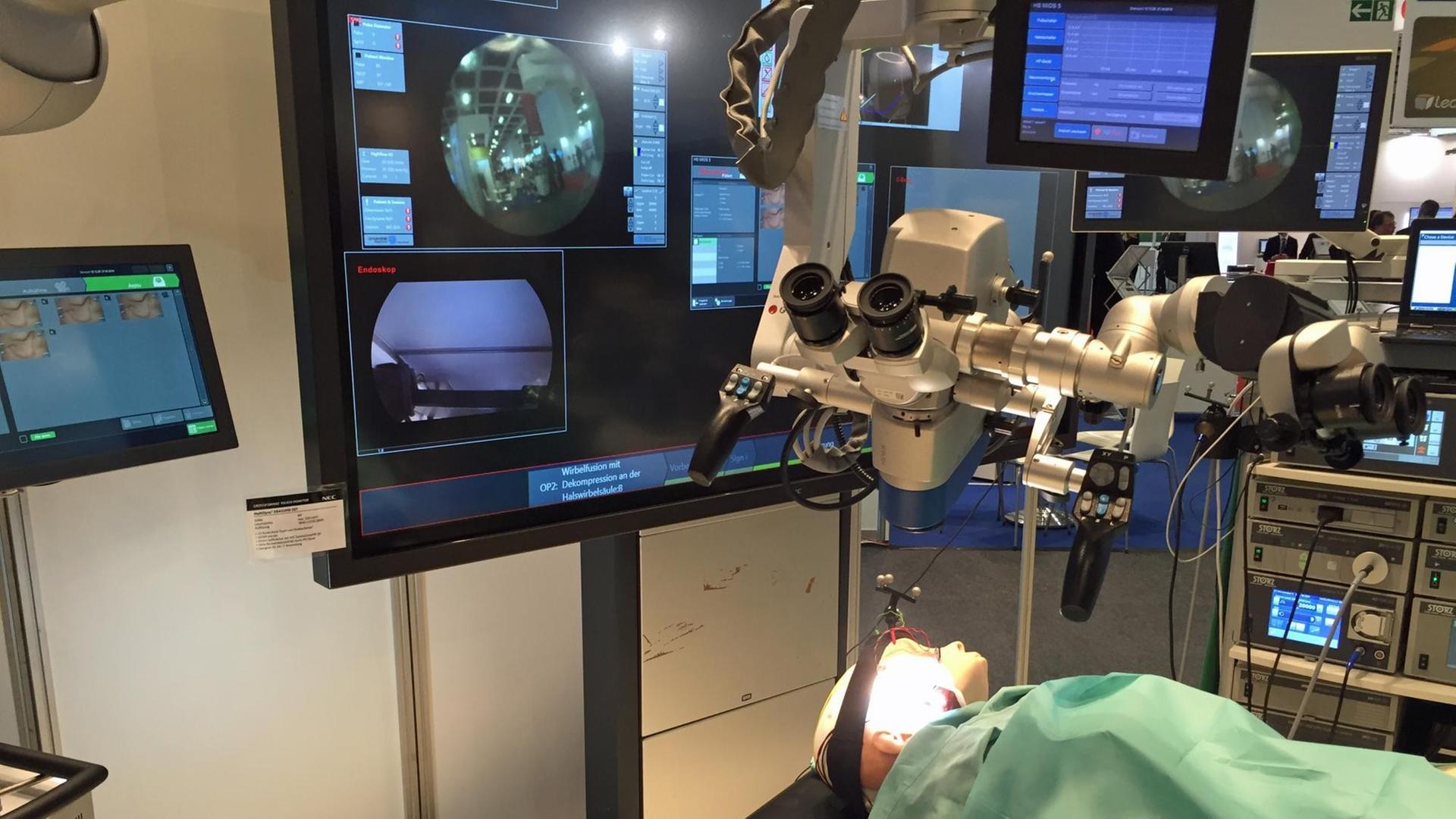
Auf der Medizintechnikmesse in Berlin ist es rappelvoll. Das Fachpublikum drängelt sich durch schmale Gänge auch vorbei an einem, wie es scheint, vollständigen Operationssaal. Beatmungsgeräte stehen da, Bildschirme aller Art, manche so groß, Filmfans würden vor Neid erblassen. Daneben Säg-, Schleif- und Fräsgeräte wie in einer Feinmechanik-Werkstatt. In der Mitte der OP-Tisch drauf eine Puppe als Patient. Darüber schwebt ein riesiges elektronisches Mikroskop an einem massiven Arm. Inmitten der Geräte: Martin Kasparick von der Universität Rostock.
"Wir haben hier aufgebaut ein System, was die Komplexität eines heutigen OP-Saals sogar übererfüllt. Das heißt, wir haben von der Anästhesie über die Chirurgie alle Geräte, die man so in einem heutigen OP-Saal hat. Wirklich alle Aspekte sind hier abgedeckt und vollständig miteinander vernetzt."
Standardisierte Vernetzung
Diese vollständige Vernetzung wird dank des Projekts OR.NET möglich. Darin haben mehr als 80 Partner vier Jahre an Systemen für den vernetzten Operationssaal gearbeitet. Jetzt ist das Projekt abgeschlossen. Kern der Forschung war, Geräte über Herstellergrenzen hinweg miteinander und untereinander zu vernetzten, erklärt Wissenschaftler Björn Andersen von der Universität zu Lübeck:
"Bisher ist es so gewesen: Wenn sie einen integrierten OP haben, dann üblicherweise von einem einzigen Hersteller, eine große monolithische Lösung. Das entspricht aber nicht dem Beschaffungsalltag in den Kliniken. Üblicherweise werden einzelne Geräte gekauft. Idealerweise die, für den einzelnen Anwendungsfall, die das beste Preis-Leistungsverhältnis und die beste Funktionalität haben. Wenn die aber nicht mit anderen zusammenarbeiten, entsteht diese Vernetzung, dieser Datenaustausch im Gesamtsystem nicht. Deswegen haben wir hier über Herstellergrenzen hinweg Geräte auf eine standardisierte Art und Weise vernetzt in den realen OPs, so wie sie beschafft werden, diese Vernetzung zu erreichen."
Gerätesprache für OP-Geräte
Dazu haben die Projektbeteiligten einen Standard geschaffen, der die Vernetzung auf mehreren Ebenen ermöglicht. Das fängt beim simplen Verbinden der Geräte an. Hier hat man sich auf einen einheitlichen Stecker geeinigt und auch den Übertragungsweg für die Daten normiert. Dann wurden Software-Schnittstellen entwickelt, die ermöglichen, dass sich die Geräte untereinander verstehen. Quasi eine Gerätesprache für OP-Geräte.
Dann musste noch eine weitere Kommunikationsebe her. Sie erlaubt den Geräten, Messwerte und Funktionen semantisch zu beschreiben. Sendet ein Gerät also beispielsweise den Wert "126" folgt dann noch eine Erklärung auf technischer Ebene, dass das jetzt der Puls des Patienten zur Zeit X ist. Und alle anderen Maschinen im OP wissen, der Puls des Patienten steht bei 126. Nicht etwa die Temperatur.
Martin Kasparick steht neben Anästhesie- und Beatmungsgeräten. Das eine zeigt die Vitalwerte eines fiktiven Patienten. Daneben ein zweites Anästhesiegerät, allerdings eins eines ganz anderen Herstellers. Es zeigt die gleichen Werte in gleicher Darstellung.
"Wir haben hier die Interfaces eines speziellen Herstellers. Die Station, die wir eben beobachtet haben, die ist Herstellerunabhängig. Das heißt, ob wir dann als Arzt ein Gerät von Hersteller A oder Hersteller B bedienen, die Bedienungsreihenfolge, die Bedienungsanordnung und so weiter, sind immer gleich. Das heißt: Wir haben einen geringeren Overhead an Lernaufwand und auch in Stresssituationen muss sich der Arzt nicht umgewöhnen und erstmal nachdenken,'Was habe ich für ein Gerät vor mir? Wie funktioniert es?`'. Sondern wir haben dort eine Vereinheitlichung, die wiederum der Patientensicherheit zugute kommt."
Das System kann den Arzt unterstützen
Doch nur Anzeigen und Bedienung abzugleichen, wird dem System nicht gerecht. Darum geht Martin Kasparick mit schnellen Schritten einmal um den OP-Tisch herum. Auf dieser Seite stehen weitere Kontrollgeräte und liegen elektrische Werkzeuge. Über den Köpfen wacht eine 3D-Tiefenkamera. Der Informatiker bückt sich vor ein Touch-Display, schiebt mit raschem Fingerwisch ein paar Symbole hin und her, zeichnet zwischen ihnen Verbindungslinien auf der Anzeige.
"Wir haben gerade die dynamische Vernetzung vorgenommen von einem Fußschalter mit einer Fräse. Und zusätzlich sehen wir auf diesem Monitor noch angezeigt, dass die Funktionalitäten dieser Fräse noch zusätzlich durch die Trackingkamera als auch durch ein Nerv-Monitoring überwacht werden. Das heißt, wenn ich als Arzt jetzt anfange meinen Patienten zu operieren, also mit dieser Fräse zum Beispiel Schädel einen Zugang zum Innenohr fräse, dann haben wir dort Risikostrukturen. Unter anderem den Gesichtsnerv. Was wir tunlichst vermeiden müssen ist, dass wir während wir den Zugang in den Schädel fräsen und dort der Gesichtsnerv verletzt wird. Wir sind jetzt in der Lage, durch diese Trackingkamera und das entsprechende Gegenstück am Handstück, die Position unserer Fräsenspitze zu analysieren und sie mit präoperativen Daten abzugleichen, sodass wir genau wissen, wo der Nerv ist."
Martin Kasparick lässt die Fräse in den Kopf des Dummys gleiten:
"Also wir hören jetzt, dass wir mit sehr hoher Geschwindigkeit fräsen und während wir uns dann hier reinbewegen. Jetzt merken wir: Die Fräse wurde angehalten, weil wir uns in die Nähe einer Risikostruktur bewegt haben. Sie wurde erst langsamer. Man hört an dem Drehgeräusch, dass sie jetzt gerade langsamer wird, weil wir uns in die Nähe der Riskostruktur bewegen. Der Arzt kann weniger schnell fräsen und je weiter wir uns an die Risikostruktur heranbewegen. Jetzt hören sie es: Die Fräse ist aus. Und das Ganze obwohl ich mit dem Fuß die ganze Zeit auf dem Fußschalter gestanden habe. An dieser Stelle kann das System wieder den Arzt unterstützen und damit die Patientensicherheit erhöhen."
Weltweit gibt es keine vergleichbaren Initiativen
Sicherheit war einer der Schwerpunkte im Projekt. Auch die IT-Sicherheit: Deswegen dürfen die Geräte miteinander nur verschlüsselt kommunizieren. Außerdem legen Administratoren fest, welches Gerät welche Funktionen auf den anderen Geräten auslösen darf. Und im schlimmsten Fall? Armin Janß von der RWTH Aachen.
"Wenn das Netzwerk ausfällt, müssen wir natürlich immer eine Fall-Back-Lösung haben. Das heißt, die Geräte müssen dann so einsetzbar sein, wie sie schon vorher einsetzbar sind, nämlich ohne die Vernetzung und das ist hier der Ansatz."
Mit dem letzten Tag des Aprils ging das Projekt OR.NET zu Ende. Die Projektbeteiligten scheinen zufrieden. Nun sollen die Ergebnisse auch international für Vernetzung im OP sorgen. Denn vergleichbaren Initiativen, so das Forschungsministerium, gebe es weltweit keine.

