Lennart Pyritz: Mehr als 2.300 Krankheitsfälle, von denen mehr als 200 tödlich endeten: Das ist die vorläufige Bilanz eines dramatischen Pestausbruchs in Madagaskar, der im August 2017 begann. Ausgelöst durch das Bakterium Yersinia pestis, das den Menschen über Flohbisse oder Tröpfcheninfektion erreicht. Und die WHO warnt: Die Gefahr sei bis zum Ende der Regenzeit im April nicht gebannt. Was die Wissenschaft gegen die Pest unternehmen kann und was sie ein Ausbruch wie jüngst in Madagaskar lehrt – darüber habe ich vor der Sendung mit Gerd Burchard vom Bernhard-Nocht-Institut für Tropenmedizin gesprochen. Ich habe ihn zuerst gefragt, ob inzwischen rekonstruiert werden konnte, wie und warum sich die Pest im vergangenen Jahr in Madagaskar so stark ausgebreitet hat?
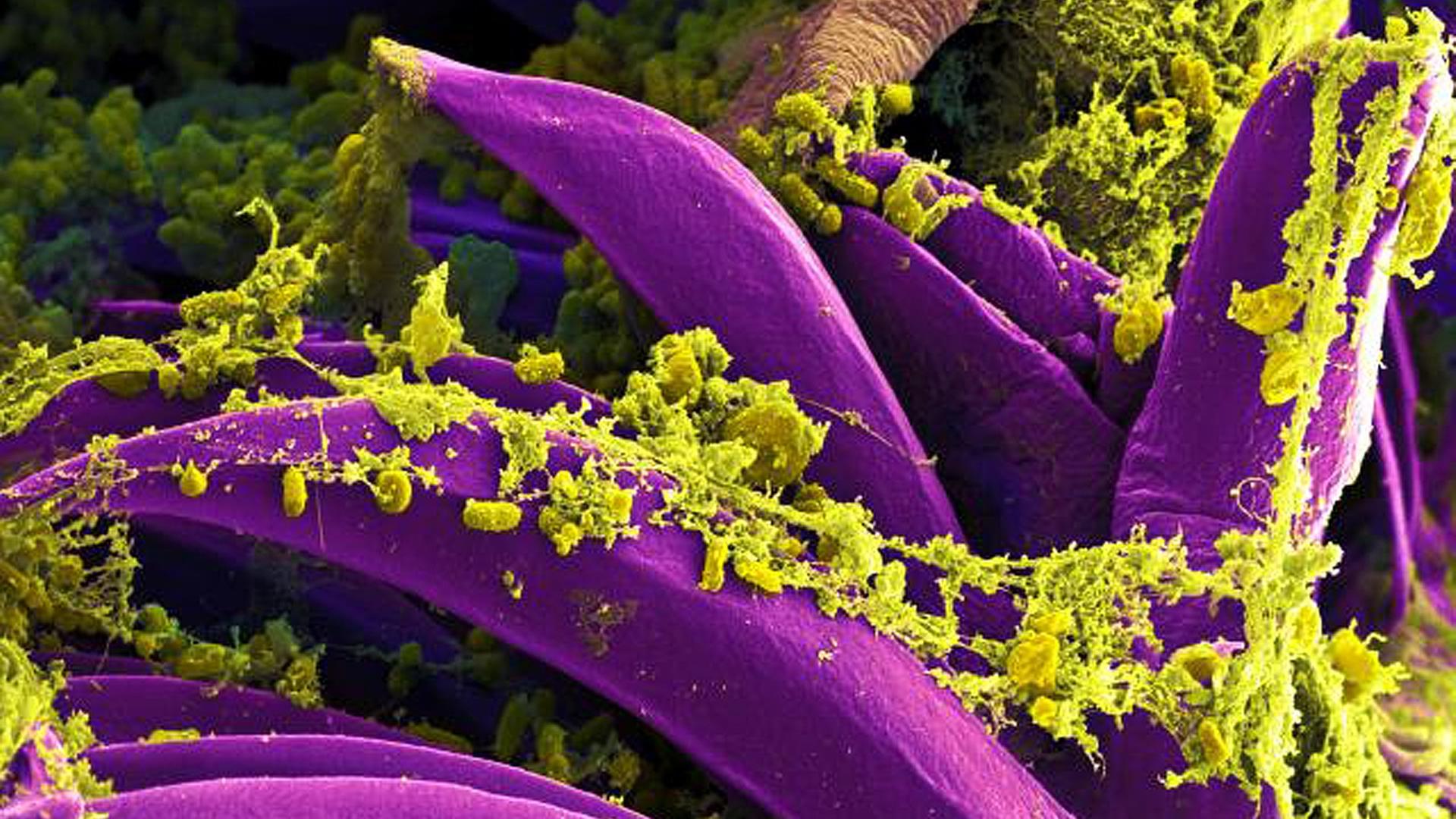
Gerd Burchard: Das hat man etwas rekonstruieren können. Das Besondere bei diesem Ausbruch in Madagaskar war ja, dass sehr viele Fälle von Lungenpest aufgetreten sind. Normalerweise ist es so, dass 95 Prozent oder mehr der Pestfälle sogenannte Beulen- oder Bourbonenpest sind, das heißt, da vermehren sich die Erreger in den Lymphknoten, es kommt zu schweren Lymphknotenschwellungen, und dann kann es sekundär zu einer Lungenbeteiligung, zu einer Lungenentzündung kommen, und hier war es aber so, wenn ein Patient schon mal diese Lungenpest hat, dann kann er andere direkt anstecken, dann gibt es eine primäre Lungenpest bei den Kontaktpersonen, und so war das offensichtlich hier in Madagaskar.
Man hat also rekonstruiert, dass ein Mann im Buschtaxi aus dem zentralen Hochland nach Tananarive oder auch nach Toamasina gefahren ist und dann offensichtlich während dieser Fahrt andere angesteckt hat, sodass also andere Personen primär eine Lungenpest gehabt haben, und das ist dann hochansteckend, hochkontagiös, und so hat sich also die Epidemie schnell ausgebreitet, und das ist der Grund dafür, dass eben vorwiegend Lungenpestfälle aufgetreten sind dort.
"Die Pest ist eine Erkrankung mit einem tierischen Reservoir"
Pyritz: Das Ausmaß des jüngsten Ausbruchs in Madagaskar war außergewöhnlich, auch die Tatsache, dass die Lungenpest dominierte – das haben Sie ja eben auch schon angesprochen –, was nicht ungewöhnlich ist, sind Pestopfer in Madagaskar. Sie gibt es jedes Jahr. Seit 2010 hat die WHO dort etwa 500 Pesttote gezählt, aber auch in anderen Weltregionen gibt es ja immer wieder Ausbrüche, zum Beispiel in China, im Kongo oder auch im Südwesten der USA. Warum lässt sich die Krankheit nicht dauerhaft in den Griff bekommen in diesen Regionen?
Burchard: Der wesentliche Grund ist sicherlich, dass die Pest ja eine Erkrankung ist mit einem tierischen Reservoir beziehungsweise eine sogenannte Zoonose ist, das heißt, die Pestbakterien zirkulieren in verschiedenen Ländern in verschiedenen Tierpopulationen. Das heißt, um die Pestbakterien auszurotten, müsste ich letztendlich – und das geht natürlich nicht – die jeweiligen Tierpopulation mit dem jeweiligen Vektor dort ausrotten oder bekämpfen. Also in Madagaskar zum Beispiel ist es ja so, dass das wesentliche Tierreservoir Ratten sind, in der Mongolei sind es zum Teil die Murmeltiere et cetera, et cetera. Das ist ganz unterschiedlich. Also die Pest ist schwer zu bekämpfen, weil es ein tierisches Reservoir gibt.
Pyritz: Warum gibt es eigentlich keinen zugelassenen Impfstoff gegen die Pest?
Burchard: Also offensichtlich ist die Impfstoffentwicklung nicht so einfach beziehungsweise auf der anderen Seite ist natürlich auch nicht so ein riesengroßes kommerzielles Interesse dahinter. Es gab in der Vergangenheit ja Pestimpfstoffe, es gibt sogenannte Ganzzellimpfstoffe, das heißt also ganze Bakterien. Da gab es einmal lebende und einmal abgetötete.
Es gibt formalinabgetötete Ganzzellvakzine, die sind in den USA eingesetzt worden, zum Beispiel während des Vietnamkrieges, war nicht so besonders gut wirksam, haben schlecht gegen Lungenpest zum Beispiel geschützt. In Russland und China wurde und wird möglicherweise auch immer noch ein Lebend-, also ein abgeschwächter Lebendimpfstoff eingesetzt, und man ist jetzt dabei, neue Impfstoffe zu entwickeln, sogenannte Sub-Uni-Vaccines, also wo Untereinheiten genommen werden. Da gibt es verschiedene Antigene, die dafür infrage kommen, aber meines Wissens laufen damit noch die Versuche, und es ist noch nicht so weit, dass das kommerzielle verfügbar ist.
"Es bleibt die Behandlung mit Antibiotika"
Pyritz: Also bleibt im Prinzip die Behandlung mit Antibiotika, wenn es zu einer Infektion gekommen ist.
Burchard: Ja, es bleibt die Behandlung mit Antibiotika beziehungsweise man kann ja auch und soll ja auch zum Beispiel bei Kontaktpersonen Antibiotika prophylaktisch einsetzen. Wenn man jetzt hier einen Import hätte eines Pestfalls, dann würde man das Kontaktpersonal, also das medizinische Personal mit Antibiotika prophylaktisch behandeln.
Pyritz: Kann die Wissenschaft aus einem Ausbruch wie jetzt in Madagaskar auch lernen, zum Beispiel, was eine verbesserte Diagnostik betrifft oder um zu rekonstruieren, inwieweit sich das Erbgut der Pestbakterien auch verändert?
Burchard: Man weiß jetzt, dass sich Yersinia pestis aus Yersinia pseudotuberculosis entwickelt hat, also offensichtlich so vor sieben-, achttausend Jahren, um den Dreh herum, und zum Teil ein Plasmid, das ist also ein genetisches Element, was Pathogenitätsfaktoren tragen kann, was Yersinia pseudotuberculosis mitgebracht hat, und zwei weitere Plasmide, die für die Pathogenität verantwortlich sind, im weiteren Verlauf aufgenommen hat. Damit hängt auch zusammen, wie die Übertragung durch die Flöhe passiert. Da wird man sicherlich bei jedem neuen Ausbruch dann eben gucken, ob sich da auf molekularer Ebene was verändert hat. Zu dem neuen Ausbruch von Madagaskar jetzt, da sind mir die Untersuchungsergebnisse aber noch nicht bekannt.
Äußerungen unserer Gesprächspartner geben deren eigene Auffassungen wieder. Der Deutschlandfunk macht sich Äußerungen seiner Gesprächspartner in Interviews und Diskussionen nicht zu eigen.