Auf der Haut, in der Lunge und im Darm bildet der Körper ständig antimikrobielle Peptide.
Die kleinen Eiweiße sind Mehrkämpfer. Sie töten nicht nur gefährliche Bakterien ab. Sie fördern auch noch die Wundheilung, unterstützen das Immunsystem bei der Reifung und locken Abwehrzellen an.
Wer auf so vielen Feldern antritt, vollbringt in den Einzeldisziplinen nicht unbedingt Spitzenleistungen, vermutet der Immunologe Peter Nibbering vom Medizinischen Zentrum der Universität Leiden.
SAAP-148 besonders vielversprechend
Er hat ein antimikrobielles Peptid des Menschen genommen und es sozusagen in einer Disziplin trainiert, damit es Weltklasse wird im Abtöten von Bakterien.
"Das natürliche Peptid besteht aus 37 Aminosäuren. Wir haben geguckte, welche davon erledigen die Arbeit? Das waren nur 24 Aminosäuren. Anschließend haben wir uns die dreidimensionale Struktur angesehen und gedacht, die können wir mit kleinen Veränderungen stärken. Schließlich haben wie zufällig Aminosäuren ausgetauscht und geprüft, ob das die Aktivität verbessert. Am Ende haben wir drei Viertel von ihnen ersetzt. Also das war ein Mix aus cleverem Design und Ausprobieren."
Das Ergebnis nennt sich SAAP-148, ein kleines Peptid, das über zehn Mal aktiver ist, als das Ausgangsmolekül.
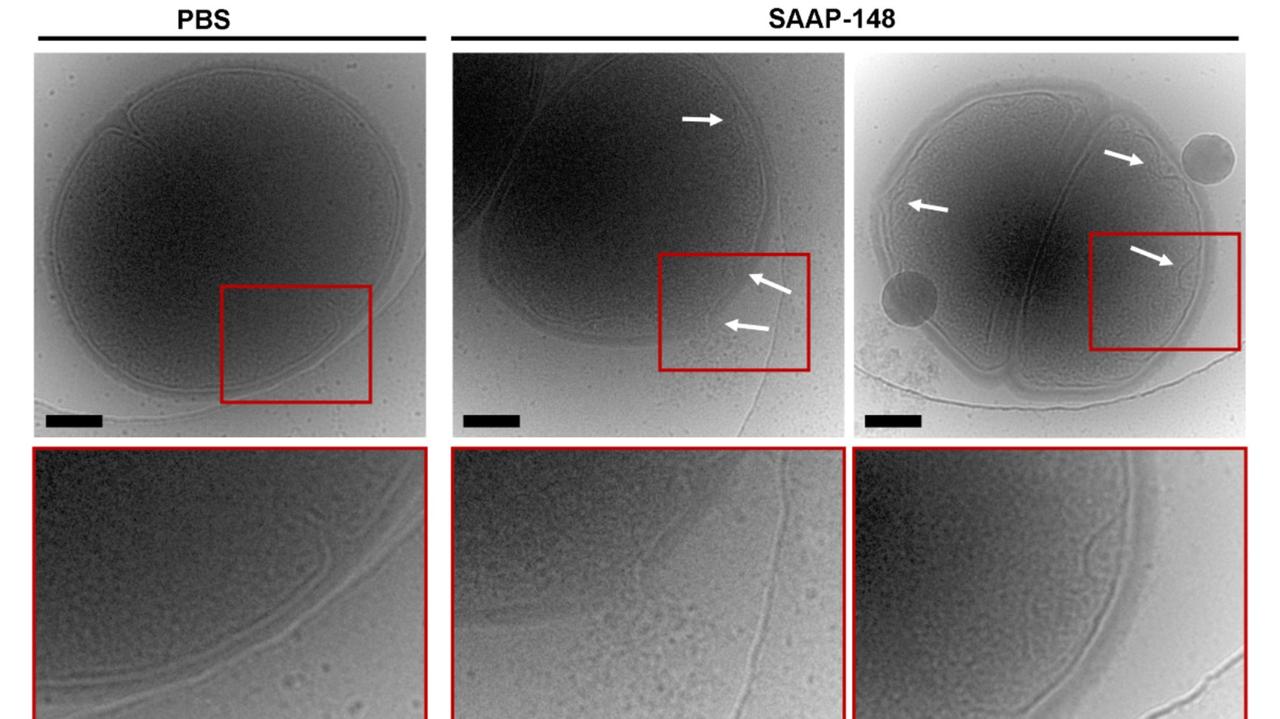
Es ist allerdings kein Mehrkämpfer mehr, es ist jetzt optimiert für die Zerstörung von Bakterien.
"Es bindet eher unspezifisch an die Membran der Bakterien und macht sie instabil. Dann läuft der Inhalt der Zelle einfach aus."
Und das funktioniert bei so ziemlich allen Bakterienarten, die Peter Nibbering und sein Team überprüft haben, von Acinetobacter baumannii über Pseudomonas aeruginosa bis hin zu Staphylococcus aureus und noch vielen anderen Arten.
Behandlung hartnäckiger Hautinfektionen
Im Vergleich zu den Antibiotika besitzt das hochtrainierte antibakterielle Peptid noch drei zusätzliche Vorteile.
- Erstens gelingt es den Keimen offenbar nicht, gegen SAAP-148 Resistenzen aufzubauen.
- Zweitens erwischt das Peptid auch Bakterien, die sich in einem zähen Biofilm verstecken.
- Und drittens tötete es selbst ruhende Zellen, von denen oft eine Neuinfektion ausgeht.
"Ich sagen nicht, dass unser Peptid alle Probleme lösen wird, aber es ist mindestens so gut und in den meisten Fällen sogar besser als die Konkurrenz."
Zumindest in Reagenzglasversuchen. Aber auch Infektionen auf menschlichen Hautproben und auf der Haut von Versuchsmäusen ließen sich mit dem antimikrobiellen Peptid gut behandeln.
Es ist kein Zufall, dass sich das Team aus Leiden auf die Haut konzentriert, denn hier lässt sich SAAP-148 ganz einfach an den Infektionsherd bringen.
Bei tiefen Wunden oder Entzündungen im Körperinneren wäre das schwieriger.
"Es ist ja ein Peptid, und das bedeutet, Verdauungsenzyme bauen es ab, und im Blutkreislauf wird es auch schnell entfernt. Es kommt darauf an ausreichende Mengen direkt an den Ort der Infektion zu bekommen, um die Bakterien abzutöten."
Klinische Studie noch 2018
Und das ist auf der Haut am einfachsten. Peter Nibbering und seine Kollegen haben ein Gel mit SAAP-148 entwickelt, dass noch in diesem Frühjahr in einer ersten klinischen Studie an Patienten mit Neurodermitis erprobt werden soll. Ihr Problem sind stark juckende, trockene Hautstellen.
"Bakterien, vor allem Staphylococcus aureus, verschlimmern hier die Hautreizung. Die Leute sollen diese Stellen mit dem Peptid-Gel einkremen. Und dann werden wir sehen, ob die Bakterienzahl abnimmt und die Symptome besser werden."
Es sollte sich schnell herausstellen, ob SAAP-148 hält, was es in den Tierversuchen verspricht.
Wenn ja, dann könnte es nicht nur bei der Neurodermitis, sondern auch bei Brandopfern und bei Diabetespatienten mir schlecht heilenden Wunden eingesetzt werden.
Auf lange Sicht kann man das hochtrainierte körpereigene Peptid vielleicht sogar verkapseln und es so sicher durch den Verdauungstrakt und das Blut bringen.
Es wird wahrscheinlich nicht so vielseitig verwendet werden können, wie die Antibiotika, aber darum geht es Peter Nibbering auch gar nicht.
"Ich will klassische Antibiotika nicht ersetzten, ich will nur die Lücken füllen, die sie offen lassen."