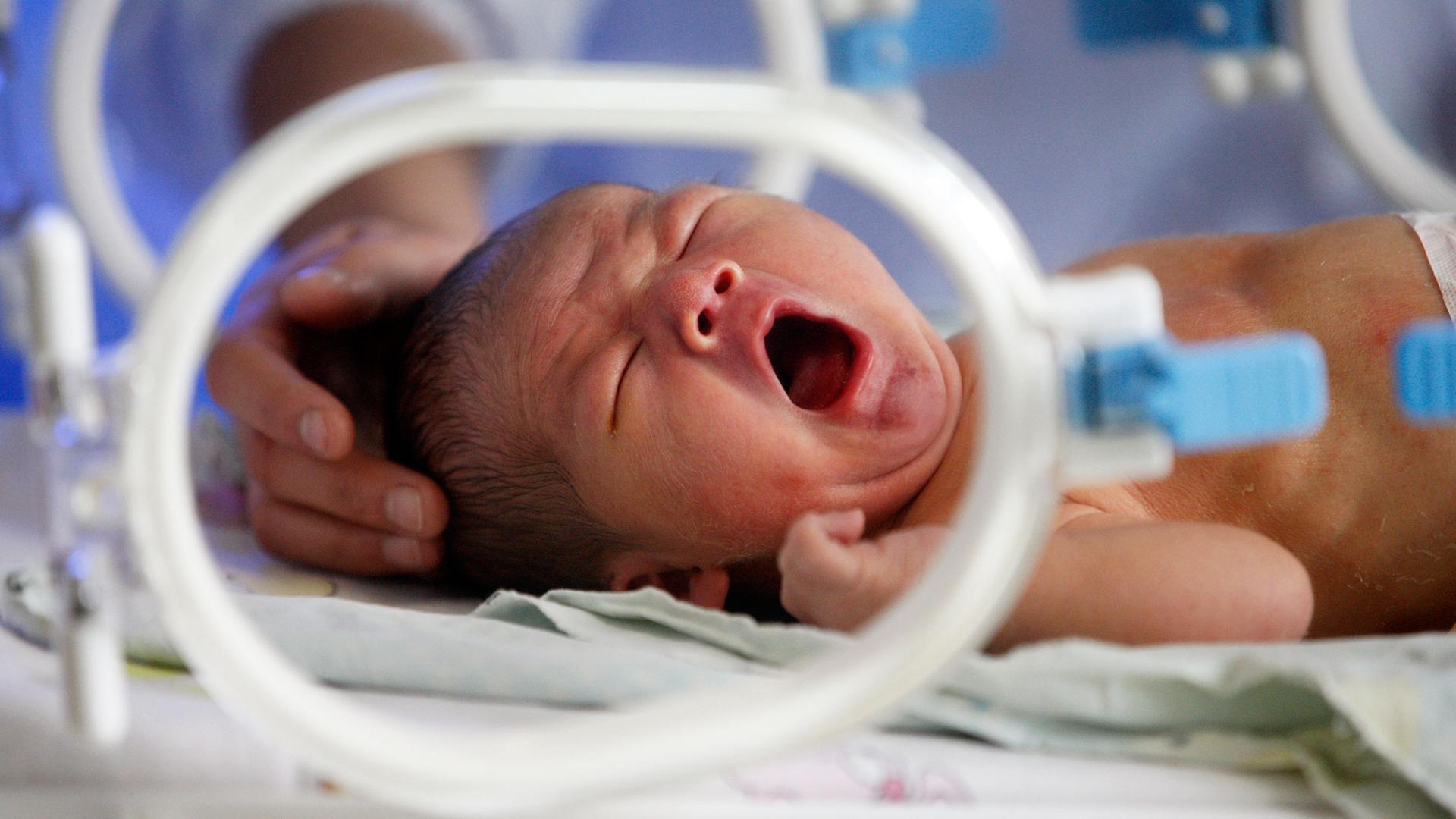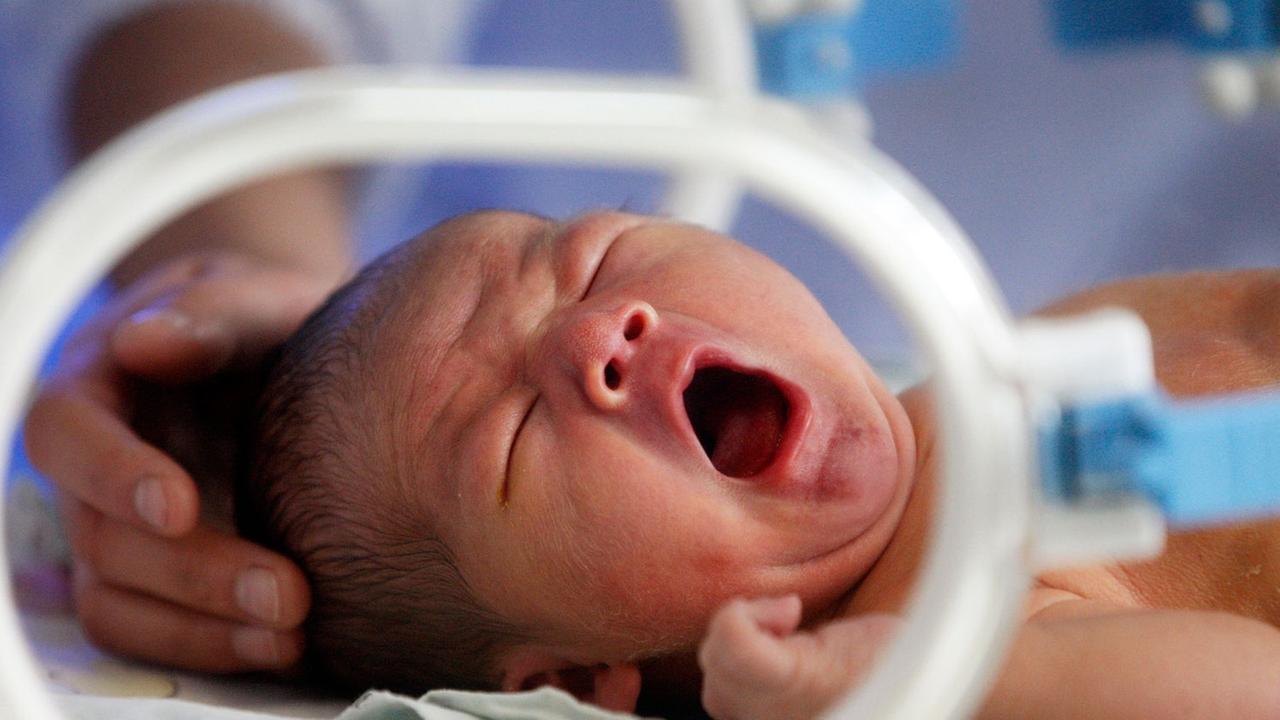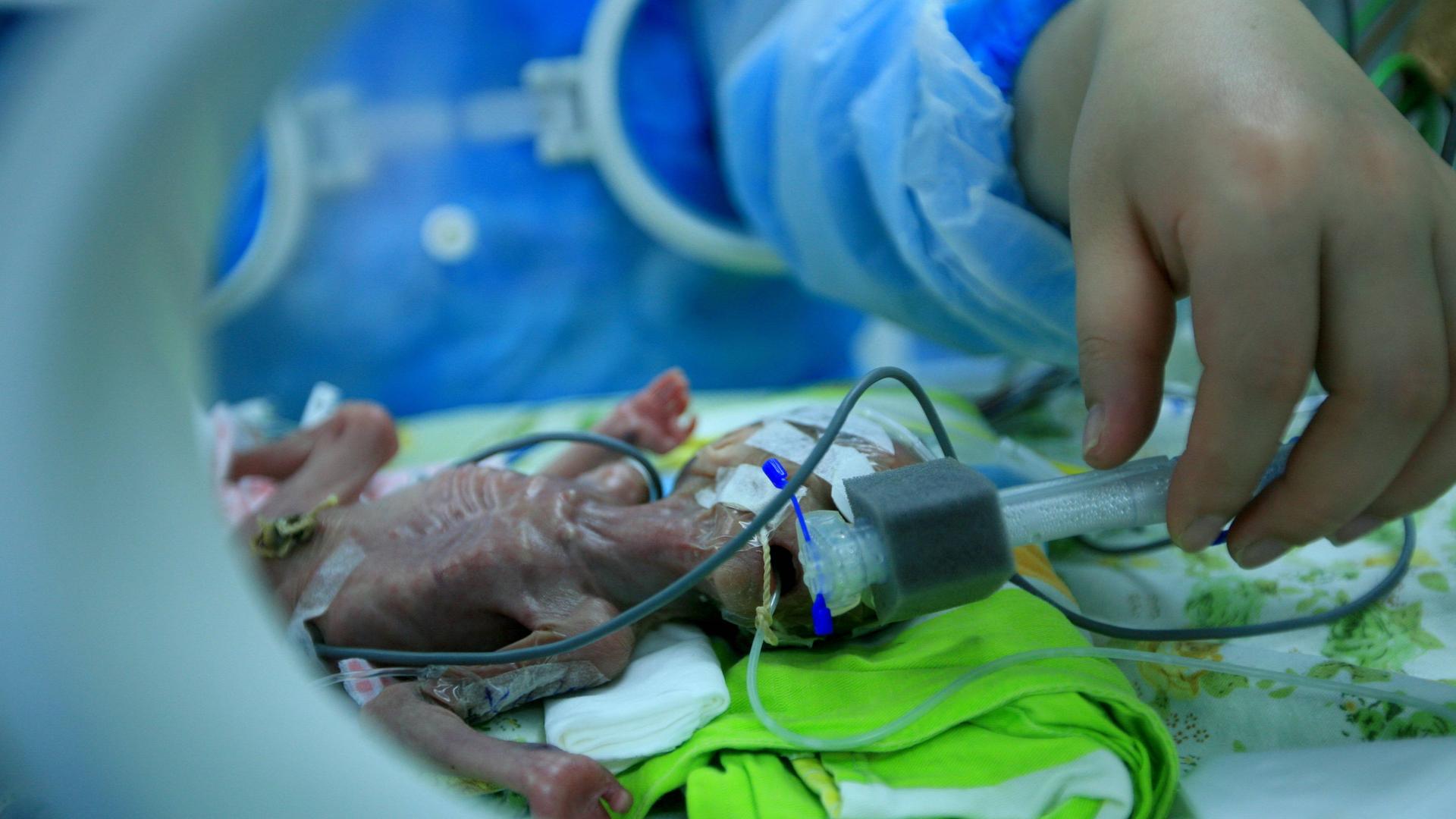
Vor Mirna Hermansson und ihrem Vater brennt ein kleines Lagerfeuer. Mirna ist vor 14 Jahren als Frühchen auf die Welt gekommen. Kurz nach ihrer Geburt musste sie wiederbelebt werden.
„Ich wohne hier in Majorna. Da oben wohnen meine Nachbarn Tone und Doris, die passen manchmal auf mich auf. Und manchmal bin ich bei Oma und Opa und übernachte da.“
Mirna redet wie ein Wasserfall. Sie ist ein bisschen aufgeregt, weil jemand vom Radio zu Besuch ist. Dass sie spricht, ist keine Selbstverständlichkeit, erzählt ihr Vater Linus. Erst mit neun Jahren hat sie damit angefangen. „Als Mirna geboren wurde, war sie tot. Ihr Herz hat nicht geschlagen, deshalb bekam sie eine Herzmassage. Zehn Minuten lang.“
„Ich wohne hier in Majorna. Da oben wohnen meine Nachbarn Tone und Doris, die passen manchmal auf mich auf. Und manchmal bin ich bei Oma und Opa und übernachte da.“
Mirna redet wie ein Wasserfall. Sie ist ein bisschen aufgeregt, weil jemand vom Radio zu Besuch ist. Dass sie spricht, ist keine Selbstverständlichkeit, erzählt ihr Vater Linus. Erst mit neun Jahren hat sie damit angefangen. „Als Mirna geboren wurde, war sie tot. Ihr Herz hat nicht geschlagen, deshalb bekam sie eine Herzmassage. Zehn Minuten lang.“
Grenze der Überlebenschance verschiebt sich ständig
„Das ist hier eine Überwachungsstation. Hier sehen Sie dieses große Schild: Achtung Händedesinfektion! Alle, die hier arbeiten, sind ständig dabei, sich die Hände zu desinfizieren. Besonders gut machen das die Eltern! Wir haben einen sehr hohen Verbrauch an diesem Hände-Desinfektionsmittel im Verhältnis zum Gewicht der Patienten - aber das klappt eigentlich ganz gut.“
Aus medizinischer Sicht ist es eine Erfolgsgeschichte: Noch im Jahr 1960 galt es als Todesurteil, wenn Kinder bei der Geburt weniger als 1000 Gramm wogen. 95 Prozent dieser Babys starben. Heute ist es umgekehrt: Mindestens 95 Prozent überleben. Und die Grenze schiebt sich immer weiter nach vorn.
„Also irgendwann sind die Kinder so klein, dass man sich sehr überlegen muss: Ist es jetzt im besten Interesse des Kindes, dass wir versuchen, dieses Kind am Leben zu erhalten? Oder tut man dem Kind damit eigentlich nur Schaden und wäre es nicht besser, dass das Kind in Frieden stirbt, als dass wir mit unseren Instrumenten tätig werden?“
Professor Christoph Bührer ist Direktor der Klinik für Neonatologie an der Charité in Berlin. Gleichzeitig ist er der Leitlinienbeauftragte der Gesellschaft für Neonatologie und pädiatrische Intensivmedizin. „Also etwa in zehn Jahren verschiebt sich die Grenze so etwa um eine Woche.“
Dank intensivmedizinischer Behandlungen überleben inzwischen Kinder, die weniger als zwei Butterpackungen wiegen. Mit jedem Tag, den Babys früher geboren werden, steigt gleichzeitig die Gefahr für Komplikationen. Die Grenze hat sich verschoben, aber die Entscheidungen sind nicht leichter geworden.

Rekord-Frühchen im Klinikum Fulda
2010 kommt Frühchen Frieda auf die Welt. Sie stellt einen neuen Rekord auf. Nach nur 21 Wochen und fünf Tagen Schwangerschaft setzen bei ihrer Mutter die Wehen ein. Frieda kommt im Klinikum Fulda zur Welt. Wenige Stunden nach ihrem Bruder Kilian. Sie wiegt 460 Gramm, passt in die Hand ihrer Mutter. Frieda ist damals das jüngste Frühchen in ganz Europa, das je überlebt hat. Das Ärzteteam hätte von sich aus nichts unternommen, da Frieda vor der 22. Schwangerschaftswoche geboren wird. Doch Professor Reinald Repp, damals der behandelnde Neonatologe, sieht sich an die Weisung der Eltern gebunden.
„Die Eltern haben uns so klar gesagt, dass wir alles tun sollen, was medizinisch möglich ist, dass wir uns dann entschlossen haben, die beiden Kinder nicht nach Geburt einfach sterben zu lassen, sondern sie entsprechend mit den Möglichkeiten zu behandeln.“
Das vordringlichste Problem: Die Lungen der Kinder sind noch so unreif, dass sie nicht selbst atmen können. „Zur Zeit ist es so, dass Kinder nur überleben können, wenn die Lunge in der Lage ist die Sauerstoffaufnahme und die Kohlendioxidabgabe zu leisten. Und da gibt es eine natürliche Grenze im Bereich von 22 bis 24 Schwangerschaftswochen, wo trotz aller Fortschritte in der Atemunterstützung und den Beatmungstechniken ein Kind nicht überleben kann.“
Eine weitere Komplikation: Die Wände der Blutgefäße sind in dieser Entwicklungsphase hauchdünn. Und so fragil, dass sie durch den Druck, den die Sauerstoffzufuhr verursacht, leicht platzen. „Wenn die Kinder auf Station sind, sind natürlich die ersten Stunden sehr kritisch. Aber wenn sie sich dann stabilisieren, vielleicht schon so die ersten fünf Tage überstanden haben, dann werden die Chancen deutlich besser, weil eine gefürchtete Komplikation, die Hirnblutung dann nach dem fünften Lebenstag nicht mehr auftreten kann.“
Genau wie die Lunge sind auch andere Organe noch so unreif, dass sie sich leicht entzünden. Als Friedas Bruder gut drei Wochen alt ist, kommt es in seinem Dickdarm zu einer Bakterieninfektion. Teile des Darms sterben ab. Stuhl fließt in seine Bauchhöhle. Reinald Repp und sein Team bekommen den Durchbruch nicht in den Griff.
„Die Eltern haben uns so klar gesagt, dass wir alles tun sollen, was medizinisch möglich ist, dass wir uns dann entschlossen haben, die beiden Kinder nicht nach Geburt einfach sterben zu lassen, sondern sie entsprechend mit den Möglichkeiten zu behandeln.“
Das vordringlichste Problem: Die Lungen der Kinder sind noch so unreif, dass sie nicht selbst atmen können. „Zur Zeit ist es so, dass Kinder nur überleben können, wenn die Lunge in der Lage ist die Sauerstoffaufnahme und die Kohlendioxidabgabe zu leisten. Und da gibt es eine natürliche Grenze im Bereich von 22 bis 24 Schwangerschaftswochen, wo trotz aller Fortschritte in der Atemunterstützung und den Beatmungstechniken ein Kind nicht überleben kann.“
Eine weitere Komplikation: Die Wände der Blutgefäße sind in dieser Entwicklungsphase hauchdünn. Und so fragil, dass sie durch den Druck, den die Sauerstoffzufuhr verursacht, leicht platzen. „Wenn die Kinder auf Station sind, sind natürlich die ersten Stunden sehr kritisch. Aber wenn sie sich dann stabilisieren, vielleicht schon so die ersten fünf Tage überstanden haben, dann werden die Chancen deutlich besser, weil eine gefürchtete Komplikation, die Hirnblutung dann nach dem fünften Lebenstag nicht mehr auftreten kann.“
Genau wie die Lunge sind auch andere Organe noch so unreif, dass sie sich leicht entzünden. Als Friedas Bruder gut drei Wochen alt ist, kommt es in seinem Dickdarm zu einer Bakterieninfektion. Teile des Darms sterben ab. Stuhl fließt in seine Bauchhöhle. Reinald Repp und sein Team bekommen den Durchbruch nicht in den Griff.
"Grenzsituationen ohne absolute Wahrheit"
Friedas Mutter: „Manchmal so, wenn man die Kinder so hat liegen sehen, schon auch diese Schuldgefühle manchmal. Also das war, wo man so gedacht hat: Oh Gott, hoffentlich geht es irgendwie einigermaßen gut. Also das war schon manchmal so der Gedanke - was tut man den Kindern an, was müssen die schon so aushalten. Also die scheinen ja auch schon Schmerzen zu haben, die werden ständig gepiekst, dieses Intubieren ist ja auch nicht schön, und die Frieda hat heute noch extreme Verlustängste. Und da wissen wir nicht, was sie vielleicht auch gespeichert hat. Wir sind ja abends dann immer weg aus der Klinik. Und das sind schon so Fragen, die man sich stellt, ob es vielleicht damit in Verbindung zu bringen ist.“
Hätte Reinald Repp, der Arzt und Experte, die Eltern abhalten sollen? Ihm und seinem Team wurde vorgeworfen, einen Wettkampf in der Medizin ausgelöst zu haben. Die 22. Schwangerschaftswoche galt damals als absolute Grenze für eine medizinische Intervention. Doch am Klinikum Fulda sind inzwischen zwei Frühchen gerettet worden, die nur gut 21 Wochen im Mutterleib verbracht hatten. Reinald Repp:
“Wir wissen alle, dass das Grenzsituationen sind, wo es nicht die absolute Wahrheit gibt. Es ist ganz wichtig, dass man zusammen mit den Eltern versucht, den bestmöglichen Weg zu finden und nicht ideologisch eine Meinung vertritt.“
Ähnlich sieht dies Ruth Horn, Medizinethikerin an der Universität Augsburg. Denn welche Überlebenschancen ein Kind hat, lässt sich nicht allein an der Schwangerschaftswoche ablesen. „Also das variiert ja auch von Kind zu Kind und von daher macht es schon sehr Sinn, das individuell auch mal abzuschätzen. Und vor allem, nachdem es eben Entscheidungen sind, bei denen es wahrscheinlich auch nie eine wissenschaftliche medizinische Klarheit darüber gibt, sondern nur Indikationen und Hinweise, ob das vielleicht förderlich oder weniger förderlich für das Kind ist, denke ich, ist es schon sehr wichtig, die betroffenen Eltern mit einzubinden.“
Hätte Reinald Repp, der Arzt und Experte, die Eltern abhalten sollen? Ihm und seinem Team wurde vorgeworfen, einen Wettkampf in der Medizin ausgelöst zu haben. Die 22. Schwangerschaftswoche galt damals als absolute Grenze für eine medizinische Intervention. Doch am Klinikum Fulda sind inzwischen zwei Frühchen gerettet worden, die nur gut 21 Wochen im Mutterleib verbracht hatten. Reinald Repp:
“Wir wissen alle, dass das Grenzsituationen sind, wo es nicht die absolute Wahrheit gibt. Es ist ganz wichtig, dass man zusammen mit den Eltern versucht, den bestmöglichen Weg zu finden und nicht ideologisch eine Meinung vertritt.“
Ähnlich sieht dies Ruth Horn, Medizinethikerin an der Universität Augsburg. Denn welche Überlebenschancen ein Kind hat, lässt sich nicht allein an der Schwangerschaftswoche ablesen. „Also das variiert ja auch von Kind zu Kind und von daher macht es schon sehr Sinn, das individuell auch mal abzuschätzen. Und vor allem, nachdem es eben Entscheidungen sind, bei denen es wahrscheinlich auch nie eine wissenschaftliche medizinische Klarheit darüber gibt, sondern nur Indikationen und Hinweise, ob das vielleicht förderlich oder weniger förderlich für das Kind ist, denke ich, ist es schon sehr wichtig, die betroffenen Eltern mit einzubinden.“
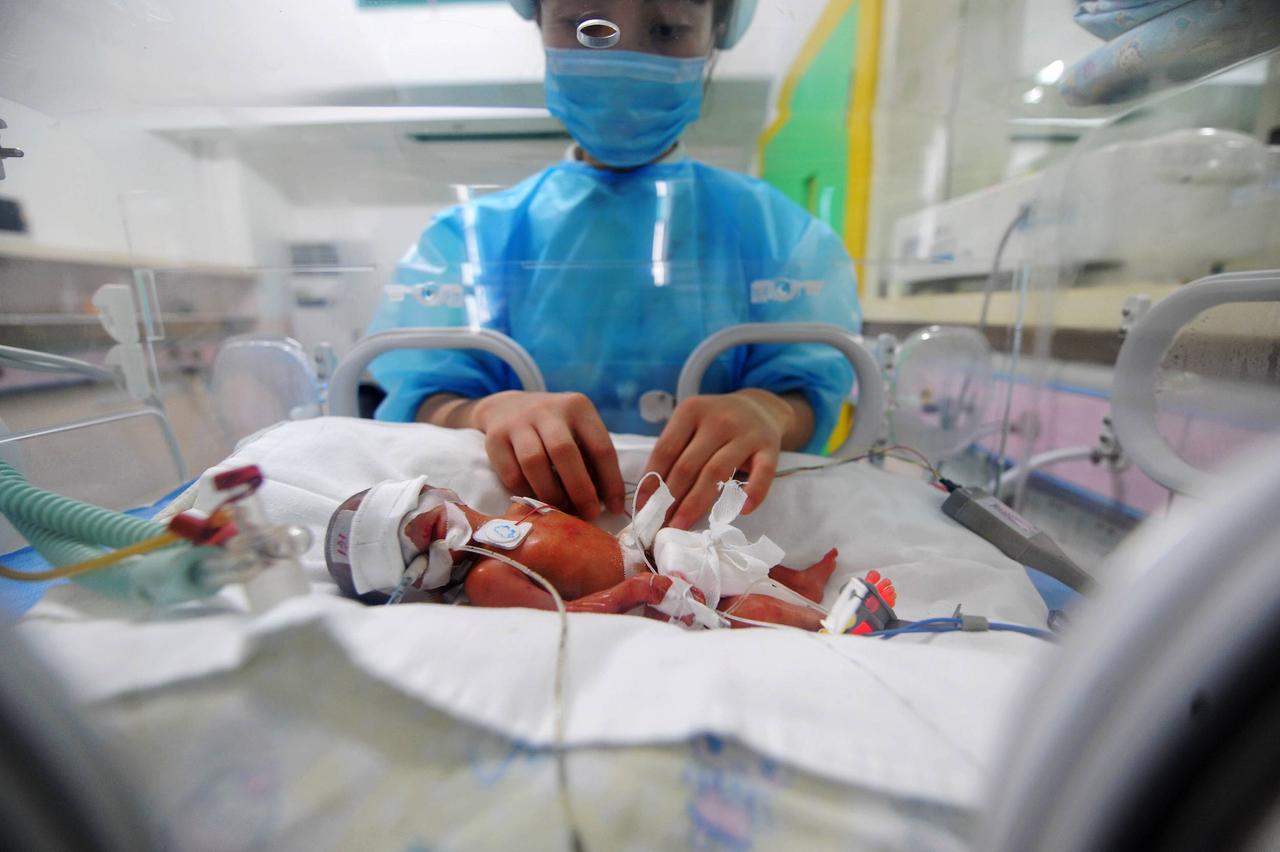
Wertesystem der Eltern muss Ausschlag geben
So legen es inzwischen auch die medizinischen Leitlinien fest, an denen der Berliner Neonatologe Christoph Bührer mitgewirkt hat. „Das ist Konsens, oder es wird immer mehr Konsens, dass es wirklich die Eltern sind, deren Wertesystem in diesem Graubereich, wo es nicht klar ist, was ist richtig und was ist falsch, entscheiden, wie vorgegangen werden soll.“
In Mirna Hermanssons Fall haben Ärzte und Ärztinnen über ihr Schicksal entschieden. Als sie vor 14 Jahren in einem Göteborger Krankenhaus entbunden wird, waren genau 25 Schwangerschaftswochen vergangen. Damit ist sie jenseits der medizinischen Grauzone geboren. Mirna kommt leblos auf die Welt. Im Kreißsaal wird alles versucht, um sie wiederzubeleben. Viele Minuten vergehen, bis ihr Herz wieder anfängt zu schlagen.
„In den ersten beiden Tagen wussten wir nicht richtig, was mit Mirna los ist. Dann kam eine Ärztin und hat uns angeboten, Mirna nottaufen zu lassen. Sie meinte im Prinzip, dass es für Mirna besser wäre, wenn sie sterben würde. Weil sie weder laufen lernen würde, noch essen oder sprechen."
Allen Prognosen zum Trotz überlebt Mirna die ersten Tage. Doch es geht ihr nicht gut. Zweimal bekommt Mirna Hirnblutungen. Sie verursachen eine so genannte Cerebralparese, eine frühkindliche Hirnschädigung.
„Man kann sagen, dass sich Mirna besser entwickelt hat, als es die Prognosen der Ärzte vorausgesagt haben. Aber sie hat eben doch ihre Hirnschädigung, durch die ihre rechte Körperseite beeinträchtigt ist. Sie hat Schwierigkeiten beim Gehen, ist intellektuell beeinträchtigt. Außerdem wurde bei ihr Autismus und ADHS diagnostiziert - die Ärzte glauben, dass das eine Folge der Hirnschädigung ist, die durch die Blutung entstanden ist.“
In Mirna Hermanssons Fall haben Ärzte und Ärztinnen über ihr Schicksal entschieden. Als sie vor 14 Jahren in einem Göteborger Krankenhaus entbunden wird, waren genau 25 Schwangerschaftswochen vergangen. Damit ist sie jenseits der medizinischen Grauzone geboren. Mirna kommt leblos auf die Welt. Im Kreißsaal wird alles versucht, um sie wiederzubeleben. Viele Minuten vergehen, bis ihr Herz wieder anfängt zu schlagen.
„In den ersten beiden Tagen wussten wir nicht richtig, was mit Mirna los ist. Dann kam eine Ärztin und hat uns angeboten, Mirna nottaufen zu lassen. Sie meinte im Prinzip, dass es für Mirna besser wäre, wenn sie sterben würde. Weil sie weder laufen lernen würde, noch essen oder sprechen."
Allen Prognosen zum Trotz überlebt Mirna die ersten Tage. Doch es geht ihr nicht gut. Zweimal bekommt Mirna Hirnblutungen. Sie verursachen eine so genannte Cerebralparese, eine frühkindliche Hirnschädigung.
„Man kann sagen, dass sich Mirna besser entwickelt hat, als es die Prognosen der Ärzte vorausgesagt haben. Aber sie hat eben doch ihre Hirnschädigung, durch die ihre rechte Körperseite beeinträchtigt ist. Sie hat Schwierigkeiten beim Gehen, ist intellektuell beeinträchtigt. Außerdem wurde bei ihr Autismus und ADHS diagnostiziert - die Ärzte glauben, dass das eine Folge der Hirnschädigung ist, die durch die Blutung entstanden ist.“
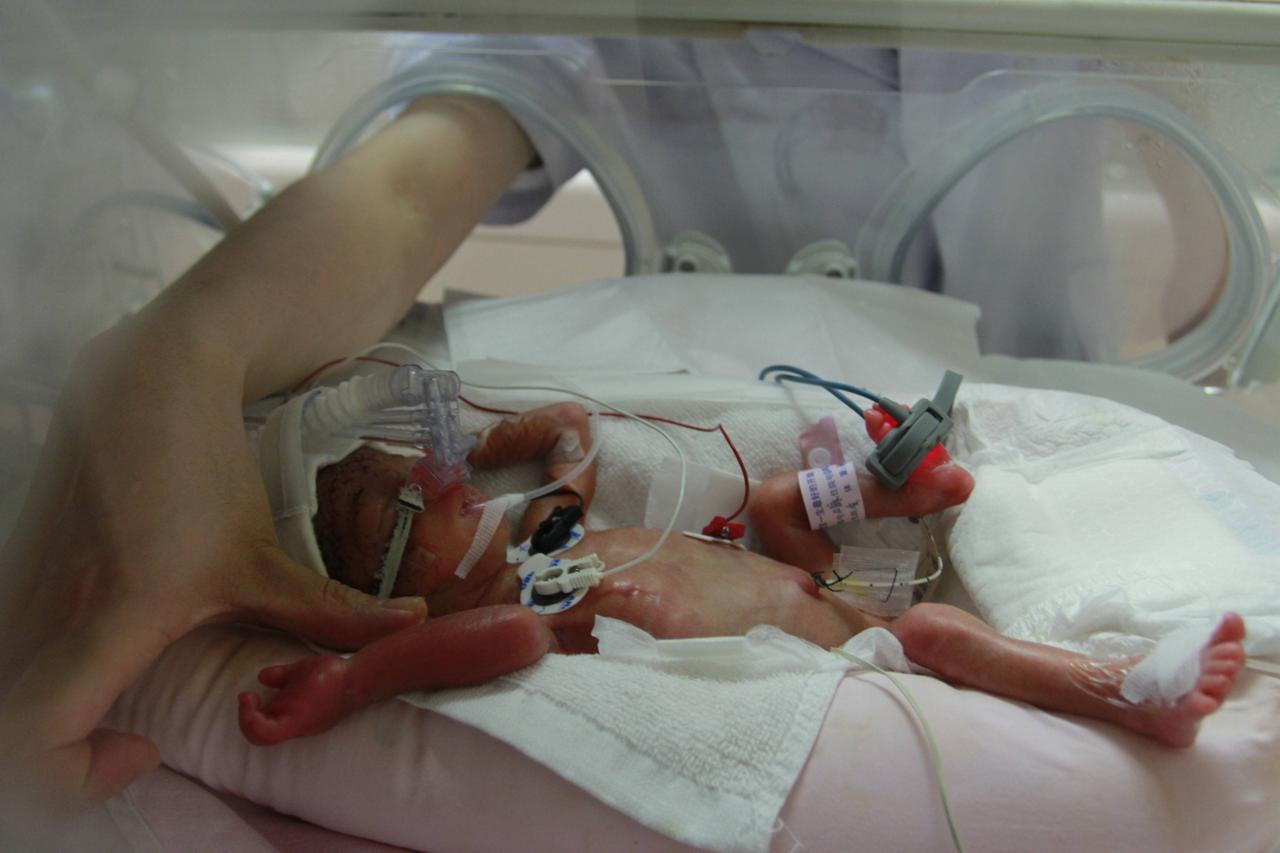
Langzeitstudien mit begrenzter Aussagekraft
Solche Hirnblutungen treten bei zehn bis 20 Prozent aller Frühchen auf, die vor der 32. Schwangerschaftswoche auf die Welt kommen. Je früher ein Kind geboren wird, umso unreifer sind die Blutgefäße. Bei Frieda mit ihren 460 Gramm Geburtsgewicht war das Risiko besonders groß. Friedas Mutter:
„Ich glaube tatsächlich, dass wir uns gar nicht bewusst darüber waren, was die Folgen sein könnten. Für uns gab es in dem Moment, als der Professor Repp noch gar nicht da war - es ging ja Sonntagmittag schnell mit den Wehen los - kein: ‚Was könnte passieren?‘ oder ‚Was könnten die Spätfolgen sein?‘. Es gab für uns in dem Moment ein Schwarz oder ein Weiß. Ein Leben oder ein Sterben. Wir haben viel dafür schon getan, dass dieser Kinderwunsch in Erfüllung geht, und das wollten wir natürlich nicht so einfach aufgeben.“
Immer mehr extreme Frühchen überleben die ersten kritischen Wochen auf der Intensivstation. Doch über langfristige Folgen ist noch recht wenig bekannt. 2019 untersuchten Forschende der Universität Lund das spätere Schicksal einer Kohorte schwedischer Neugeborener und veröffentlichten ihre Ergebnisse im Fachmagazin JAMA. Die Babys, die nur 22 bis 27 Wochen im Mutterleib verbracht hatten, litten als Erwachsene deutlich häufiger unter gesundheitlichen Problemen als reifere Frühchen. Nur jedes fünfte hatte später keine ernste Erkrankung. Ältere Untersuchungen zeichnen ein ähnliches Bild: Herz-Kreislauf- und Atemwegserkrankungen, Stoffwechselstörungen und psychische Leiden treten im Erwachsenenalter gehäuft auf. Doch solche Studien haben nur eine begrenzte Aussagekraft, sagt Reinald Repp.
„Langzeitstudien präsentieren letztlich immer die Medizin von gestern und vorgestern. Aber die kurzzeitigen Ergebnisse können natürlich täuschen und es geht letztlich ja immer um Langzeitergebnisse, die für die Menschen viel wichtiger sind. Wir können nur versuchen, die medizinische Evidenz ehrlich zu bewerten: Das; was man weiß und das Viele, was man nicht weiß.“
„Ich glaube tatsächlich, dass wir uns gar nicht bewusst darüber waren, was die Folgen sein könnten. Für uns gab es in dem Moment, als der Professor Repp noch gar nicht da war - es ging ja Sonntagmittag schnell mit den Wehen los - kein: ‚Was könnte passieren?‘ oder ‚Was könnten die Spätfolgen sein?‘. Es gab für uns in dem Moment ein Schwarz oder ein Weiß. Ein Leben oder ein Sterben. Wir haben viel dafür schon getan, dass dieser Kinderwunsch in Erfüllung geht, und das wollten wir natürlich nicht so einfach aufgeben.“
Immer mehr extreme Frühchen überleben die ersten kritischen Wochen auf der Intensivstation. Doch über langfristige Folgen ist noch recht wenig bekannt. 2019 untersuchten Forschende der Universität Lund das spätere Schicksal einer Kohorte schwedischer Neugeborener und veröffentlichten ihre Ergebnisse im Fachmagazin JAMA. Die Babys, die nur 22 bis 27 Wochen im Mutterleib verbracht hatten, litten als Erwachsene deutlich häufiger unter gesundheitlichen Problemen als reifere Frühchen. Nur jedes fünfte hatte später keine ernste Erkrankung. Ältere Untersuchungen zeichnen ein ähnliches Bild: Herz-Kreislauf- und Atemwegserkrankungen, Stoffwechselstörungen und psychische Leiden treten im Erwachsenenalter gehäuft auf. Doch solche Studien haben nur eine begrenzte Aussagekraft, sagt Reinald Repp.
„Langzeitstudien präsentieren letztlich immer die Medizin von gestern und vorgestern. Aber die kurzzeitigen Ergebnisse können natürlich täuschen und es geht letztlich ja immer um Langzeitergebnisse, die für die Menschen viel wichtiger sind. Wir können nur versuchen, die medizinische Evidenz ehrlich zu bewerten: Das; was man weiß und das Viele, was man nicht weiß.“
Chancen auf ein beschwerdefreies Leben steigen
Die Kinder in der schwedischen Kohortenstudie waren im Zeitraum zwischen 1973 und 1997 geboren worden. Und schon hier zeichnete sich ein positiver Trend ab: Wer in den 1990er-Jahren zu früh auf die Welt gekommen war, hatte bessere Chancen auf ein beschwerdefreies Leben als Babys, die schon in den 1970er-Jahren zu früh das Licht der Welt erblickt hatten.
Auf der Frühchenstation der Berliner Charité betreut der Berliner Neonatologe Christoph Bührer Babys, die die ersten kritischen Tage überstanden haben. „Da sehen sie zum Beispiel eine Mutter, die kriegt jetzt gleich ihr Kind auf die Brust. Das sogenannte ‚känguruen‘. Und dann wärmt die Mutter mit ihrer Körperwärme das Kind.“
In einem anderen Überwachungsraum liegt ein kleiner Junge auf dem Bauch seines Vaters unter einer Decke. Zahlreiche Schläuche schauen aus dem Bündel hervor. Die Geburt des Jungen ist sechs Wochen her. Er kam in der 26. Schwangerschaftswoche zur Welt.
„Echt süß! Und es ist jetzt schon deutlich größer? Wie klein war es bei der Geburt?“ Mutter: „365 Gramm und 25,5 Zentimeter von der Länge. Und jetzt 980 Gramm, wir kommen den 1000 Gramm näher, der erste Meilenstein!“
Trotz seiner frühen Geburt hat dieser Junge die Chance auf ein beschwerdefreies Leben. Doch eine Garantie gibt es nicht. Es gibt Erfahrungswerte, aber keine klaren Prognosen, die sich schon während oder kurz nach der Geburt stellen lassen, sagt Christoph Bührer.
„Man ist immer wieder überrascht, dass Kinder, die auch viele Komplikationen hatten in der Frühgeborenenzeit auf unserer Intensivstation, dass die später so sind, dass man ihnen nichts ansieht davon. Dachte, die müssten doch irgendwie stärker beeinträchtigt sein. Aber das sind sie nicht. Leider auch in die andere Richtung, auch Kinder, wo scheinbar alles gut ging, da merkt man später doch, dass nicht alles perfekt gelaufen ist, weil die Kinder später Einschränkungen haben. Wir machen große Anstrengen, Kontakt zu halten zu diesen Kindern, um zu wissen: Was wird aus diesen Kindern. Und was sind die Probleme, die sie später eigentlich haben. Das sind manchmal gar nicht die, an die wir gedacht hatten, als sie klein waren. “
Auf der Frühchenstation der Berliner Charité betreut der Berliner Neonatologe Christoph Bührer Babys, die die ersten kritischen Tage überstanden haben. „Da sehen sie zum Beispiel eine Mutter, die kriegt jetzt gleich ihr Kind auf die Brust. Das sogenannte ‚känguruen‘. Und dann wärmt die Mutter mit ihrer Körperwärme das Kind.“
In einem anderen Überwachungsraum liegt ein kleiner Junge auf dem Bauch seines Vaters unter einer Decke. Zahlreiche Schläuche schauen aus dem Bündel hervor. Die Geburt des Jungen ist sechs Wochen her. Er kam in der 26. Schwangerschaftswoche zur Welt.
„Echt süß! Und es ist jetzt schon deutlich größer? Wie klein war es bei der Geburt?“ Mutter: „365 Gramm und 25,5 Zentimeter von der Länge. Und jetzt 980 Gramm, wir kommen den 1000 Gramm näher, der erste Meilenstein!“
Trotz seiner frühen Geburt hat dieser Junge die Chance auf ein beschwerdefreies Leben. Doch eine Garantie gibt es nicht. Es gibt Erfahrungswerte, aber keine klaren Prognosen, die sich schon während oder kurz nach der Geburt stellen lassen, sagt Christoph Bührer.
„Man ist immer wieder überrascht, dass Kinder, die auch viele Komplikationen hatten in der Frühgeborenenzeit auf unserer Intensivstation, dass die später so sind, dass man ihnen nichts ansieht davon. Dachte, die müssten doch irgendwie stärker beeinträchtigt sein. Aber das sind sie nicht. Leider auch in die andere Richtung, auch Kinder, wo scheinbar alles gut ging, da merkt man später doch, dass nicht alles perfekt gelaufen ist, weil die Kinder später Einschränkungen haben. Wir machen große Anstrengen, Kontakt zu halten zu diesen Kindern, um zu wissen: Was wird aus diesen Kindern. Und was sind die Probleme, die sie später eigentlich haben. Das sind manchmal gar nicht die, an die wir gedacht hatten, als sie klein waren. “
Blick auf Überlebenschance als Kriterium für aktive Behandlung
Ähnliche Erfahrungen macht auch Christoph Bührers schwedischer Kollege Mikael Norman. Er ist Professor für Neonatale Medizin am Karolinska Institut in Stockholm.
„Hätten wir eine magische Glaskugel, könnten wir reinschauen und sehen, wie es genau diesem Kind ergehen wird: Wenn wir darin erkennen würden, dass es schlecht läuft, dann wüssten wir, dass wir bei diesem Kind keine Behandlung anfangen sollten. Aber wir haben keine solche Kugel. Manche Babys kommen in der 22. Schwangerschaftswoche völlig schlapp und leblos auf die Welt und entwickeln sich sehr gut. Andere sind rosa, schreien bei der Geburt, bekommen dann aber sehr schwere Komplikationen und lebenslange Behinderungen. Deswegen ist es so unglaublich schwer, die Behandlung auf einzelne Babys zuzuschneiden.”
Immer häufiger gelingt es, das Leben von Frühchen zu retten, die nach nur 22 Schwangerschaftswochen zur Welt kommen. Doch rechtfertigen es diese medizinischen Erfolge, die Grenze noch weiter zu verschieben? Mikael Norman hat versucht, eine Antwort darauf zu finden. 2019 hat er in seine Studie im Fachmagazin JAMA veröffentlicht. Dabei blickt er nicht auf die Perspektiven später im Leben, sondern auf das Überleben.
„In diesem Report konnten wir zeigen, dass die Überlebenschance von Frühchen, die in der 22. und 23. Schwangerschaftswoche geboren wurden, in Schweden dramatisch angestiegen ist. Sie liegt heute bei über 50 Prozent für Babys, die in der 22. Woche zur Welt kommen und intensivmedizinisch behandelt werden. Und für Ärzte – auf jeden Fall für mich – ist das ein Zeichen, dass man für diese Kinder eine aktive Behandlung empfehlen sollte. Das macht man schließlich bei anderen Patienten auch: Bei Verkehrsunfällen, Herzinfarkten oder Krebspatienten, wenn man eine so hohe Überlebenschance hat.“
„Hätten wir eine magische Glaskugel, könnten wir reinschauen und sehen, wie es genau diesem Kind ergehen wird: Wenn wir darin erkennen würden, dass es schlecht läuft, dann wüssten wir, dass wir bei diesem Kind keine Behandlung anfangen sollten. Aber wir haben keine solche Kugel. Manche Babys kommen in der 22. Schwangerschaftswoche völlig schlapp und leblos auf die Welt und entwickeln sich sehr gut. Andere sind rosa, schreien bei der Geburt, bekommen dann aber sehr schwere Komplikationen und lebenslange Behinderungen. Deswegen ist es so unglaublich schwer, die Behandlung auf einzelne Babys zuzuschneiden.”
Immer häufiger gelingt es, das Leben von Frühchen zu retten, die nach nur 22 Schwangerschaftswochen zur Welt kommen. Doch rechtfertigen es diese medizinischen Erfolge, die Grenze noch weiter zu verschieben? Mikael Norman hat versucht, eine Antwort darauf zu finden. 2019 hat er in seine Studie im Fachmagazin JAMA veröffentlicht. Dabei blickt er nicht auf die Perspektiven später im Leben, sondern auf das Überleben.
„In diesem Report konnten wir zeigen, dass die Überlebenschance von Frühchen, die in der 22. und 23. Schwangerschaftswoche geboren wurden, in Schweden dramatisch angestiegen ist. Sie liegt heute bei über 50 Prozent für Babys, die in der 22. Woche zur Welt kommen und intensivmedizinisch behandelt werden. Und für Ärzte – auf jeden Fall für mich – ist das ein Zeichen, dass man für diese Kinder eine aktive Behandlung empfehlen sollte. Das macht man schließlich bei anderen Patienten auch: Bei Verkehrsunfällen, Herzinfarkten oder Krebspatienten, wenn man eine so hohe Überlebenschance hat.“
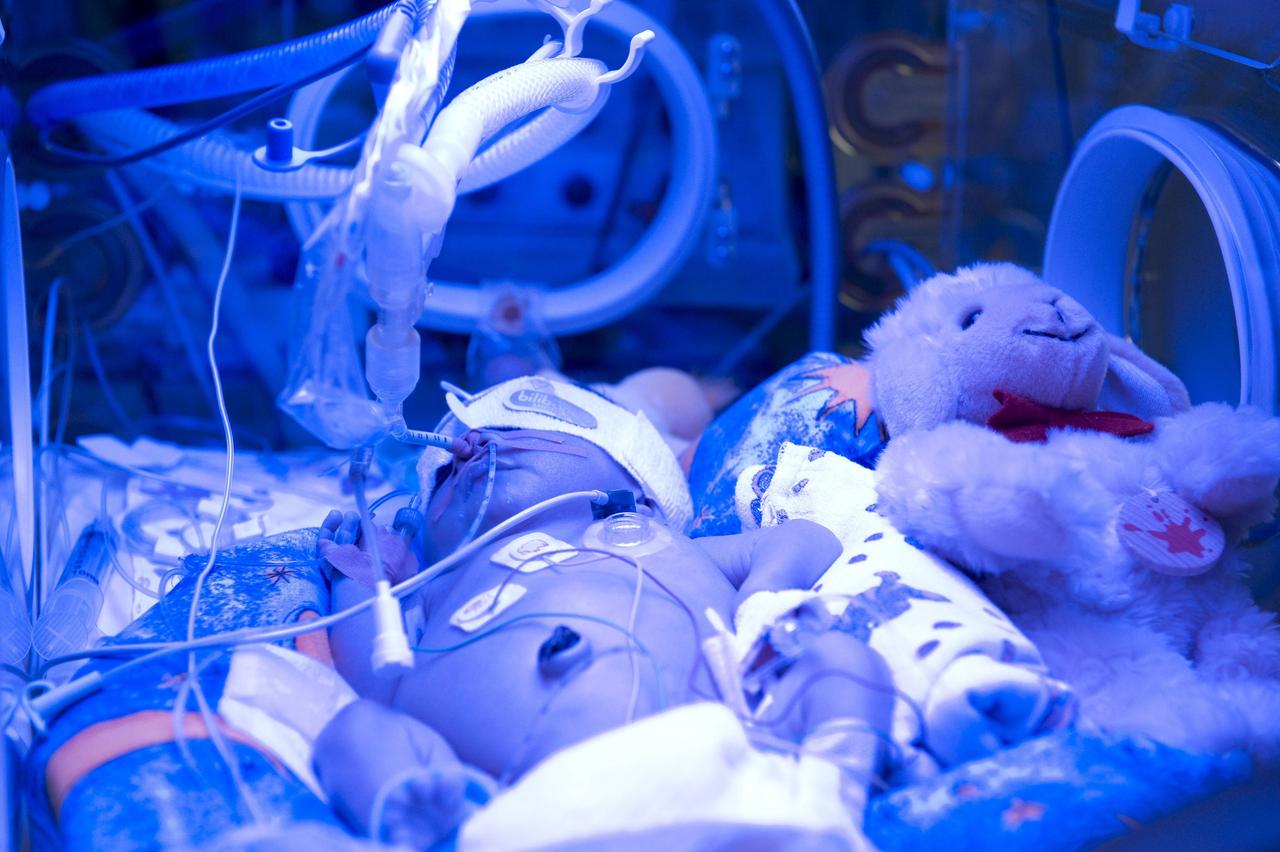
Permanente Diskussion um richtiges oder falsches Handeln
„Heute denke ich manchmal so im Nachhinein, eigentlich konnte ich als Mama diese Zeit gar nicht wirklich so genießen, wie vielleicht wie andere Mütter es genießen. Da war viel zu viel Angst noch im Hinterkopf. Dass irgendwas passiert. Also die war stetig und ständig da und die ist auch heute noch da.“
13 Monate hat Friedas Mutter ihr winziges Baby im Krankenhaus begleitet. Dann durfte es nach Hause. Mittlerweile geht Frieda in die dritte Klasse und bringt gute Noten mit nach Hause. Sie hat sich weitgehend normal entwickelt. Sorgen macht sich ihre Mutter trotzdem noch. „Wo wir natürlich schon sehen, wo es ab und zu hakt, ist einfach bei der Konzentration, oder auch an der Motivation. Und ja das eigentliche Problem, dass wir nach wie vor mit ihr haben, oder was sie hat, ist das Thema Essen.“
2019 wurde am Klinikum Fulda ein noch jüngeres Frühchen ins Leben begleitet: Melina. Reinald Repp hat auch dieses Frühchen auf Wunsch der Eltern auf der Intensivstation behandelt. Melina hatte nur 21 Wochen und 4 Tage im Mutterleib verbracht. Ihr Zwillingsbruder verstarb noch am Tag der Geburt. „Melina hatte es schwerer als Frieda. Sie muss noch Einiges aufholen, aber sie beginnt zu laufen und macht große Fortschritte.“
Frieda und Melina haben gezeigt, dass es mit der richtigen technischen Ausrüstung und medizinischer Erfahrung möglich ist, auch sehr extreme Frühchen zu retten. Sie brauchen Glück, denn die Gefahr schwerwiegender Komplikationen ist in diesem medizinischen Graubereich extrem hoch. Ob das Gehirn Schaden nimmt, die Kinder Beeinträchtigungen davontragen, das lässt sich nicht vorhersagen. Erst recht nicht prognostizieren lässt sich, ob und wie sehr sie darunter leiden. Mikael Norman:
„Wir suchen nach Hinweisen darauf, dass das, was wir tun, richtig ist. Noch vor fünf bis zehn Jahren hätte ich zwar gesagt: Es ist falsch, Kinder in der 22. Woche zu behandeln, weil die Überlebenschance nur bei zehn Prozent lag. Doch inzwischen liegt sie bei 50 Prozent und die Komplikationen werden seltener. Deshalb finde ich, dass man nicht einfach sagen kann: Die Chancen für diese Frühchen stehen zu schlecht, wir machen nichts. Aber das ist eine permanente Diskussion, und ein ethisches Dilemma.“
Das bestätigt auch Christoph Bührer: „Gerade in dieser Grauzone gibt es das volle Spektrum von Kindern, die leben nur wenige Stunden, andere leben drei, vier Monate und sterben dann. Einige überleben, aber haben deutliche Einschränkungen, haben zum Beispiel eine Cerebralparese, können nicht flüssig laufen, haben später Schwierigkeiten in der Schule. Aber es gibt auch Kinder, die sind später von anderen nicht zu unterscheiden. Die studieren später Medizin.“
13 Monate hat Friedas Mutter ihr winziges Baby im Krankenhaus begleitet. Dann durfte es nach Hause. Mittlerweile geht Frieda in die dritte Klasse und bringt gute Noten mit nach Hause. Sie hat sich weitgehend normal entwickelt. Sorgen macht sich ihre Mutter trotzdem noch. „Wo wir natürlich schon sehen, wo es ab und zu hakt, ist einfach bei der Konzentration, oder auch an der Motivation. Und ja das eigentliche Problem, dass wir nach wie vor mit ihr haben, oder was sie hat, ist das Thema Essen.“
2019 wurde am Klinikum Fulda ein noch jüngeres Frühchen ins Leben begleitet: Melina. Reinald Repp hat auch dieses Frühchen auf Wunsch der Eltern auf der Intensivstation behandelt. Melina hatte nur 21 Wochen und 4 Tage im Mutterleib verbracht. Ihr Zwillingsbruder verstarb noch am Tag der Geburt. „Melina hatte es schwerer als Frieda. Sie muss noch Einiges aufholen, aber sie beginnt zu laufen und macht große Fortschritte.“
Frieda und Melina haben gezeigt, dass es mit der richtigen technischen Ausrüstung und medizinischer Erfahrung möglich ist, auch sehr extreme Frühchen zu retten. Sie brauchen Glück, denn die Gefahr schwerwiegender Komplikationen ist in diesem medizinischen Graubereich extrem hoch. Ob das Gehirn Schaden nimmt, die Kinder Beeinträchtigungen davontragen, das lässt sich nicht vorhersagen. Erst recht nicht prognostizieren lässt sich, ob und wie sehr sie darunter leiden. Mikael Norman:
„Wir suchen nach Hinweisen darauf, dass das, was wir tun, richtig ist. Noch vor fünf bis zehn Jahren hätte ich zwar gesagt: Es ist falsch, Kinder in der 22. Woche zu behandeln, weil die Überlebenschance nur bei zehn Prozent lag. Doch inzwischen liegt sie bei 50 Prozent und die Komplikationen werden seltener. Deshalb finde ich, dass man nicht einfach sagen kann: Die Chancen für diese Frühchen stehen zu schlecht, wir machen nichts. Aber das ist eine permanente Diskussion, und ein ethisches Dilemma.“
Das bestätigt auch Christoph Bührer: „Gerade in dieser Grauzone gibt es das volle Spektrum von Kindern, die leben nur wenige Stunden, andere leben drei, vier Monate und sterben dann. Einige überleben, aber haben deutliche Einschränkungen, haben zum Beispiel eine Cerebralparese, können nicht flüssig laufen, haben später Schwierigkeiten in der Schule. Aber es gibt auch Kinder, die sind später von anderen nicht zu unterscheiden. Die studieren später Medizin.“
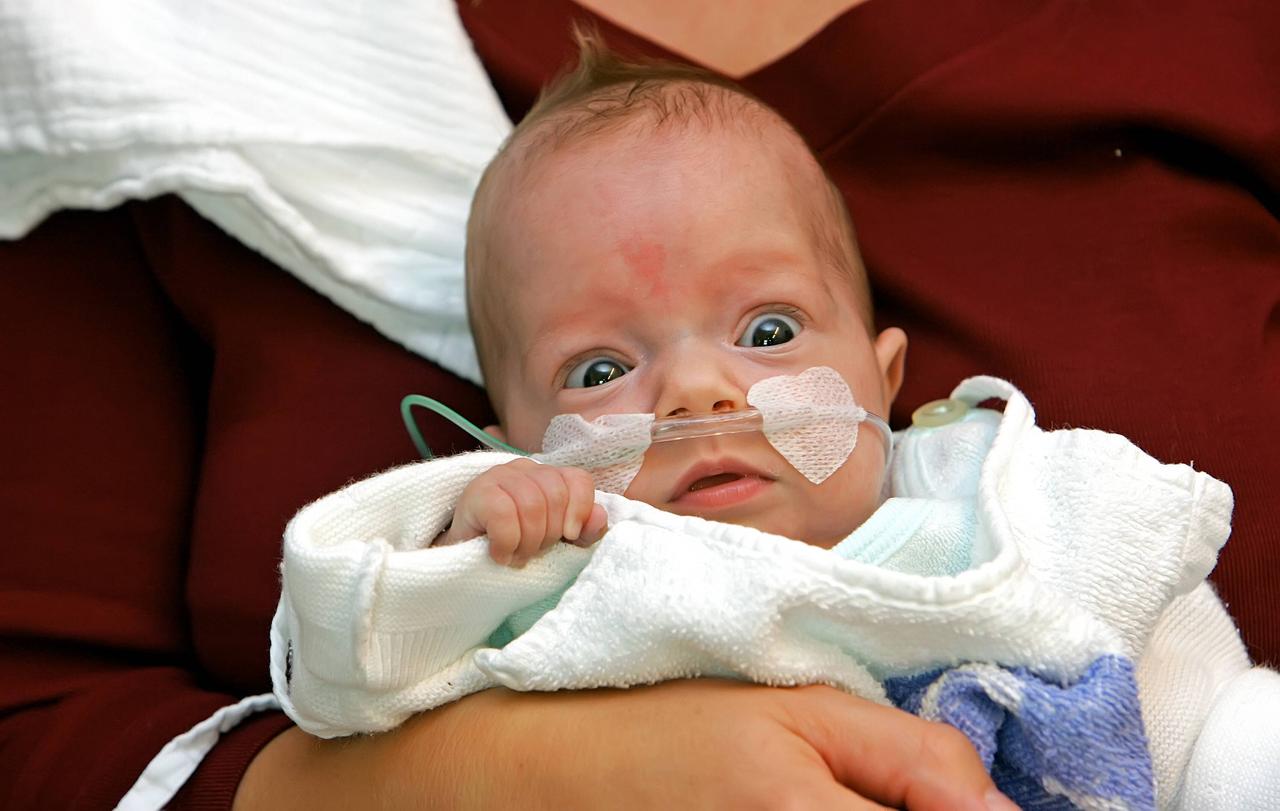
Defizite bei der medizinischen Nachsorge
Aufmerksamkeitsdefizite oder Hyperaktivität, Schwierigkeiten beim Sprechen, Essen oder andere Entwicklungsverzögerungen - auch das sind Spätfolgen, die nach einer Frühgeburt gehäuft auftreten. Sie lassen sich nicht so einfach messen, wie ein Herzfehler oder eine Schwerhörigkeit. Aber sie prägen den Werdegang der Kinder. Viele dieser Entwicklungsdefizite können sie durch gezielte Therapien aufholen. Das belegen Studien. Doch bei der medizinischen Nachsorge hapert es, findet Sabrina Meinen. Sie ist selbst Mutter eines Frühchens.
„Ich denke, dass ein gewisses Informationsloch vorliegt, dass viele Eltern gar nicht ausreichend informiert sind, welche Folgeprobleme kommen können. Über die organischen Geschichten sind die meisten sehr gut aufgeklärt, es werden auch Krankheitsbilder genannt, die kommen können. Epilepsie oder Autismus, Aufmerksamkeitsdefizits-Syndrom, ADHS oder überhaupt Aufmerksamkeitsgeschichten. Das wird ganz oft genannt. Aber es wird nicht benannt, woran erkennen sie das und was sind die frühen Anzeichen.“
Sabrina Meinens Sohn Ole ist in der 30. Schwangerschaftswoche zur Welt gekommen. Im Vergleich zu Frieda und Melina war er ein reifes Frühchen. Dennoch beobachtet seine Mutter Entwicklungsstörungen, über die sie im Krankenhaus nicht aufgeklärt wurde: „Mein Sohn wollte sich nicht auf dem Arm tragen lassen. Er hat sich immer wieder regelrecht weggestützt mit seinem Körper und hat an mir vorbeigeschaut, wir hatten keinen Blickkontakt. Das waren eben nicht diese innigen Momente, die viele aus der Werbung kennen. Wenn die Mama ihr Baby hochhält und die schauen sich an, die Mama lächelt und das Kind lächelt zurück – das hatten wir nicht.“
Sabrina Meinen ist nicht nur Mutter, sondern auch Ergotherapeutin. Sie hat sich in Internetforen umgehört und Erfahrungsberichte gesammelt. Immer wieder liest sie von Frühchen-Eltern, die monatelang auf Termine bei Logopäden oder Physiotherapeutinnen warten müssen. Oder von Kinderärzten, die sich weigern, Überweisungsscheine für gezielte Therapien auszustellen. „Ich glaube da kriege ich noch ein Zitat von einer Frühchen-Mama zusammen. Die sagte: ‚Da retten die die Frühchen um jeden Preis und lassen sie dann wie Fische auf dem Trockenen liegen.‘“
„Ich denke, dass ein gewisses Informationsloch vorliegt, dass viele Eltern gar nicht ausreichend informiert sind, welche Folgeprobleme kommen können. Über die organischen Geschichten sind die meisten sehr gut aufgeklärt, es werden auch Krankheitsbilder genannt, die kommen können. Epilepsie oder Autismus, Aufmerksamkeitsdefizits-Syndrom, ADHS oder überhaupt Aufmerksamkeitsgeschichten. Das wird ganz oft genannt. Aber es wird nicht benannt, woran erkennen sie das und was sind die frühen Anzeichen.“
Sabrina Meinens Sohn Ole ist in der 30. Schwangerschaftswoche zur Welt gekommen. Im Vergleich zu Frieda und Melina war er ein reifes Frühchen. Dennoch beobachtet seine Mutter Entwicklungsstörungen, über die sie im Krankenhaus nicht aufgeklärt wurde: „Mein Sohn wollte sich nicht auf dem Arm tragen lassen. Er hat sich immer wieder regelrecht weggestützt mit seinem Körper und hat an mir vorbeigeschaut, wir hatten keinen Blickkontakt. Das waren eben nicht diese innigen Momente, die viele aus der Werbung kennen. Wenn die Mama ihr Baby hochhält und die schauen sich an, die Mama lächelt und das Kind lächelt zurück – das hatten wir nicht.“
Sabrina Meinen ist nicht nur Mutter, sondern auch Ergotherapeutin. Sie hat sich in Internetforen umgehört und Erfahrungsberichte gesammelt. Immer wieder liest sie von Frühchen-Eltern, die monatelang auf Termine bei Logopäden oder Physiotherapeutinnen warten müssen. Oder von Kinderärzten, die sich weigern, Überweisungsscheine für gezielte Therapien auszustellen. „Ich glaube da kriege ich noch ein Zitat von einer Frühchen-Mama zusammen. Die sagte: ‚Da retten die die Frühchen um jeden Preis und lassen sie dann wie Fische auf dem Trockenen liegen.‘“
Hohe Kosten für Behandlung und spätere Therapien
Wie sieht das Christoph Bührer, der Neonatologe und Leitlinienbeauftragte der Gesellschaft für Neonatologie und pädiatrische Intensivmedizin? „Das ist immer eine große Zäsur. Es gibt schon Löcher in der Versorgungslandschaft in Deutschland, das ist regional sehr unterschiedlich. Das hat gar nicht so viel mit Stadt oder Land zu tun, es gibt einige Regionen, da ist es sehr gut organisiert und bei anderen hängt es ein bisschen hinterher. Manchmal ist es auch so, dass niedergelassene Kollegen das nicht so gerne sehen, wenn die Kinder dann so in ein SPZ gehen, Sozialpädiatrisches Zentrum gehen, wobei das immer zusätzlich ist, die gehen auch noch in die Kinderarztpraxis.“
Wie weit die Überlebensgrenze für Frühchen verschoben werden sollte, ist nicht nur eine Frage der medizinischen Möglichkeiten. Für die Behandlung eines Frühchens können Krankenhäuser bis zu 130.000 Euro bei den Krankenkassen abrechnen. Zu früh geborene Kinder brauchen zudem spezielle Therapien. Bei schwerwiegenden Komplikationen und bleibenden körperlichen und geistigen Behinderungen schießen die Kosten schnell in die Höhe. Die Gesellschaft muss die Konsequenzen des medizinischen Handelns mittragen, sagt die Medizinethikern Ruth Horn:
„Und es ist natürlich wichtig, diese Diskussion auch zu führen, die wird ganz sicher wenig geführt denke ich mal. Es sind natürlich sehr hohe Kosten, die intensivmedizinischen Behandlung, und offen wird die sicherlich nicht geführt, diese Diskussion in der Gesellschaft. Ich denke, das ist vielleicht nicht ehrlich, weil die spielen mit, diese Faktoren. Die spielen in Entscheidungen sicher auch mit, man muss sich vor allem Gedanken darüber machen, wie man es durchsetzen möchte.“
Auch Linus Hermansson hat sich viel mit dieser Frage beschäftigt. Viele Jahre muss er dafür kämpfen, dass seine Tochter Mirna im Alltag Hilfe bekommt. Bis zu ihrem neunten Lebensjahr kann sie sich nur in Zeichensprache verständigen. Jahrelang suchen Linus und seine Frau eine Schule, in der in Zeichensprache unterrichtet wird.
„Wir haben uns blutig gekämpft, damit wir einen Platz für sie bekommen. Und auch mit der Krankenkasse mussten wir uns streiten, damit Mirna Unterstützung bekommt. Aber ob man das als Eltern schafft, hängt stark davon ab, wie viel man sich kümmert und wieviel Kraft man dafür hat. Und es spielt auch eine Rolle, wie gut man sich artikulieren kann. Das ist kein gleichberechtigtes System, sondern es geht darum, wer man als Eltern ist.“
Wie weit die Überlebensgrenze für Frühchen verschoben werden sollte, ist nicht nur eine Frage der medizinischen Möglichkeiten. Für die Behandlung eines Frühchens können Krankenhäuser bis zu 130.000 Euro bei den Krankenkassen abrechnen. Zu früh geborene Kinder brauchen zudem spezielle Therapien. Bei schwerwiegenden Komplikationen und bleibenden körperlichen und geistigen Behinderungen schießen die Kosten schnell in die Höhe. Die Gesellschaft muss die Konsequenzen des medizinischen Handelns mittragen, sagt die Medizinethikern Ruth Horn:
„Und es ist natürlich wichtig, diese Diskussion auch zu führen, die wird ganz sicher wenig geführt denke ich mal. Es sind natürlich sehr hohe Kosten, die intensivmedizinischen Behandlung, und offen wird die sicherlich nicht geführt, diese Diskussion in der Gesellschaft. Ich denke, das ist vielleicht nicht ehrlich, weil die spielen mit, diese Faktoren. Die spielen in Entscheidungen sicher auch mit, man muss sich vor allem Gedanken darüber machen, wie man es durchsetzen möchte.“
Auch Linus Hermansson hat sich viel mit dieser Frage beschäftigt. Viele Jahre muss er dafür kämpfen, dass seine Tochter Mirna im Alltag Hilfe bekommt. Bis zu ihrem neunten Lebensjahr kann sie sich nur in Zeichensprache verständigen. Jahrelang suchen Linus und seine Frau eine Schule, in der in Zeichensprache unterrichtet wird.
„Wir haben uns blutig gekämpft, damit wir einen Platz für sie bekommen. Und auch mit der Krankenkasse mussten wir uns streiten, damit Mirna Unterstützung bekommt. Aber ob man das als Eltern schafft, hängt stark davon ab, wie viel man sich kümmert und wieviel Kraft man dafür hat. Und es spielt auch eine Rolle, wie gut man sich artikulieren kann. Das ist kein gleichberechtigtes System, sondern es geht darum, wer man als Eltern ist.“
Risiko der schweren Behinderung "nicht allein den Eltern aufbürden"
Schweden hat die medizinische Grauzone großzügiger als andere Länder definiert. Während Frühchen in den Niederlanden und der Schweiz überhaupt erst ab der 24. Schwangerschaftswoche intensivmedizinisch behandelt werden, geschieht das in Schweden routinemäßig schon ab der 23. Woche. In Deutschland entscheiden vor der 24. Schwangerschaftswoche die Eltern, was getan werden soll. Ist den Eltern immer bewusst, was später auf sie zukommen kann? Rainald Repp:
„Das ist ein ganz wichtiger Punkt. Ich denke, dass auch in Deutschland die Eltern, deren Kind ein eine schwere Behinderung hat, in vielen Bereichen doch zu sehr alleingelassen werden. Das betrifft die gesamte Betreuung, aber auch das Finanzielle. Und ich denke, dass wir hier deutlich mehr tun können, um das Risiko, dass ein Kind auch eine schwere Behinderung erleiden kann - letztlich jedes Kind, auch ein als reifes Kind neugeborenes - nicht alleine den Eltern aufzubürden.“
Welches Recht steht an der Grenze des Lebens im Vordergrund? Das Recht des Kindes auf eine Existenz? Oder die Aussicht auf ein beschwerdefreies Leben? Diese ethische Frage wird sich in der Gesellschaft vermutlich nur schwer beantworten lassen. Doch die Menschen, die von dieser Entscheidung betroffen sind, haben die Antwort für sich schon gefunden.
Friedas Mutter: „Allein das Gefühl als Eltern, es wurde den Kindern die Chance gegeben selbst - was heißt selbst zu entscheiden, das klingt immer so ein bisschen komisch - aber den Kindern so die Chance zu geben, es zu schaffen oder sich dann eben verabschieden zu müssen. Also wir würden uns definitiv wieder genauso entscheiden. Also wir haben tatsächlich nie daran gezweifelt hat, ob es eine falsche Entscheidung gewesen ist.“
Und Linus Hermansson: „Wir sind als Eltern sehr dankbar dafür, dass für Mirna doch letztendlich alles ganz gut ging. Und wir wollen auch keine andere Mirna haben, als die, die sie ist. Ich glaube, das ist der Schlüssel dafür, dass wir es überhaupt schaffen, diese Kämpfe mit den Behörden auszufechten. Wir wollen auf keinen Fall ohne sie sein.“
„Das ist ein ganz wichtiger Punkt. Ich denke, dass auch in Deutschland die Eltern, deren Kind ein eine schwere Behinderung hat, in vielen Bereichen doch zu sehr alleingelassen werden. Das betrifft die gesamte Betreuung, aber auch das Finanzielle. Und ich denke, dass wir hier deutlich mehr tun können, um das Risiko, dass ein Kind auch eine schwere Behinderung erleiden kann - letztlich jedes Kind, auch ein als reifes Kind neugeborenes - nicht alleine den Eltern aufzubürden.“
Welches Recht steht an der Grenze des Lebens im Vordergrund? Das Recht des Kindes auf eine Existenz? Oder die Aussicht auf ein beschwerdefreies Leben? Diese ethische Frage wird sich in der Gesellschaft vermutlich nur schwer beantworten lassen. Doch die Menschen, die von dieser Entscheidung betroffen sind, haben die Antwort für sich schon gefunden.
Friedas Mutter: „Allein das Gefühl als Eltern, es wurde den Kindern die Chance gegeben selbst - was heißt selbst zu entscheiden, das klingt immer so ein bisschen komisch - aber den Kindern so die Chance zu geben, es zu schaffen oder sich dann eben verabschieden zu müssen. Also wir würden uns definitiv wieder genauso entscheiden. Also wir haben tatsächlich nie daran gezweifelt hat, ob es eine falsche Entscheidung gewesen ist.“
Und Linus Hermansson: „Wir sind als Eltern sehr dankbar dafür, dass für Mirna doch letztendlich alles ganz gut ging. Und wir wollen auch keine andere Mirna haben, als die, die sie ist. Ich glaube, das ist der Schlüssel dafür, dass wir es überhaupt schaffen, diese Kämpfe mit den Behörden auszufechten. Wir wollen auf keinen Fall ohne sie sein.“