Es gibt sehr wenige Menschen, die das HI-Virus in Schach halten können, ohne Medikamente einnehmen zu müssen. Die Zahl dieser sogenannten HIV-Controller liegt weltweit bei nur etwa 0,3 Prozent aller Virus-Träger. Warum sie ohne Medikamente auskommen, konnten Forscher der Harvard University in einer Studie nach Untersuchungen an den Lymphknoten der Probanden erklären.
Wie ist der aktuelle Stand bei HIV?
Weltweit leben etwa 38,4 Millionen Menschen (Stand: 2021) mit dem HI-Virus. Dank hochwirksamer Medikamente – der sogenannten antiretroviralen Therapie, die mehrere Wirkstoffe kombiniert – erkranken Infizierte heute in den allermeisten Fällen nicht mehr an Aids und können ein normales Leben führen. Die tägliche Einnahme einer Tablette genügt oft schon, um die Virus-Vermehrung zu unterdrücken.
Etwa 75 Prozent aller Infizierten haben Zugang zu solchen Medikamenten. Eine komplette Heilung ist jedoch noch immer nicht möglich. Dennoch hat die HIV-Therapie gewaltige Fortschritte gemacht: Als die französischen Virologen Luc Montagnier († 2022) und Francoise Barré-Sinoussi vor 40 Jahren das Human Immunodeficiency Virus, kurz HIV, entdeckten, war eine Infektion noch ein Todesurteil.
Schon seit längerem wissen Forscher, dass es Menschen gibt, die gegen das Virus immun zu sein scheinen, beziehungsweise trotz Infektion mit dem Virus keine Aids-Erkrankung entwickeln. Seit etwa 20 Jahren erforschen sie, warum das so ist: Wo und wie die erfolgreiche Abwehr des Virus genau abläuft.
Warum kann das HIV einigen Menschen nichts anhaben?
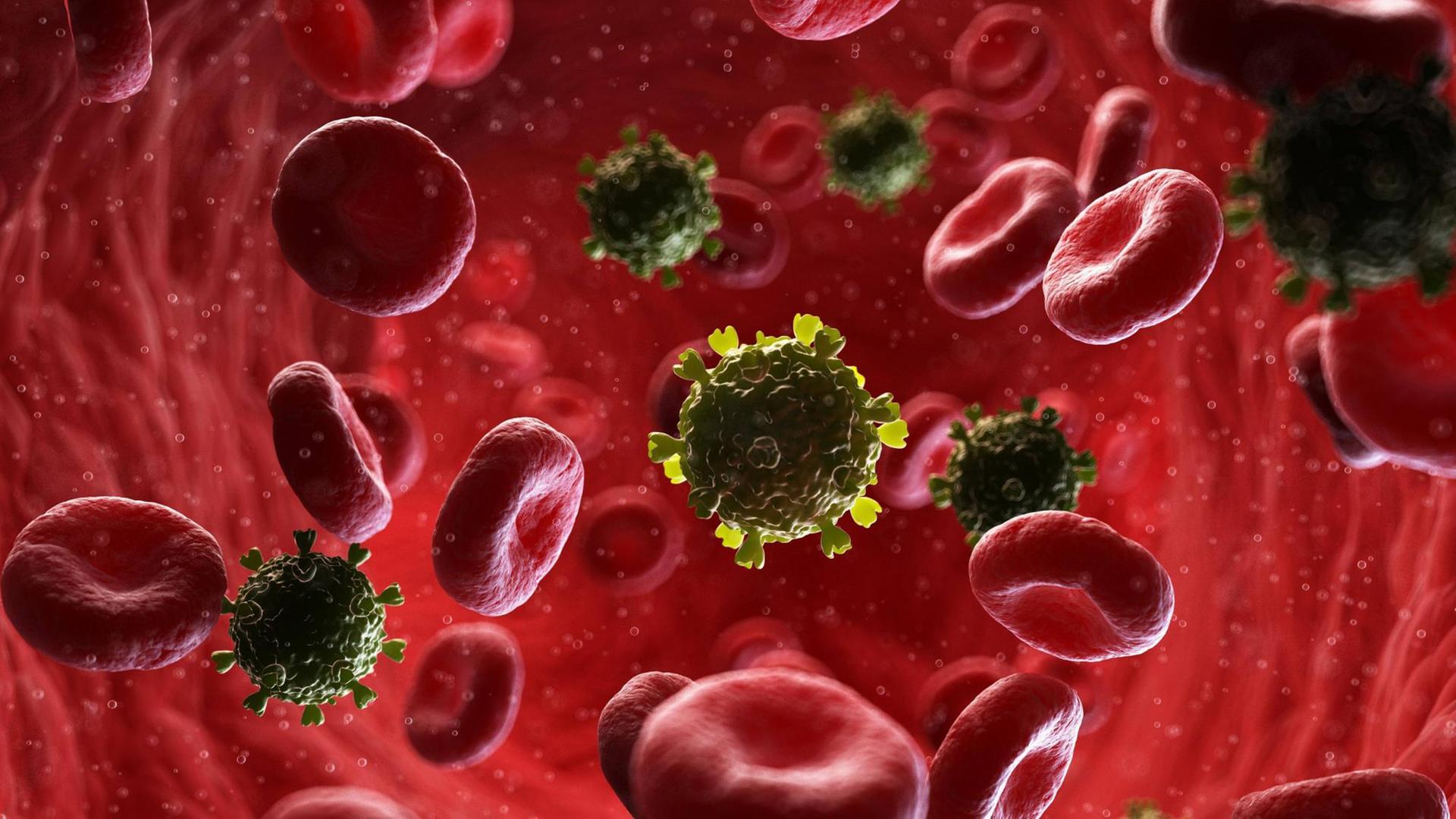
Das Immunsystem der HIV-Controller spielt die entscheidende Rolle. Es hat offenbar gelernt, sich auf HIV einzustellen. Dabei kommt es vor allem auf eine Untergruppe von Zellen des Immunsystems an: die sogenannten CD8+ T-Zellen.
T-Helferzellen sind weiße Blutkörperchen, auch T-Lymphozyten genannt, die einen Teil des adaptiven, also des erworbenen Immunsystems ausmachen. Wie ein Polizeitrupp durchstreifen sie den Körper und fahnden nach infizierten Zellen, in dem Fall nach Zellen, die vom HI-Virus infiziert worden sind. Sie heften sich an die infizierten Zellen und machen sie unschädlich, sprich: Sie schicken sie in den Zelltod. Menschen, die aus eigener Kraft HIV kontrollieren können, haben besonders gut trainierte CD8-Zellen, die sehr effizient „aufräumen“. Sie brauchen somit nicht die Unterstützung der HIV-Medikamente.
Was hat das Forscherteam untersucht?
Für die Studie haben sich die Bostoner Forscher die Lymphknoten von 40 Lymphknotenspendern genauer angesehen. Knapp die Hälfte davon waren HIV-Controller, 17 waren HIV-positiv und wurden medikamentös behandelt, sieben waren nicht vom HI-Virus befallen.
Lymphdrüsen (Lymphknoten) fungieren als eine Art Filterstation für das Gewebswasser (Lymphe) in unserem Körper. Sie filtern Bakterien, Fremdkörper und andere schädliche Stoffe aus der Lymphe. Zusammen bilden sie das sogenannte Lymphsystem, wobei jeder Lymphknoten für die Aufnahme und Filtration der Lymphe einer bestimmten Körperregion zuständig ist. Insgesamt verteilen sich an die 600 Lymphknoten im menschlichen Körper.
Im Zusammenhang mit HIV sind Lymphknoten deshalb so interessant, weil dort Krankheitserreger normalerweise nicht so konsequent von den CD8+ T-Zellen bekämpft werden wie im Rest des Körpers. Doch die Experimente brachten zutage, dass Menschen, die HIV aus eigener Kraft kontrollieren können, auch in ihren Lymphknoten über äußerst aktive CD8-Zellen verfügen.
Warum ist das Ergebnis bemerkenswert?
Das Ergebnis lässt die Fachwelt auch deshalb aufhorchen, weil das HI-Virus extrem wandelbar ist und eine sehr hohe Mutationsgeschwindigkeit hat – sie liege „um Zehnerpotenzen höher“ als bei dem für Coronainfektionen verantwortliche SarsCov-2-Virus, sagt der auf HIV-Forschung spezialisierte Mediziner Norbert Brockmeyer.
Der Körper baut zwar Abwehrmoleküle auf, aber weil HIV sich so schnell verändert, taucht es - bildlich gesprochen - unter den Attacken der Antikörper durch. Deren Bemühungen, HIV zu vernichten, sind somit Grenzen gesetzt.
SarsCov-2 und HIV zu vergleichen sei wie der Vergleich einer Schnecke mit einem Porsche, so Brockmeyer. Diese große Mutationsgeschwindigkeit sei auch der Grund, warum es bislang nicht gelungen ist, einen Impfstoff gegen HIV zu entwickeln. Umso bemerkenswerter ist die hohe Effizienz der CD8-T-Zellen in den Lymphknoten der Controller.
Lassen sich die Erkenntnisse für die HIV-Bekämpfung nutzen?
Leider nicht sofort, denn noch ist unklar, wie man die CD8+ T-Zellen aktivieren und sie dazu bringen kann, in die Lymphknoten zu wandern. Möglicherweise haben die Forschenden aber schon einen ersten, wesentlichen Baustein dafür entdeckt: Es gibt nämlich Controller von Geburt an und solche, deren Immunsystem die Kontrolle des HI-Virus erst lernt, weil sie mit Antikörper-Cocktails behandelt worden sind, die HIV neutralisieren.
Jetzt beschäftigen sich die Wissenschaftler mit der Frage: Wie lange wurden die „angelernten“ Controller behandelt, damit sich eine Art Trainingseffekt auf die CD8+ T-Zellen einstellt – und gibt es Wirkstoffe, die den Effekt noch verstärken?
Martin Winkelheide, mkn