Silke und Thomas sind beide 37, als sie entscheiden: Es ist Zeit, eine Familie zu gründen, sie wollen ein Kind. Die Finanzen sind geregelt, die Beziehung harmonisch. Als sie nach vier Monaten noch nicht schwanger ist, beschleicht die beiden das ungute Gefühl, dass es vielleicht doch nicht so einfach klappt, wie sie sich das vorgestellt hatten.
"Wir haben dann relativ schnell einen Termin im Kinderwunschzentrum gemacht. Und hatten da dann erste Gespräche und Untersuchungen. Und da hat man noch versucht, uns zu beruhigen, weil die Untersuchungsergebnisse unauffällig waren und es gab keine plausible Erklärung, warum es nicht klappt."
Kinderlosigkeitkeit - ein Tabu
Der Beginn einer mehrjährigen Odyssee. Silke und Thomas heißen in Wirklichkeit anders, ihre Worte sind nachgesprochen, sie wollen nicht erkannt werden. Ungewollte Kinderlosigkeit – das ist noch immer ein Tabu. Dabei trifft dieses Schicksal fast jedes zehnte Paar, das sich ein Kind wünscht.
"Es ist ja nicht so, dass man mit jedem darüber frei sprechen kann, weil viele davon ausgehen: Schwanger werden klappt doch. Und wenn nicht, dann macht man etwas falsch. Und ich fand es wahnsinnig belastend, die ganzen Arzttermine immer mit der Arbeit zu koordinieren und sich dann nicht immer krank zu melden. Damit halt keiner was merkt und man keine Fehlzeiten hat.
In-Vitro-Fertilisation - Seelischer Stress
Das Paar versucht es mit In-Vitro-Fertilisation, der Befruchtung in der Petrischale. Dabei werden Eizellen von Silke mit Samenzellen ihres Mannes zusammengebracht. Wie bei einer natürlichen Befruchtung soll sich eine Samenzelle den Weg in die Eizelle suchen. Das klappt bei den beiden. Aber die Embryonen entwickeln sich häufig nicht weiter, mehrfach scheitert die Einnistung der befruchteten Eizellen in die Gebärmutter oder die Schwangerschaft endet nach wenigen Wochen. Nicht nur körperlich eine Belastung, sagt Thomas.
"Der seelische Stress kommt ja noch dazu. Es ist ja auch nicht so: Man setzt sich in den Gynäkologenstuhl und entnimmt die Eier. Sondern das passiert ja alles unter Vollnarkose, und wenn es dann wieder nicht klappt, dann ist da auch eine sehr starke seelische Belastung dabei."
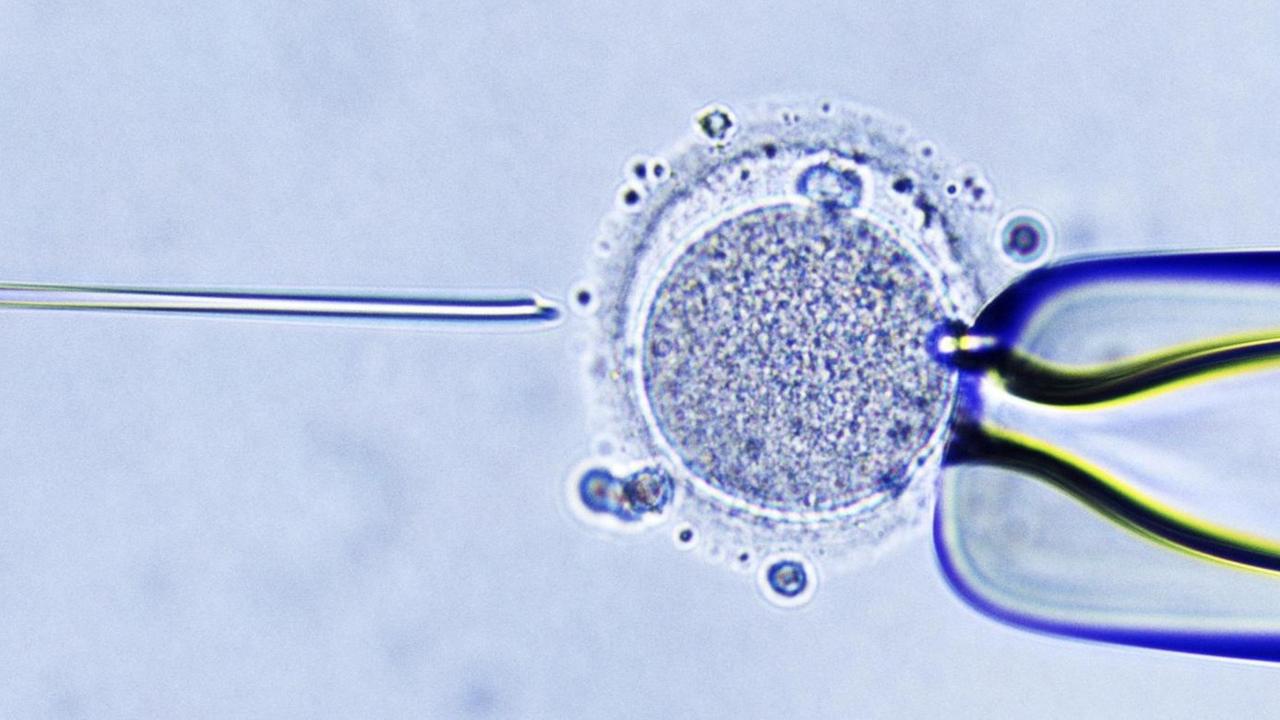
Erschwert wird ihr Kinderwunsch-Projekt zudem durch einen besonders rigiden rechtlichen Rahmen. In Deutschland regelt das 30Jahre alte Embryonenschutzgesetz, was Reproduktionsmediziner tun dürfen - und vor allem, was nicht.
"Es ist eigentlich ein Skandal, dass die Fortpflanzungsmediziner in Deutschland immer noch auf der Basis dieses alten Gesetzes arbeiten müssen."
Jochen Taupitz ist Leiter des Instituts für Deutsches, Europäisches und Internationales Medizinrecht der Universitäten Heidelberg und Mannheim. Der Jurist war Leiter der Arbeitsgruppe der Nationalen Akademie der Wissenschaften Leopoldina, die bereits im vergangenen Jahr für ein "zeitgemäßes" Fortpflanzungsmedizin-Gesetz plädierte.
"Weil die Fortpflanzungsmediziner in Deutschland die betroffenen Paare, insbesondere die betroffenen Frauen, nicht nach dem Stand des internationalen Wissens behandeln dürfen, sondern durch die Restriktionen des Embryonenschutzgesetzes die Frauen und auch die erzeugten Kinder Gefahren aussetzen müssen, die insbesondere aus höhergradigen Mehrlingsschwangerschaften resultieren."
Vorauswahl des überlebensfähigsten Embryos nicht erlaubt
In Deutschland gilt die so genannte "Dreierregelung". Danach dürfen pro Zyklus nicht mehr als drei künstlich befruchtete Eizellen heranreifen; es sollen keine überzähligen Embryonen entstehen. Der Gesetzgeber wollte 1990 verhindern, dass entwicklungsfähige Embryonen rein zum Zweck der Forschung erzeugt werden. Gleichzeitig erlaubt es das Embryonenschutzgesetz Ärzten nicht, vor Übertragung auf die Frau eine Auswahl des überlebensfähigsten Embryos zu treffen. Diese Praxis führt dazu, dass schon aus statistischen Gründen in manchen Zyklen kein überlebensfähiger Embryo dabei ist.
In anderen Zyklen dagegen nisten sich alle übertragenen Embryonen in der Gebärmutter ein. Das aber, sagt Georg Griesinger, Reproduktionsmediziner vom Universitären Kinderwunschzentrum in Lübeck und Manhagen, sei weder mit Blick auf das Kindswohl noch auf die Sicherheit der Frau wünschenswert.
"Wir sind als deutsche Reproduktionsmediziner in Europa ziemlich führend bei den Zwillingsschwangerschaften. Und Zwillingsschwangerschaften sind Risikoschwangerschaften. Kann sich jeder vorstellen. So eine Gebärmutter, so ein Becken ist einfach nicht gemacht für zwei reife Kinder. Eine Einling-Schwangerschaft ist die sichere Schwangerschaft."
"Wir sind als deutsche Reproduktionsmediziner in Europa ziemlich führend bei den Zwillingsschwangerschaften. Und Zwillingsschwangerschaften sind Risikoschwangerschaften. Kann sich jeder vorstellen. So eine Gebärmutter, so ein Becken ist einfach nicht gemacht für zwei reife Kinder. Eine Einling-Schwangerschaft ist die sichere Schwangerschaft."
Embryos mit besseren oder schlechteren Chancen
In vielen anderen europäischen Ländern wird deshalb seit Jahren der "Elective Single Embryo Transfer" praktiziert. Dabei werden alle Eizellen, die einer Frau nach einer Hormonstimulation entnommen wurden, befruchtet. Aber nur der Embryo, der sich am besten entwickelt, wird der Frau in die Gebärmutter zurückgesetzt. Um das beurteilen zu können, werden die Embryonen in der Petrischale kultiviert – und über mehrere Tage beobachtet. So, sagt der Düsseldorfer Reproduktionsmediziner Jan-Steffen Krüssel, ließen sich Rückschlüsse auf die Erfolgswahrscheinlichkeit einer Schwangerschaft ziehen.
"Wir sehen zum Beispiel, wie sich die Embryonen entwickeln, wie die sich teilen, mit welcher Geschwindigkeit, ob es dabei zur Entstehung von Zellfragmenten kommt – und das sind teilweise Kriterien, die uns mit einer guten Vorhersagekraft die Möglichkeit geben, zu entscheiden, ob ein Embryo eine bessere oder schlechtere Chance hat, sich einzunisten."
Medizin im Graubereich
Diese Auswahl des entwicklungsfähigsten Embryos rechtlich klar zu regeln, ist die Forderung des Arbeitskreises "Offene Fragen der Reproduktionsmedizin" bei der Bundesärztekammer. Momentan bewegen sich Reproduktionsmedizinerinnen und Mediziner in einem Graubereich, auch als "deutscher Mittelweg" bezeichnet, sagt Jan-Steffen Krüssel, der den Arbeitskreis leitet. Im Kern geht es um die Einschätzung, wie viele befruchtete Eizellen kultiviert werden müssen, um am Ende die gewünschte Anzahl entwicklungsfähiger Embryonen zu erhalten.
"Wir sind da in einem Spagat. Auf der einen Seite unserem Wunsch, dem Paar die bestmögliche Behandlung geben zu wollen und auch Mehrlinge reduzieren zu wollen. Aber eben auch nicht zu viele Embryonen entstehen zu lassen. Das ist medizinisch sehr unbefriedigend und auch sehr, sehr schwer umsetzbar."
"Wir sind da in einem Spagat. Auf der einen Seite unserem Wunsch, dem Paar die bestmögliche Behandlung geben zu wollen und auch Mehrlinge reduzieren zu wollen. Aber eben auch nicht zu viele Embryonen entstehen zu lassen. Das ist medizinisch sehr unbefriedigend und auch sehr, sehr schwer umsetzbar."

Deutlich einfacher wäre es, überzählige Embryonen einzufrieren und – wenn ein Paar keine weiteren Kinder mehr möchte, sie für andere Paare mit Kinderwunsch zur Verfügung zu stellen. Eine sogenannte Embryonenspende – die dritte Kernforderung der deutschen Ärzteschaft. Sie will klare rechtliche Regelungen, auch hier.
Silke und Thomas brauchen ihre eingefrorenen Embryonen nach und nach auf. Und sie wechseln zum Universitären Kinderwunschzentrum nach Lübeck, um eine optimale Behandlung zu bekommen. Warum es mit der Schwangerschaft nicht klappt, bleibt unklar. Hormonwerte und Spermaproben sehen gut aus. Nur so viel wissen die Ärzte: Die Chance von Silke und Thomas, per künstlicher Befruchtung mit den eigenen Keimzellen noch ein Kind zu bekommen, liegt mittlerweile bei maximal 15 bis 20 Prozent.
"Dass wir uns gesagt haben: Das, was da alles dahintersteht, die ganzen Lügen, der Stress, die Prozeduren als solches und natürlich der finanzielle Aspekt, dass das für uns nicht mehr der Weg ist, den wir gehen wollen."
Silke und Thomas brauchen ihre eingefrorenen Embryonen nach und nach auf. Und sie wechseln zum Universitären Kinderwunschzentrum nach Lübeck, um eine optimale Behandlung zu bekommen. Warum es mit der Schwangerschaft nicht klappt, bleibt unklar. Hormonwerte und Spermaproben sehen gut aus. Nur so viel wissen die Ärzte: Die Chance von Silke und Thomas, per künstlicher Befruchtung mit den eigenen Keimzellen noch ein Kind zu bekommen, liegt mittlerweile bei maximal 15 bis 20 Prozent.
"Dass wir uns gesagt haben: Das, was da alles dahintersteht, die ganzen Lügen, der Stress, die Prozeduren als solches und natürlich der finanzielle Aspekt, dass das für uns nicht mehr der Weg ist, den wir gehen wollen."
Aber was ist die Alternative? In vielen anderen europäischen Ländern gibt es noch eine andere Methode, ungewollt Kinderlosen zu Nachwuchs zu verhelfen: Die Eizellspende. Die ist in Deutschland gesetzlich verboten – in fast allen anderen europäischen Ländern aber erlaubt. Nur Norwegen und die Schweiz haben eine ebenso restriktive Regelung wie Deutschland. Das soll sich ändern, fordert Jan-Steffen Krüssel von der Bundesärztekammer, denn sonst zwinge man die Betroffenen geradezu ins Ausland.
"Das sind in vielen Fällen Frauen, die im jungen Alter schon durch zum Beispiel eine Krebserkrankung eine Chemotherapie bekommen haben, die keine Eierstöcke mehr haben, die keine eigenen, funktionierenden Eizellen mehr haben oder Frauen, die schon mit 40 mit einer Tatsache konfrontiert sind, nämlich, dass deren Eizellen häufig genetische Störungen aufweisen, so dass wir diesen Frauen in Deutschland nicht helfen können."
Vor 30 Jahren, als der Gesetzgeber das Embryonenschutzgesetz formulierte, verbot er die Eizellspende, weil er fürchtete, dass eine sogenannte "gespaltene Mutterschaft" Identitätsfindungsprobleme für das Kind zur Folge haben würde. Dadurch, dass es eine genetische Mutter gibt, die ihre Eizelle spendet. Und eine Mutter, die das Kind austrägt und mit ihm durch die Schwangerschaft verbunden ist. Diese Befürchtungen hätten sich nach allen Erfahrungen im Ausland nicht realisiert, sagt Georg Griesinger vom Universitären Kinderwunschzentrum in Lübeck und Manhagen.
"Wir wissen, dass die Familien, die so entstanden sind, sich gut entwickeln. Das heißt, die Befürchtungen, dass es Identitätskonflikte bei den Kindern gibt durch eine "gespaltene Mutterschaft", das sehen wir nirgendwo in der wissenschaftlichen Literatur. Und die anderen Länder haben ja diese Datenerfahrungen für uns gesammelt."
Wenn der Staat den betroffenen Paaren dennoch die Möglichkeit nehme, eine Eizellspende in Anspruch zu nehmen, sagt der Jurist Jochen Taupitz, greife er damit stark in die Fortpflanzungsfreiheit der Menschen ein. Und das sei heute nicht mehr gerechtfertigt.
"Das sind in vielen Fällen Frauen, die im jungen Alter schon durch zum Beispiel eine Krebserkrankung eine Chemotherapie bekommen haben, die keine Eierstöcke mehr haben, die keine eigenen, funktionierenden Eizellen mehr haben oder Frauen, die schon mit 40 mit einer Tatsache konfrontiert sind, nämlich, dass deren Eizellen häufig genetische Störungen aufweisen, so dass wir diesen Frauen in Deutschland nicht helfen können."
Vor 30 Jahren, als der Gesetzgeber das Embryonenschutzgesetz formulierte, verbot er die Eizellspende, weil er fürchtete, dass eine sogenannte "gespaltene Mutterschaft" Identitätsfindungsprobleme für das Kind zur Folge haben würde. Dadurch, dass es eine genetische Mutter gibt, die ihre Eizelle spendet. Und eine Mutter, die das Kind austrägt und mit ihm durch die Schwangerschaft verbunden ist. Diese Befürchtungen hätten sich nach allen Erfahrungen im Ausland nicht realisiert, sagt Georg Griesinger vom Universitären Kinderwunschzentrum in Lübeck und Manhagen.
"Wir wissen, dass die Familien, die so entstanden sind, sich gut entwickeln. Das heißt, die Befürchtungen, dass es Identitätskonflikte bei den Kindern gibt durch eine "gespaltene Mutterschaft", das sehen wir nirgendwo in der wissenschaftlichen Literatur. Und die anderen Länder haben ja diese Datenerfahrungen für uns gesammelt."
Wenn der Staat den betroffenen Paaren dennoch die Möglichkeit nehme, eine Eizellspende in Anspruch zu nehmen, sagt der Jurist Jochen Taupitz, greife er damit stark in die Fortpflanzungsfreiheit der Menschen ein. Und das sei heute nicht mehr gerechtfertigt.
Deutsche Paare fahren ins Ausland, um eine Eizellspende zu erhalten
Aus dem allgemeinen Persönlichkeitsrecht, aus der allgemeinen Handlungsfreiheit, aus dem Recht auf Familie, auf Elternschaft, schlussfolgert man, dass unser Grundgesetz auch das Recht enthält, sich nach eigenen Wünschen fortzupflanzen. Auf natürliche Weise, beziehungsweise, wenn technische Hilfe zur Verfügung steht, und ein Fortpflanzungsmediziner diese technische Hilfe zur Verfügung stellen will, dann folgt aus dieser grundrechtlich garantierten Fortpflanzungsfreiheit auch das Recht, diese Hilfe in Anspruch zu nehmen.
Soweit die Theorie. In der Praxis fahren nach Schätzungen der Bundesärztekammer jedes Jahr 3.000 bis 5.000 deutsche Paare ins Ausland, um dort eine Eizellspende zu erhalten. Die Qualitätsunterschiede zwischen den Kinderwunschzentren seien groß, manches, was dort angeboten werde, sei medizinisch fragwürdig, berichten deutsche Reproduktionsmediziner wie Georg Griesinger, der Lübecker Arzt, bei dem Silke und Thomas Hilfe suchen.
"Ich darf mit der Patientin ein Informationsgespräch führen, ich darf darüber informieren: Es gibt Eizellspende in Europa, das läuft so und so ab in diesem und jenem Land, aber ich dürfte nicht mehr sagen: Gehen sie hierhin oder dorthin. Ich darf die Patientin nicht irgendwohin empfehlen. Und ich darf keine medizinischen Leistungen erbringen in dem Kontext, den diese Patientin dann benötigt, um diese dann bei uns nach dem Strafgesetz verbotene medizinische Behandlung in Anspruch zu nehmen."
Beihilfe zur Eizellspende ist in Deutschland strafbar. Das schränkt nicht nur Reproduktionsmediziner in ihrem Tun massiv ein, sondern behindert schon die Beratungsmöglichkeiten von Pro Familia, sagt Katharina Rohmert, Mitglied im Bundesverband.
"Wir dürfen zum Beispiel nicht sagen: Gehen Sie doch nach Spanien oder nach Tschechien, da können Sie das in vielen Zentren als Angebot erhalten. Und die haben auch gute Ergebnisse. Das darf man nicht, weil es wie eine Werbung wirken würde oder wie eine Aufforderung, das zu tun, was bei uns unter Strafe verboten ist."
Die Folge: Pro Familia, ein nicht-kommerzieller Verein, finanziert aus Spenden und Mitgliedsbeiträgen, gefördert vom Bundesfamilienministerium, kann Paare nicht über Chancen und Möglichkeiten, aber auch Nachteile und Kosten einer Kinderwunschbehandlung im Ausland aufklären.
Soweit die Theorie. In der Praxis fahren nach Schätzungen der Bundesärztekammer jedes Jahr 3.000 bis 5.000 deutsche Paare ins Ausland, um dort eine Eizellspende zu erhalten. Die Qualitätsunterschiede zwischen den Kinderwunschzentren seien groß, manches, was dort angeboten werde, sei medizinisch fragwürdig, berichten deutsche Reproduktionsmediziner wie Georg Griesinger, der Lübecker Arzt, bei dem Silke und Thomas Hilfe suchen.
"Ich darf mit der Patientin ein Informationsgespräch führen, ich darf darüber informieren: Es gibt Eizellspende in Europa, das läuft so und so ab in diesem und jenem Land, aber ich dürfte nicht mehr sagen: Gehen sie hierhin oder dorthin. Ich darf die Patientin nicht irgendwohin empfehlen. Und ich darf keine medizinischen Leistungen erbringen in dem Kontext, den diese Patientin dann benötigt, um diese dann bei uns nach dem Strafgesetz verbotene medizinische Behandlung in Anspruch zu nehmen."
Beihilfe zur Eizellspende ist in Deutschland strafbar. Das schränkt nicht nur Reproduktionsmediziner in ihrem Tun massiv ein, sondern behindert schon die Beratungsmöglichkeiten von Pro Familia, sagt Katharina Rohmert, Mitglied im Bundesverband.
"Wir dürfen zum Beispiel nicht sagen: Gehen Sie doch nach Spanien oder nach Tschechien, da können Sie das in vielen Zentren als Angebot erhalten. Und die haben auch gute Ergebnisse. Das darf man nicht, weil es wie eine Werbung wirken würde oder wie eine Aufforderung, das zu tun, was bei uns unter Strafe verboten ist."
Die Folge: Pro Familia, ein nicht-kommerzieller Verein, finanziert aus Spenden und Mitgliedsbeiträgen, gefördert vom Bundesfamilienministerium, kann Paare nicht über Chancen und Möglichkeiten, aber auch Nachteile und Kosten einer Kinderwunschbehandlung im Ausland aufklären.
Ausländische Anbieter dagegen werben im Internet längst mit deutschsprachigen Seiten für ihre Dienste. Und waren – vor Corona – mit Infoständen auf reproduktionsmedizinischen Messen präsent, etwa in Köln oder Berlin. Denn natürlich ist Reproduktionstourismus auch ein lukratives Geschäft. Ein Geschäftszweig, der vor allem deshalb blüht, meint die FDP-Bundestagsabgeordnete Kathrin Helling-Plahr, weil es hierzulande keine zeitgemäße rechtliche Regelung gebe.
"Wenn wir in Deutschland ein ordentliches System legaler Eizellspenden hätten, dann müssten Paare eben nicht mehr ins Ausland ausweichen, um dort kommerzielle Spenden in Anspruch zu nehmen, die entsprechend den Geldbeutel belasten. Ich finde, die Verwirklichung eines Kinderwunsches ist nichts, was vom Geldbeutel abhängen darf."
Silke und Thomas bleiben in Deutschland nur drei Optionen: Immer weiter machen mit In-Vitro-Fertilisation – auf eigene Rechnung und mit geringer Erfolgsquote, Adoption – oder sich mit der Kinderlosigkeit abfinden.
"Dann stand auf einmal im Raum: OK, was wäre, wenn man doch noch einmal ins Ausland geht? Was passiert eigentlich, wenn man das macht? Oder nicht macht? Und was würde das für uns als Paar bedeuten, wenn man es nicht macht?"
"Wenn wir in Deutschland ein ordentliches System legaler Eizellspenden hätten, dann müssten Paare eben nicht mehr ins Ausland ausweichen, um dort kommerzielle Spenden in Anspruch zu nehmen, die entsprechend den Geldbeutel belasten. Ich finde, die Verwirklichung eines Kinderwunsches ist nichts, was vom Geldbeutel abhängen darf."
Silke und Thomas bleiben in Deutschland nur drei Optionen: Immer weiter machen mit In-Vitro-Fertilisation – auf eigene Rechnung und mit geringer Erfolgsquote, Adoption – oder sich mit der Kinderlosigkeit abfinden.
"Dann stand auf einmal im Raum: OK, was wäre, wenn man doch noch einmal ins Ausland geht? Was passiert eigentlich, wenn man das macht? Oder nicht macht? Und was würde das für uns als Paar bedeuten, wenn man es nicht macht?"
Krankenkassen beteiligen sich nur bedingt an den Kosten einer In-Vitro-Fertilisation
Es ist ein mehrmonatiger Prozess des Zögerns und Abwägens. Schon die In-Vitro-Fertilisation hat viel Geld gekostet. Die Kassen beteiligen sich in Deutschland nur zur Hälfte an der Finanzierung von maximal drei Versuchen, und das auch nur bei verheirateten, heterosexuellen Paaren bis zu einem Alter von 40 Jahren. Das trifft auf die beiden zu, aber weil nicht klar ist, an wem es liegt, weigert sich Thomas’ Kasse, ihren Anteil zu leisten. Die Medikamente und das Einfrieren überzähliger Eizellen müssen die beiden ohnehin selbst bezahlen.
Nun also die Option einer Eizellspende im Ausland. Aber wohin sollen sie gehen? Nach Spanien, Griechenland, Großbritannien? Oder nach Osteuropa, wo die Behandlung deutlich günstiger angeboten wird?
"Für uns war es schon so, dass wir gesagt haben: In einigen dieser Länder hätten wir ein schlechtes Gefühl. Weil man einfach nicht weiß, unter welchen Bedingungen werden den Frauen die Eizellen entnommen? Wie häufig machen die das? Und was bedeutet das für die? Welche ethischen Auflagen und Richtlinien gibt es da eigentlich?"
Im europäischen Ausland bekommen Frauen, die ihre Eizellen spenden, eine Aufwandsentschädigung. Je nach Land variiert die zwischen 500 und 1.000 Euro. Eine hormonelle Stimulation zur Entnahme von Eizellen ist zwar inzwischen schonender zu machen als noch vor einigen Jahren – aber immer noch deutlich aufwändiger als eine Samenspende. Welche Summe ist angemessen? Die Bundesärztekammer spricht sich klar gegen eine Kommerzialisierung der Eizellspende aus. Aber das lasse noch zu viel Spielraum, kritisiert Ruth Denkhaus. Die evangelische Theologin befasst sich als Wissenschaftliche Mitarbeiterin am Zentrum für Gesundheitsethik, einer Einrichtung der Evangelischen Landeskirche Hannovers, mit ethischen Fragen am Lebensanfang.
"Es ist ja nicht damit getan, die Eizellspende zu legalisieren, das strafrechtliche Verbot aufzuheben. Wir brauchen auch Spenderinnen. Und im europäischen Nachbarland ist vielfach die Erfahrung gemacht worden, dass ohne entsprechende Aufwandsentschädigung die Zahl der Spenderinnen zu gering ist."
Nun also die Option einer Eizellspende im Ausland. Aber wohin sollen sie gehen? Nach Spanien, Griechenland, Großbritannien? Oder nach Osteuropa, wo die Behandlung deutlich günstiger angeboten wird?
"Für uns war es schon so, dass wir gesagt haben: In einigen dieser Länder hätten wir ein schlechtes Gefühl. Weil man einfach nicht weiß, unter welchen Bedingungen werden den Frauen die Eizellen entnommen? Wie häufig machen die das? Und was bedeutet das für die? Welche ethischen Auflagen und Richtlinien gibt es da eigentlich?"
Im europäischen Ausland bekommen Frauen, die ihre Eizellen spenden, eine Aufwandsentschädigung. Je nach Land variiert die zwischen 500 und 1.000 Euro. Eine hormonelle Stimulation zur Entnahme von Eizellen ist zwar inzwischen schonender zu machen als noch vor einigen Jahren – aber immer noch deutlich aufwändiger als eine Samenspende. Welche Summe ist angemessen? Die Bundesärztekammer spricht sich klar gegen eine Kommerzialisierung der Eizellspende aus. Aber das lasse noch zu viel Spielraum, kritisiert Ruth Denkhaus. Die evangelische Theologin befasst sich als Wissenschaftliche Mitarbeiterin am Zentrum für Gesundheitsethik, einer Einrichtung der Evangelischen Landeskirche Hannovers, mit ethischen Fragen am Lebensanfang.
"Es ist ja nicht damit getan, die Eizellspende zu legalisieren, das strafrechtliche Verbot aufzuheben. Wir brauchen auch Spenderinnen. Und im europäischen Nachbarland ist vielfach die Erfahrung gemacht worden, dass ohne entsprechende Aufwandsentschädigung die Zahl der Spenderinnen zu gering ist."
Finanzielle Anreize aber sollten nicht im Vordergrund stehen, wenn sich Frauen zur Eizellspende bereiterklären. Denn die habe Folgen, sozial wie emotional, gibt Ruth Denkhaus zu bedenken.
"Das ist ja eine Entscheidung, die bleibt, die einen weiter begleitet. Man hilft einer anderen Frau, einem anderen Paar dabei, ein Kind zu bekommen. Mit den eigenen Keimzellen. Das heißt, letztlich wird man selbst genetisch Mutter, die eigenen Kinder bekommen genetisch Halbgeschwister. Es stellt sich die Frage, wie man mit der Existenz eines solchen Kindes, das bei einer anderen Familie aufwächst, umgeht".
Sind Eizellspenderinnen bereit, sich zu einem Kennenlernen zu treffen, wenn das Kind später Interesse daran hat? Momentan stellt sich die Frage nicht. Eizellspenden im Ausland sind in der Regel anonym. Das Kind hat keine Chance, seine genetische Mutter zu finden.
"Das verstößt eklatant gegen das Recht des Kindes auf Kenntnis seiner Abstammung, das in Deutschland auch verfassungsrechtlich garantiert ist", sagt Juraprofessor Jochen Taupitz von der Nationalen Akademie der Wissenschaften.
"Es wäre doch viel besser, wenn das Verfahren hier in Deutschland zugelassen würde, wo auch die medizinischen Voraussetzungen häufig viel besser sind als in manchen anderen Ländern."
Denn dann könnte man eine Regelung analog zur Samenspende treffen. Das Samenspenderregistergesetz, das seit 2018 in Kraft ist, sieht vor, dass ein Kind, das durch eine Samenspende entstanden ist, seine genetische Herkunft erfahren kann. Auch Katharina Rohmert von Pro Familia fordert, dieses Recht der Kinder durchzusetzen – mit einem klaren rechtlichen Rahmen hier in Deutschland.
"Schon lange weiß man, dass Kinder keinen Schaden nehmen, wenn man von Anfang an sehr offen mit ihnen bespricht – altersgerecht natürlich – wie sie zustande gekommen sind. Wenn ein Kind in einer lesbischen Beziehung groß wird, dann ist klar, das Kind wird relativ schnell begreifen, das kann nicht Mama und Papa sein. Wer ist eigentlich mein Papa? Dass man offen spricht, offen berät."
Doch bei der Bundesregierung stoßen die Vorschläge der Leopoldina ebenso auf taube Ohren wie das Memorandum der deutschen Ärzteschaft und die Appelle von pro familia. Und das nicht erst seit der Corona-Krise. Das Bundesgesundheitsministerium teilt auf Anfrage lediglich mit, der Koalitionsvertrag für die 19. Legislaturperiode sehe weder die Erarbeitung eines Fortpflanzungsmedizingesetzes noch eine Änderung des Embryonenschutzgesetzes vor. Kathrin Helling-Plahr, FDP-Bundestagsabgeordnete, wundert diese schmallippige Antwort nicht.
"Leider ist es tatsächlich so, dass den anderen Fraktionen der Mut fehlt, solche ethisch schwierigen Themen anzupacken, sich an die Seite derjenigen zu stellen, die sich Kinder wünschen. Da verschließt man lieber die Augen und sieht nicht zu, wie die Paare ins Ausland gehen und sieht die Not der Betroffenen nicht."
Die FDP fordert bislang als einzige Fraktion im Bundestag geschlossen eine Legalisierung der Eizellspende. In allen anderen Fraktionen ist das Thema noch nicht ausdiskutiert. Bei vielen Abgeordneten herrscht Sorge vor Missbrauch.
Silke und Thomas läuft die Zeit davon. Sie entscheiden sich schließlich für eine Eizellspende in Spanien – und die führt zum Erfolg. Sie wird schwanger. Doch es bleibt ein ungutes Gefühl.
"Man fühlt sich wie ein Krimineller, weil man weiß: Man ist dann schwanger und das Baby darf es hier eigentlich gar nicht geben. Also, unser Baby ist ja, was die Zeugung angeht, illegal."
"Das ist ja eine Entscheidung, die bleibt, die einen weiter begleitet. Man hilft einer anderen Frau, einem anderen Paar dabei, ein Kind zu bekommen. Mit den eigenen Keimzellen. Das heißt, letztlich wird man selbst genetisch Mutter, die eigenen Kinder bekommen genetisch Halbgeschwister. Es stellt sich die Frage, wie man mit der Existenz eines solchen Kindes, das bei einer anderen Familie aufwächst, umgeht".
Sind Eizellspenderinnen bereit, sich zu einem Kennenlernen zu treffen, wenn das Kind später Interesse daran hat? Momentan stellt sich die Frage nicht. Eizellspenden im Ausland sind in der Regel anonym. Das Kind hat keine Chance, seine genetische Mutter zu finden.
"Das verstößt eklatant gegen das Recht des Kindes auf Kenntnis seiner Abstammung, das in Deutschland auch verfassungsrechtlich garantiert ist", sagt Juraprofessor Jochen Taupitz von der Nationalen Akademie der Wissenschaften.
"Es wäre doch viel besser, wenn das Verfahren hier in Deutschland zugelassen würde, wo auch die medizinischen Voraussetzungen häufig viel besser sind als in manchen anderen Ländern."
Denn dann könnte man eine Regelung analog zur Samenspende treffen. Das Samenspenderregistergesetz, das seit 2018 in Kraft ist, sieht vor, dass ein Kind, das durch eine Samenspende entstanden ist, seine genetische Herkunft erfahren kann. Auch Katharina Rohmert von Pro Familia fordert, dieses Recht der Kinder durchzusetzen – mit einem klaren rechtlichen Rahmen hier in Deutschland.
"Schon lange weiß man, dass Kinder keinen Schaden nehmen, wenn man von Anfang an sehr offen mit ihnen bespricht – altersgerecht natürlich – wie sie zustande gekommen sind. Wenn ein Kind in einer lesbischen Beziehung groß wird, dann ist klar, das Kind wird relativ schnell begreifen, das kann nicht Mama und Papa sein. Wer ist eigentlich mein Papa? Dass man offen spricht, offen berät."
Doch bei der Bundesregierung stoßen die Vorschläge der Leopoldina ebenso auf taube Ohren wie das Memorandum der deutschen Ärzteschaft und die Appelle von pro familia. Und das nicht erst seit der Corona-Krise. Das Bundesgesundheitsministerium teilt auf Anfrage lediglich mit, der Koalitionsvertrag für die 19. Legislaturperiode sehe weder die Erarbeitung eines Fortpflanzungsmedizingesetzes noch eine Änderung des Embryonenschutzgesetzes vor. Kathrin Helling-Plahr, FDP-Bundestagsabgeordnete, wundert diese schmallippige Antwort nicht.
"Leider ist es tatsächlich so, dass den anderen Fraktionen der Mut fehlt, solche ethisch schwierigen Themen anzupacken, sich an die Seite derjenigen zu stellen, die sich Kinder wünschen. Da verschließt man lieber die Augen und sieht nicht zu, wie die Paare ins Ausland gehen und sieht die Not der Betroffenen nicht."
Die FDP fordert bislang als einzige Fraktion im Bundestag geschlossen eine Legalisierung der Eizellspende. In allen anderen Fraktionen ist das Thema noch nicht ausdiskutiert. Bei vielen Abgeordneten herrscht Sorge vor Missbrauch.
Silke und Thomas läuft die Zeit davon. Sie entscheiden sich schließlich für eine Eizellspende in Spanien – und die führt zum Erfolg. Sie wird schwanger. Doch es bleibt ein ungutes Gefühl.
"Man fühlt sich wie ein Krimineller, weil man weiß: Man ist dann schwanger und das Baby darf es hier eigentlich gar nicht geben. Also, unser Baby ist ja, was die Zeugung angeht, illegal."
Die Schwangerschaft verläuft ohne Probleme, das Kind soll in den nächsten Tagen kommen. Eine Erleichterung nach drei Jahren voller enttäuschter Hoffnungen und unerwarteter rechtlicher Hürden. Warum es Kinderwunschpaaren in Deutschland so schwer gemacht wird, eine Familie zu gründen, haben Silke und Thomas bis heute nicht verstanden.