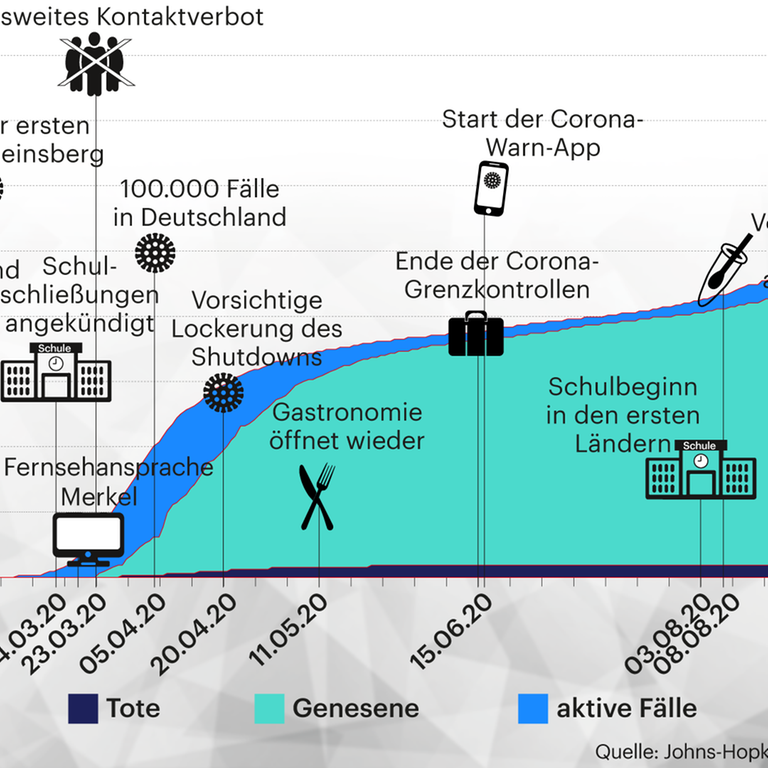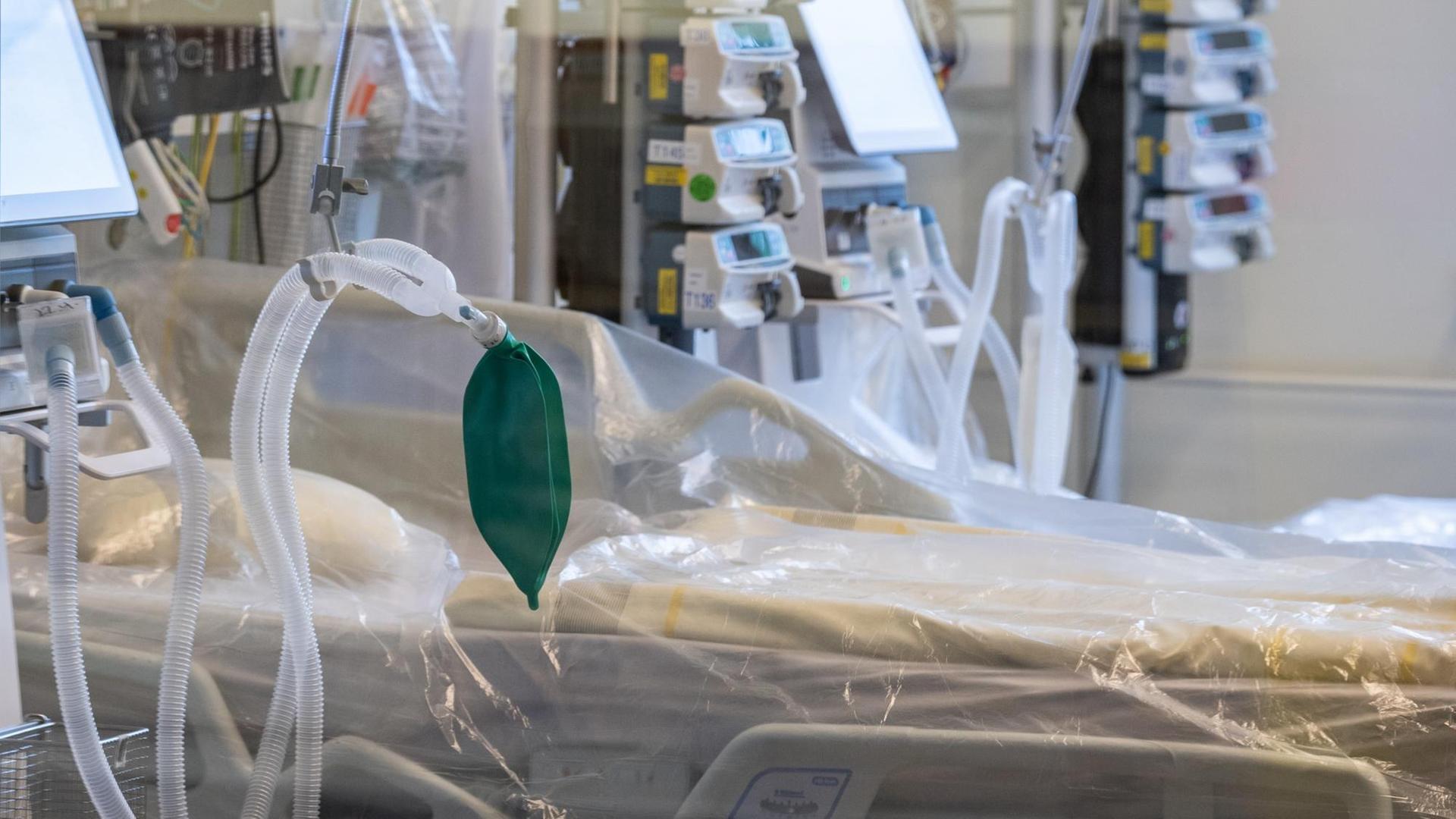
In der Debatte über Anti-Corona-Maßnahmen wird auch die Zahl der freien Intensivbetten immer wieder hervorgehoben. Deutschland hat insgesamt fast 30.000 davon, mehr als 8000 davon sind aktuell frei. Doch was heißt COVID-19 konkret für die Intensivbehandlung, für diejenigen, die sich um die Patientinnen und Patienten kümmern? Markus Heinrich ist Intensivpfleger in der Asklepios-Klinik Barmbek im Norden Hamburgs.
Ann-Kathrin Büüsker: Herr Heinrich, wie sieht das denn gerade bei Ihnen aus, merken Sie die zweite Welle schon?
Markus Heinrich: Ein bisschen schon. Wir haben jetzt aktuell vier Patienten hier bei uns auf der Intensivstation liegen im Haus, oben auf den Normalstationen sind jetzt, bin ich der Meinung, vier bis sechs, da müsste ich jetzt genauer nachgucken. Wir merken das jetzt schon, weil die eben halt jetzt in einem Schwall gekommen sind, auch über diesen Teil der Notaufnahme dann direkt zu uns. Man merkt schon, dass jetzt – ich will jetzt nicht unbedingt von einer zweiten Welle sprechen –, aber man merkt, dass die Fälle jetzt eben sich wieder häufen.
"Wir fühlen uns vorbereitet"
Büüsker: Fühlen Sie sich darauf vorbereitet, dass es wieder mehr werden?
Heinrich: Ja, wir fühlen uns vorbereitet, auf jeden Fall. Wir haben uns auch schon, als es im Frühjahr angefangen hat, auch so gut es geht darauf vorbereitet, und das behalten wir jetzt auf jeden Fall bei.
Büüsker: Gut, nehmen Sie uns vielleicht mal mit in Ihren Alltag: Wie intensiv ist denn die Pflege eines COVID-Patienten?
Heinrich: Er wird behandelt wie jeder andere Intensivpatient auch, bis darauf, dass die Hygienemaßnahmen ein bisschen strenger sind, aber auch das kennen wir von anderen Patientengruppen mit hochinfektiösen Keimen. Deswegen ist es auch für uns da komplett nichts Neues sozusagen, sondern das haben wir auch schon mal durchgemacht, aber in diesem Ausmaß natürlich jetzt nicht. Es ist halt viel, dass wir uns anziehen müssen, wieder ausziehen müssen, wir machen Bodycheck, wir gucken auf den anderen Kollegen, der sich anzieht, ob alles da ist und richtig sitzt, und dann starten wir unseren Alltag.
Büüsker: Das heißt aber, es ist schon ein bisschen zeitintensiver.
Heinrich: Es ist schon ein bisschen zeitintensiver, ja, auf jeden Fall, weil wir eben da genauer drauf gucken.
Büüsker: Also insgesamt auch dann personalintensiver als die normale Intensivpflege, oder macht das gar keinen Unterschied?
Heinrich: Bisher nicht, nein. Wir betreuen sonst, ich sag immer – das klingt banal, aber der normale Intensivalltag, wo man auch zwei bis drei Patienten hier bei uns betreut, auch mal vier, wahrscheinlich andere Kollegen in anderen Intensivstationen anderer Häuser wahrscheinlich noch mehr leider, aber deswegen, ja …
"Fachkräftemangel beschäftigt uns in der Pflege halt schon länger"
Büüsker: Nun heißt es ja in der politischen Debatte immer wieder, dass wir genug Intensivbetten hätten in Deutschland, aber wie ist das aus Ihrer Sicht, haben wir auch genügend Pflegepersonal, um all die Patientinnen und Patienten zu betreuen?
Heinrich: Das ist das große Problem, wir brauchen ja qualifiziertes Pflegepersonal. Ich hab das jetzt in mehreren Berichten halt gelesen, ich hoffe, ich habe es richtig interpretiert, dass Pflegepersonal auch umgeswitcht werden kann. Natürlich geht das, aber dieses Personal muss halt auch geschult sein. Unsere Einarbeitung auf der Intensivstation, die nach Vorerfahrung geht von mindestens zwei bis sechs Monaten, die Einarbeitung, das ist nicht mal eben einfach so gemacht, dass man Kollegen umswitcht. Natürlich gibt es auch Kollegen, die im Pool arbeiten, die sich auf mehreren Stationen befinden, die könnte man natürlich dann kanalisieren, aber ansonsten wird es nicht so einfach werden. Dieser Fachkräftemangel, der beschäftigt uns ja in der Pflege halt schon länger, kommt nur jetzt mal wieder durch COVID-19 ein bisschen mehr hoch. Ich möchte da auch an die Bevölkerung appellieren, sich natürlich an alle Hygienemaßnahmen zu halten, dass wir nicht überlaufen werden. Ansonsten wird es für uns ein großes Problem.
Büüsker: Okay. Was müssen Sie denn als Intensivpfleger können, was andere Kolleginnen und Kollegen von normaler Station vielleicht nicht können müssen, also wo ist da der Qualifizierungsbedarf?
Heinrich: Es fängt damit an, Blutgasanalysen richtig zu interpretieren. Dann geht es darum, dass wir natürlich viel mit Beatmung zu tun haben – es gibt unterschiedliche Beatmungsformen, Beatmungsmodi. Natürlich hab ich immer einen Stationsarzt an meiner Seite, aber als erfahrene oder auch als Intensivpflegekraft sollte ich in der Lage sein, gewisse Entscheidungen auch alleine zu treffen – nach Rücksprache natürlich mit einem Arzt. Dann geht es auch viel bei uns um Infusionstherapie, da geht es auch darum, den Kreislauf oder den Menschen am Leben zu erhalten mit bestimmten Medikamenten, wo ich dann auch dafür zuständig bin, dass derjenige einen Blutdruck überhaupt hat, dass das Herz weiterschlägt, dass er gut ausreichend sediert ist. Diese ganze Infusionstherapie, das ist auch ein großer Part in der Intensivpflege.
Dann geht es halt auch um den Umgang mit gewissen Geräten, die wir hier unten natürlich haben, die die Kollegen oben nicht besitzen, um Patienten künstlich runterzukühlen, um Dialysen zu vollziehen, die wir hier machen. Wir haben mehrere Dialyseverfahren, die wir machen, die wir als Pflege mitbetreuen. Deswegen, das ist schon eine große Bandbreite, die Intensivpflege. Wir können uns auch fachweiterbilden in der Intensivpflege, das geht noch mal zwei Jahre, deswegen, das ist nichts, was man mal eben so macht. Wir haben das auch schon gehabt, die Kollegen von den Normalstationen runterbekommen haben als Assistenz, aber das gestaltet sich als schwierig natürlich alles.
"Das war nie das Thema, die Anerkennung"
Büüsker: Das heißt also, wenn jetzt zum Beispiel davon gesprochen wird, dass Intensivbetten neu geschaffen werden können während einer Pandemie, dann ist das zwar schön, dass das Intensivbett da steht, aber den Pfleger, die Pflegerin, der/die das betreut, den kann man sich dann nicht mal eben dazustellen und nicht mal eben schnitzen, sondern den hat man dann unter Umständen nicht. Verstehe ich Sie da richtig?
Heinrich: Das kann mitunter der Fall werden, ja, oder dass wir eben, die hier sind, halt mehrere Patienten betreuen müssen.

Büüsker: Nun haben wir ja während der Pandemie das Thema quasi am Anfang des Jahres schon groß besprochen, haben viel auch über Wertschätzung in der Pflege gesprochen, wie wichtig dieser Beruf eben in der Pandemiebekämpfung gerade ist. Kommt was von dieser Wertschätzung, die da immer wieder betont wurde, die so groß sei, kommt davon was bei Ihnen an?
Heinrich: Ja, natürlich, und das ist, was ich auch schon Anfang des Jahres gesagt habe, diese Wertschätzung, das hatten wir in der Pflege schon immer. Ich habe es selten erlebt, dass ich mal keine Anerkennung bekommen habe, oder auch meine Kollegen, mit denen ich spreche, das haben wir noch nie, also selten bis nie erlebt. Wenn man irgendwo mal ist und erzählt, was man beruflich macht, gab es das immer, von Angehörigen auch immer, ich hab nie was anderes erlebt bei meinen zehn Jahren Berufserfahrung, die ich jetzt habe. Das war nie das Thema, die Anerkennung.
Büüsker: Reichen denn Wertschätzung und Anerkennung, oder müsste da mehr kommen?
Heinrich: Von der Politik auf jeden Fall, und von all den Angehörigen erwarte ich halt einfach nur, dass man sich jetzt zusammenreißt und dass wir alle an einem Strang ziehen und uns an alle Maßnahmen halten – was die Leute hier auf Station, wenn sie hier zu Besuch dürfen, halt auch tun, aber dass man das auch weiterträgt.
Äußerungen unserer Gesprächspartner geben deren eigene Auffassungen wieder. Der Deutschlandfunk macht sich Äußerungen seiner Gesprächspartner in Interviews und Diskussionen nicht zu eigen.