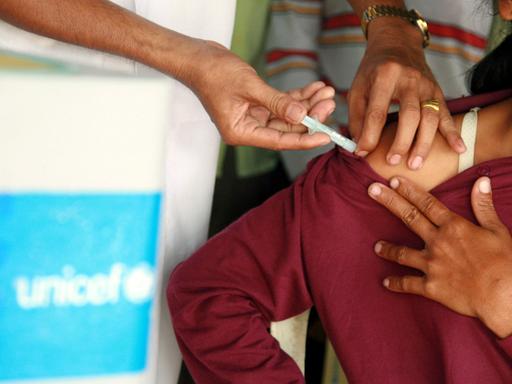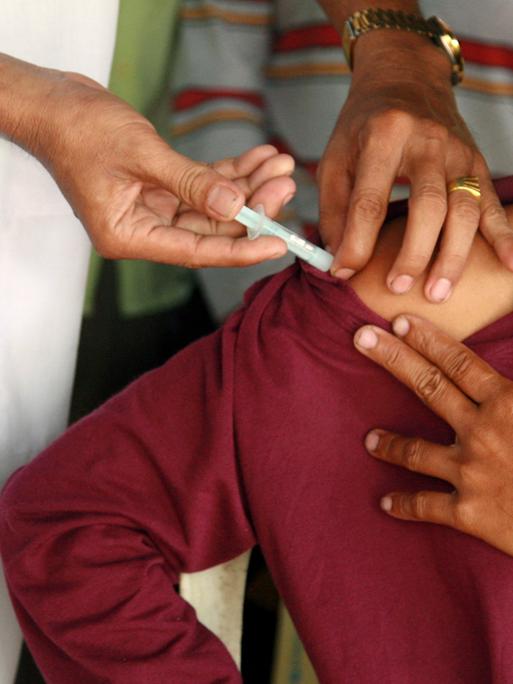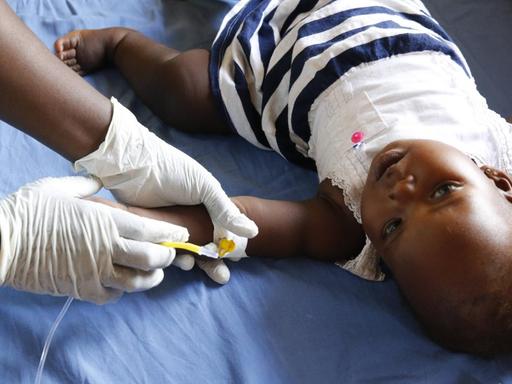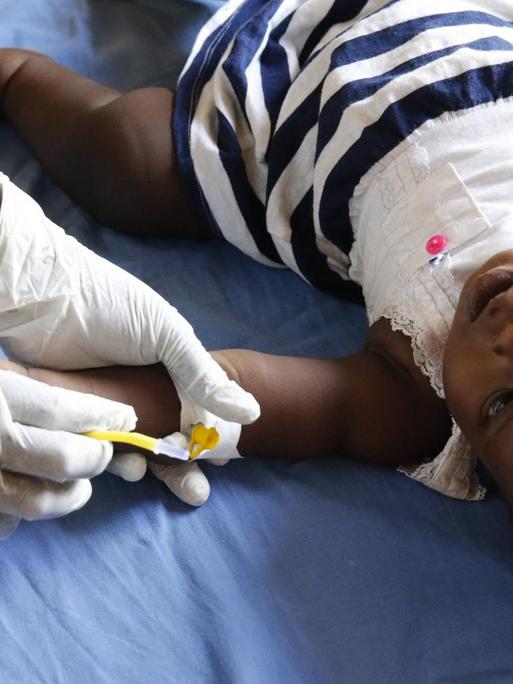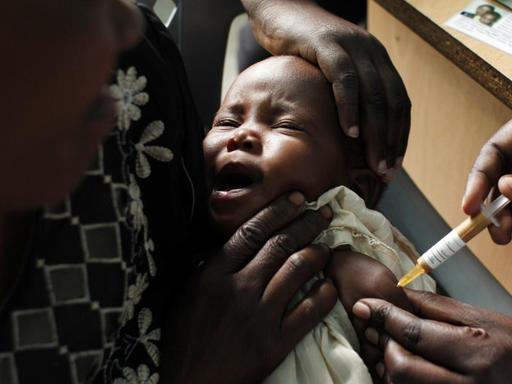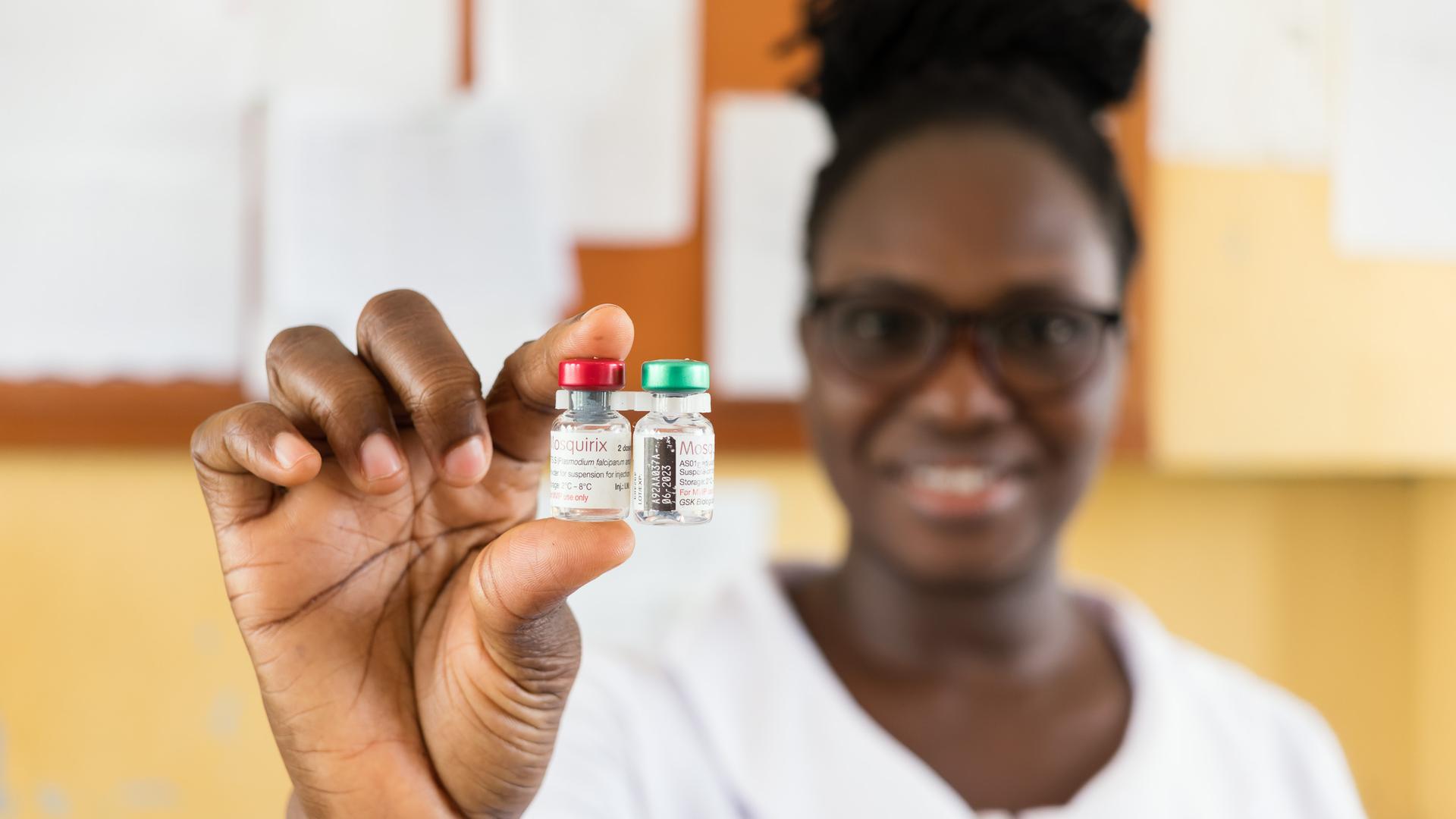
Die Küstenstadt Capecoast in Ghana, Westafrika. Es ist der 25. April, Weltmalaria-Tag. Die Regenzeit steht bevor, bald werden Moskitos wieder häufiger stechen, werden mehr Menschen erkranken. In der Ewim-Poliklinik kennen sie das. Und doch tut sich etwas. Mosquirix steht auf einem Poster an der Wand. Es ist der Name der weltweit ersten Malaria-Impfung. Eine Sensation, der jahrzehntelange Forschung vorausgegangen war.
Abdoulaye Diabaté, Entomologe und Malaria-Experte : "Wenn man die heutigen Malariazahlen mit früher vergleicht, könnte man sagen: Okay, wir machen große Fortschritte. Das ist wahr. Aber gleichzeitig stagniert die Entwicklung. Ich sehe es so: Je mehr Werkzeuge wir haben gegen Malaria, desto besser, denn mit einem allein wird es nicht leicht, die Malaria zu besiegen.“
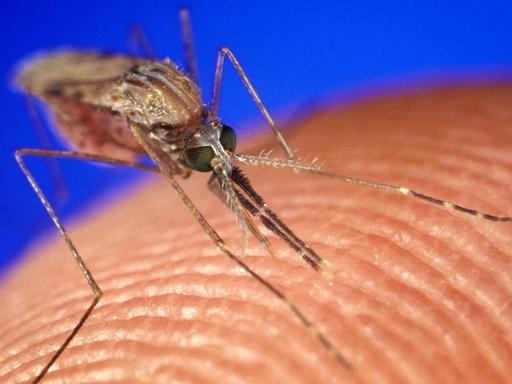
An Malaria sterben jedes Jahr mehr als eine halbe Million Menschen. Ein Parasit, übertragen mit dem Stich einer weiblichen Anopheles-Mücke - die weitaus meisten Opfer sind afrikanische Kinder unter fünf Jahren. Erwachsene haben durch frühere Infektionen oft eine gewisse Immunität entwickelt. Doch Kleinkinder sind immunologisch naiv – sie bekommen Fieber und Schmerzen und können innerhalb von Tagen sterben, wenn sie falsch behandelt werden. Doch nun gibt es Mosquirix.
Durchbruch nach 100 Jahren Forschung
Peter Kremsner, Leiter des Instituts für Tropenmedizin des Uniklinikums Tübingen: „Das ist ein Meilenstein. Das gab es vorher noch nie. 100 Jahre Malaria-Impfstoffforschung haben bisher nullkommanull gebracht und jetzt gibt es das. Insofern ist das ein ganz großer Meilenstein. Es ist auch die erste anti-parasitäre Impfung im Menschen, die es so weit gebracht hat.“
Mosquirix ist auch unter dem Namen RTS,S bekannt. Peter Kremsner, einer der führenden Malaria-Forscher, war an den klinischen Studien beteiligt. In ausgewählten Regionen von Ghana, Malawi und Kenia wird der Impfstoff seit 2019 im Zuge eines Pilotprojekts verabreicht. So auch in der Ewim-Poliklinik in Ghana.
Patientinnen und Patienten warten auf Plastikstühlen im Freien, mit Blick auf den grünen Innenhof. Die Kinderstation befindet sich im hinteren Bereich der Poliklinik, Mitarbeiterinnen wuseln umher, Akten stapeln sich auf Holztischen. Die Krankenpflegerin Edna Domenya arbeitet seit zwölf Jahren in der Kinderstation, wo Mosquirix-Ampullen in einer Tiefkühltruhe lagern.
"Ich war hier in der Poliklinik, als sie den Malaria-Impfstoff eingeführt haben, und ich war sehr, sehr glücklich, dass es jetzt einen solchen Impfstoff gibt, denn Malaria ist schon seit Gott weiß wie langer Zeit eine Belastung in unserem Land. Diese Intervention wird unseren Müttern und dann der Allgemeinheit helfen, die Malaria zurückzudrängen."

Impfung lindert Krankheitsverlauf
Auch sie hat ihr Kind gegen Malaria impfen lassen. Trotz anfänglicher Skepsis. „Babys bekommen so viele Impfungen, viele sahen nicht den Nutzen einer weiteren. Aber jetzt, nach viel Aufklärungsarbeit, und wo man sieht, dass es den geimpften Kindern gut geht, gibt’s keine Probleme mehr. Jetzt wollen die Mütter ihre Kinder impfen lassen.“
Die Mütter, sagt die Kinderkrankenpflegerin, stellen ihr die Frage: Wird mein Kind jemals an Malaria erkranken? „Wir sagen ihnen dann: Der Impfstoff ist nur eine weitere Maßnahme. Ihr müsst also immer noch unter Moskitonetzen schlafen und euer Zimmer besprühen, wenn ihr Moskitos im Zimmer seht. Schützt euch vor Mückenstichen, und Du und dein Kind werden nicht an Malaria erkranken. Und selbst wenn es an Malaria erkrankt, wird der Schweregrad aufgrund der Impfung geringer sein. Das ist es, was wir ihnen normalerweise sagen.
Imprägnierte Moskitonetze, Insektizide gegen die Mücke, eine effektive Diagnose und Behandlung der Krankheit – das waren bisher die Waffen im Kampf gegen Malaria. Sie sind weiter effektiv, trotzdem infizierten sich laut Weltmalariabericht im Jahr 2020 rund 241 Millionen Menschen. Geschätzt 627.000 Menschen starben an den Folgen. Was man an diesen Zahlen nicht ablesen kann, ist der positive Trend: Zwischen 2000 und 2019 hat sich die Zahl der Todesfälle fast halbiert. Und immer wieder erklärt die WHO Malaria in einzelnen Ländern für besiegt. 2019 in Algerien und Argentinien, zuletzt 2021 in El Salvador – und in China.
Nur aktuell stockt der Fortschritt. In Zeiten der Corona-Lockdowns wurden weniger Moskitonetze verteilt; Resistenzen gegen Insektizide sind eine Herausforderung; und der Klimawandel könnte die Krankheit weiter nach Norden tragen. Aber auch die Forschung rüstet weiter hoch im Kampf gegen die Malaria. Neben Mosquirix sind weitere Impfstoffe in der Pipeline. Die Firmen Biontech und Curevac haben angekündigt, an Malaria-Vakzinen auf mRNA-Basis zu arbeiten.

WHO empfiehlt Mosquirix
Eine Impfung soll eine schwere Krankheit verhindern, wenn die Mücke sticht. Noch besser: Die Mücke sticht erst gar nicht. Oder überträgt mit ihrem Stich keine Parasiten mehr. Man spricht von „Vektorkontrolle“: Bessere Insektizide gehören dazu und bald wohl Zuckerköder, die Moskitos anlocken und vergiften. In Zukunft womöglich auch genetisch veränderte Moskitos, die die wilden Mücken verdrängen sollen. In Westafrika finden erste Versuche in freier Wildbahn statt. Noch ist das aber Zukunftsmusik, so wie es auch eine Impfung gegen Malaria lange war.
In einer ruhigen Straße der Hauptstadt Accra weist ein ausgeblichenes Schild auf den Eingang zum Bürogebäude. Im Garten davor kleben Mitarbeiter Slogans auf Holzschilder. Über eine Wendeltreppe gelangt man in James Frimpongs Büro im ersten Stock.
"Das hat lang gedauert, aber jetzt ist der Impfstoff Realität geworden." Auf die WHO-Empfehlung für Mosquirix hat James Frimpong lange gewartet. Der Pharmazeut ist stellvertretender Leiter des Malaria-Kontrollprogramms in Ghana: "2005 habe ich hier im Malaria-Kontrollprogramm angefangen. Damals, also Anfang der 2000er-Jahre, wurden von hundert Menschen, die mit malariaähnlichen Symptomen ins Krankenhaus kamen, nur etwa 10 bis 20 getestet. Damals gab es noch keine Schnelldiagnose-Kits. Aber heute, durch Schnelltests und besseren Labor-Service, haben wir eine Testrate von 97 Prozent."
Auch die Verbreitung von Malaria in Ghana sei deutlich gesunken. „Ich bin optimistisch, dass wir sehr viel Zuspruch erhalten, wenn die Impfung erst einmal landesweit eingeführt wird. Vielleicht werden die Menschen enttäuscht sein, wenn trotz Impfung immer wieder mal Kinder erkranken. Aber jetzt reden die Menschen auf dem Land über die Malaria-Impfung, sie fragen: Wann kommt sie? Jeder wartet auf die Impfung, und wenn sie kommt, dann hoffen wir, dass mit Aufklärung und ein bisschen Sensibilisierung hier und da der Zuspruch akzeptabel ist.“
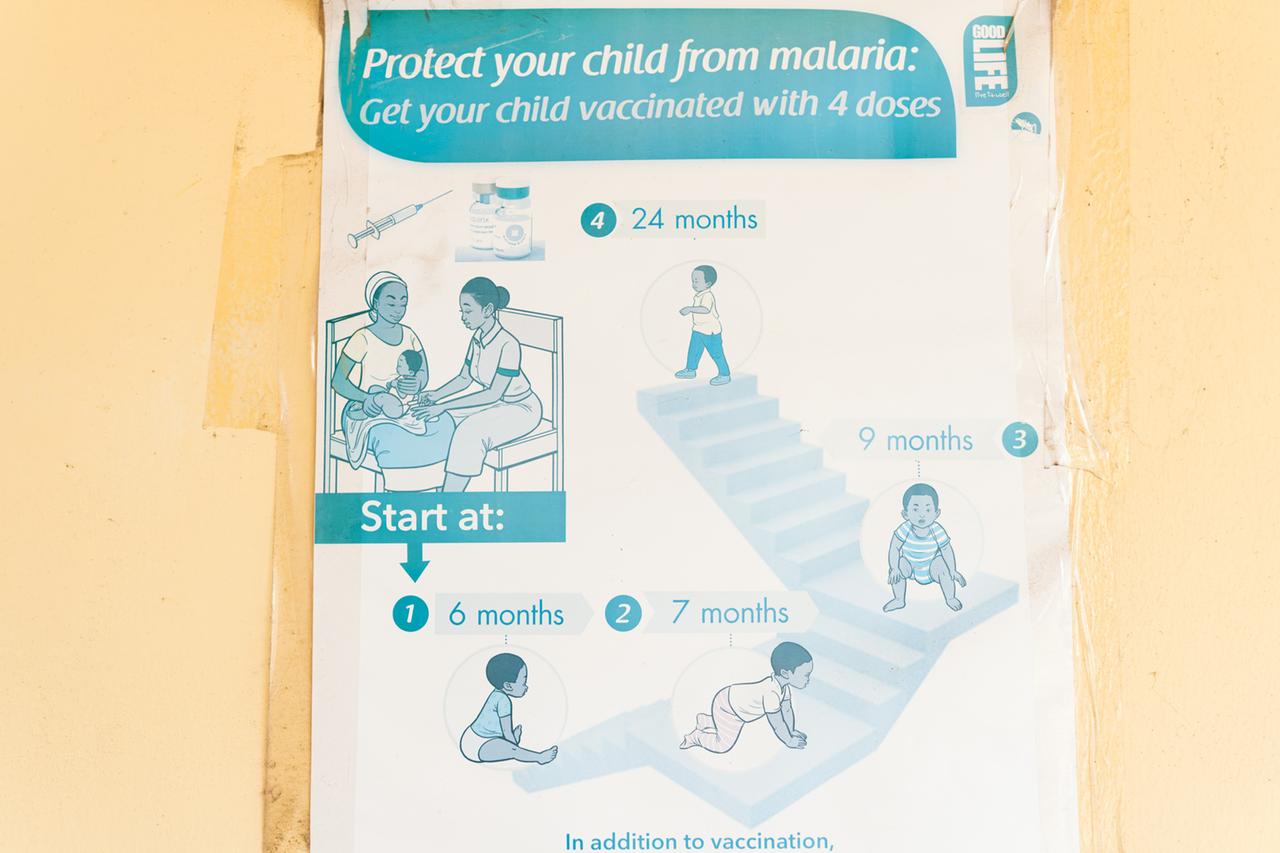
Vier Teilimpfungen nötig
In Pilotgebieten wie Capecoast wird Mosquirix bereits verimpft, und zwar vier Mal: Die erste Teilimpfung mit sechs Monaten, die zweite mit sieben, die dritte mit neun Monaten, und die vierte, den Booster, erhalten Kinder mit 24 Monaten. Vier Teilimpfungen, das heißt auch: Die Eltern müssen vier Mal in die Klinik kommen.
"Es hat sich gezeigt, dass bei allen Impfungen mit drei oder vier Dosen die Quote bei der ersten Dosis in der Regel hoch ist, bei der zweiten auch noch. Dann lässt das Interesse nach und die Abbruchrate steigt.“ James Frimpong holt sein Handy hervor und scrollt durch eine aktuelle Präsentation des Malaria-Kontrollprogramms. „Hier sehen Sie die zweite, dritte, vierte Dosis…“
Im Zeitraum Mai 2019 bis Januar 2022 haben 339.000 Kleinkinder ihre erste Impfung gegen Malaria erhalten. Die Dropout-Rate bei den Folgeimpfungen ist zuerst niedrig, springt dann aber auf 29 Prozent zwischen dritter und vierter Impfung. Die 15 Monate dazwischen haben zur Folge, dass manche Eltern den Impftermin vergessen. Das Gesundheitspersonal der Ewim-Poliklinik sagt, es ruft die Eltern dann an, aber manche sind unter der angegebenen Telefonnummer nicht mehr zu erreichen oder sind umgezogen in eine Gegend, in der Mosquirix noch nicht verimpft wird.
„Die Pilotimplementierung hatte bestimmte Ziele. Erstens: Kann die Impfung sicher verabreicht werden? Und zweitens: Können die Impfungen im Rahmen der Routineimmunisierung durchgeführt werden?“
Im Verlauf der Mosquirix-Entwicklung gab es auch Kritik an der Durchführung der Studien und Bedenken zu möglichen Nebenwirkungen bei Säuglingen und Kleinkindern - "Wissenschaft im Brennpunkt" hat darüber 2020 berichtet:
In ihrem "Full Evidence Report" zu RTS,S vom September 2021 kommt die Weltgesundheitsorganisation WHO allerdings zu dem Schluss, zwischen den in der Phase-3-Studie 2015 beschriebenen potentiellen Warnsignalen und der Impfung lasse sich kein direkter Zusammenhang nachweisen, die beobachteten Erkrankungen könnten zufällig aufgetreten sein.
Mosquirix noch nicht ausreichend verfügbar
Mosquirix ist nicht perfekt – die Weltgesundheitsorganisation gab bei ihrer Empfehlung einen 30-prozentigen Rückgang der tödlichen schweren Malaria an. Damit bleibt der erste Malaria-Impfstoff unter den Erwartungen. Dennoch wird die Impfung wohl in Zukunft zehntausende Leben jährlich retten. Ghana hat Mosquirix bisher nur in ausgewählten Pilotgebieten zugelassen. Die Erfahrungen sind gut, das Malaria-Kontrollprogramm sähe die Impfung schon gerne im ganzen Land ausgerollt.
James Frimpong sagt, das sei eine Budgetfrage, wie bei jeder anderen Malaria-Intervention auch: "Wir wissen, dass es einige Zeit dauert, bis der Minister Mittel von der Regierung bekommt. Wir geben uns also ein oder zwei Jahre Zeit."
Der Pharmakonzern GlaxoSmithKline, der Mosquirix entwickelt hat, will bis zu 15 Millionen Impfstoff-Dosen jährlich liefern. Die weltweite Nachfrage wird das Angebot in den nächsten Jahren weit übersteigen. Das ist die schlechte Nachricht. Es gibt zwar einen Impfstoff, aber bis er flächendeckend eingesetzt werden kann, wird es Jahre dauern.
Neben Mosquirix hat es nur ein weiterer Malaria-Impfstoff in die Phase III, die letzte Phase der Impfstoffzulassung, geschafft: R21/Matrix-M. Er ist Mosquirix ähnlich und wurde von der Universität Oxford entwickelt. Das indische Serum-Institut will bis zu 200 Millionen Dosen pro Jahr produzieren. Das soll ab Ende 2024 möglich sein. Doch noch ist der Impfstoff nicht zugelassen.
Resistenzen bremsen Kampf gegen Malaria aus
Eine nationale oder gar weltweite Kampagne gegen Malaria ist eine finanzielle und logistische Monsteraufgabe. Den Plan, Malaria zu besiegen, gab es schon öfter. So hatte sich das „Global Malaria Eradication Program“ in den 1950er- und 60er-Jahren zum Ziel gesetzt, Malaria in endemischen Gebieten ausrotten. Hoffnung machte vor allem das Pestizid DDT, es war günstig und hielt, in Innenräumen versprüht, lange seine Wirkung. Daneben revolutionierte eine neue Behandlungsmethode den Fortschritt im Kampf gegen Malaria: Chloroquin.
James Frimpong: "Früher haben wir Chloroquin verwendet, um Malaria zu behandeln. Aber irgendwann um die Jahre 2004, 2005 herum stellte sich heraus, dass es eine Resistenz gegen Chloroquin gab. Zu dieser Zeit empfahl die WHO den Ländern, in denen eine Resistenz gegen Chloroquin auftrat, auf Kombinationstherapien auf Artemisinin-Basis umzusteigen. Die Wahl der Medikamente hat sich geändert."
Was sich auch verändert hat: wie effektiv die eingesetzten Insektizide wirkten. Die WHO macht Resistenzen dafür verantwortlich, dass der Fortschritt im Kampf gegen Malaria in den vergangenen Jahren stagniert. Es ist die alte Geschichte: Die Natur passt sich an, und die Forschung muss nachziehen.
"Wir schauen uns auch die Resistenz in jedem einzelnen Gebiet an, bevor wir entscheiden, welche Art von Moskitonetzen wir dorthin schicken. Derzeit kommen neuere insektizidbehandelte Moskitonetze auf den Markt. Aber die sind auch teurer als die normalen Netze. Jede Änderung bei einer der Interventionen setzt voraus, dass es ein entsprechendes Budget gibt."
Schon lange ist bekannt, dass imprägnierte Netze ein wertvolles Werkzeug sind: Die Mücke stirbt, bevor sie sticht und den Parasiten übertragen kann. Insektenforscher verfolgen im Kampf gegen die Mücken auch einen anderen, viel radikaleren Ansatz. In Ghana laufen die Vorarbeiten.

Mücken reisen nach Kanada zum DNA-Barcoding
Ein Waldstück in der Volta-Region im Südosten des Landes. Mitarbeiter der Universität Accra sind unterwegs, um Moskitos und andere Insekten zu sammeln. Sie haben verschiedenfarbige Plastikbehälter aufgestellt, manche eingegraben, eine Netzfalle installiert. Kriechende und krabbelnde Insekten fallen in die mit Seifenwasser gefüllten Behälter, fliegende verfangen sich in dem Netz.
Alle drei Wochen baut das Team die Fallen auf und ab, an unterschiedlichen, zufälligen Stellen rund um zwei Dörfer. Seit drei Jahren machen sie das. Das Team wird geleitet von Fred Aboagye-Antwi. Der 47-jährige ist Entomologe an der Universität Accra. Ihn interessiert: Wovon ernähren sich die Mücken, die Malaria übertragen, und welche anderen Insekten ernähren sich von ihnen? Er zeigt auf den Inhalt eines mit Ethanol gefüllten Behälters.
"Hier sehen Sie diese kleinen Insekten. Wir verschicken diese Winzlinge in Gruppen sortiert. Dann werden sie analysiert und kriegen einen DNA-Barcode." DNA-Barcoding ist eine Methode zur Artbestimmung. Das ghanaische Team sammelt die Insekten, rund 10.000 müssen es bisher gewesen sein, schätzt Aboagye-Antwi. Die Universität Guelph nahe Toronto analysiert sie dann. Glücklich ist er darüber nicht.
„Ich wünschte, wir hätten die Möglichkeit, alle Proben hier zu verarbeiten, wenn auch nicht in Ghana, so doch vielleicht irgendwo in Afrika. Aber: Es ist ein ziemlich aufwändiges und teures Unterfangen, eine DNA-Barcoding-Einrichtung aufzubauen. Die Universität von Guelph ist das globale Zentrum für DNA-Barcodierung. Wir sind also sehr froh, dass wir mit ihnen für dieses Projekt zusammenarbeiten können.“

Erhebliche Risiken für Ökosysteme
Das Projekt - das ist „Target Malaria“. Finanziert wird das internationale Forschungskonsortium durch die Stiftungen Bill-und-Melinda-Gates und Open Philanthropy. Das übergeordnete Ziel: Malaria mithilfe von gentechnisch veränderten Moskitos zurückzudrängen - oder mit dem Gene Drive gar zu besiegen. Die Idee hinter dem Konzept: Ein tödliches Gen wird in wilde Mückenpopulationen eingeschleust und verbreitet sich dort – bis die Mückenart ausgerottet ist.
Die Weltgesundheitsorganisation zeigt sich offen: Es werde die „dringende Notwendigkeit“ anerkannt, neue Kontroll-Instrumente gegen Malaria zu entwickeln und zu testen, heißt es. Dabei sind sich alle Beteiligten bewusst, dass ein solch radikaler Eingriff in die Natur viele Risiken birgt. Fred Aboagye-Antwi: „Die Moskitos sind für eine sehr hohe Krankheitslast verantwortlich. Also müssen wir das gesamte Arsenal an Werkzeugen nutzen, um sie zu kontrollieren. Persönlich bin ich dafür, Werkzeuge zu nutzen, die die Krankheitslast drastisch verringern, mit minimalen Auswirkungen auf die Umwelt, mit minimalen Auswirkungen auf Nicht-Zielorganismen, mit minimalen Auswirkungen auf das Ökosystem als Ganzes."
60 Prozent der Insekten aus Ghana sind neu in der von Kanada gehosteten weltweiten Barcode-Referenzdatenbank. Jetzt wird untersucht, wie die Arten zusammenwirken. Die Netzwerk-Analyse, sei noch nicht abgeschlossen, doch er sei optimistisch. „Bisher deutet alles darauf hin, dass diese Steckmücken eine nicht so wichtige Rolle im Ökosystem spielen und dass es wahrscheinlich - wahrscheinlich - wenn wir sie entfernen, mehrere andere Mückenarten gibt, die die ökologische Rolle der Anopheles gambiae übernehmen können.“
Ein erster Feldversuch
Unterwegs zu einem von zwei Forschungsorten des ghanaischen Teams. Die Moskitos, so erklärt der Entomologe unterwegs, hätten einen Radius von rund fünf Kilometern. Deswegen hätten sie nach Dörfern gesucht, in deren Umkreis nur Natur ist. Und wo möglichst wenige Maßnahmen gegen Malaria – wie das Sprayen von Pestiziden in Häusern – stattfänden. So könne man eine natürliche Moskito-Population gut untersuchen.
Das Dorf Abutia Amegame erfüllt die Kriterien. Hier leben nicht viel mehr als einhundert Menschen. Vor ein paar Jahren sind Stromleitungen verlegt worden, seitdem gibt es eine elektrische Maismühle. Das Dorf besitzt außerdem einen großen, blauen Wassertank, den eine Hilfsorganisation auf Betreiben Aboagye-Antwis beschafft hat. Die Menschen sollen davon profitieren, dass Forschung hier stattfinden kann.
Vor dem Haus des Dorfchefs versammeln sich Männer auf Plastikstühlen. Die erste Phase des Projekts, das Sammeln der Insekten, sei nun abgeschlossen, erklärt Aboagye-Antwi. Nun starte die zweite Phase. Er, der ursprünglich aus dem Westen Ghanas kommt, spricht Englisch, ein Begleiter übersetzt in die lokale Sprache Twi.
„Als nächstes werden wir uns ansehen, wie die Mücken mit Wirbeltieren interagieren. Wirbeltiere wie Vögel und Fledermäuse. Wir werden sie fangen und Kotproben sammeln, und sie dann aber auch wieder freilassen. Wir werden sie untersuchen, um zu sehen, wovon sie sich ernähren: Fressen sie die Mücken oder nicht? Das kann uns helfen zu verstehen, wie die Moskitos in diesem Ökosystem funktionieren."

Der Weg zur optimalen Gen-Mücke
Einer der Dorfbewohner sagt, man hätte ihm schon vor der Coronapandemie gezeigt, wie man Fledermäuse sammle. Er kenne das. „Ja, das ist gut, dass Sie gesehen haben, wie man Proben sammelt, Vögel und Fledermäuse. Aber wie Sie vielleicht wissen, sind Fledermäuse sehr gefährlich. Sie tragen eine ganze Reihe von Infektionen in sich. Als Vorsichtsmaßnahme raten wir Ihnen, keine Fledermaus anzufassen. Ja, wir brauchen vielleicht Ihre Hilfe bei den Netzen. Aber beim Einsammeln der Fledermäuse selbst raten wir dringend dazu, dass niemand eine Fledermaus anfasst oder ihr zu nahekommt. Abgesehen von den Teammitgliedern, die geschult sind darin, Fledermäuse und Vögel zu sammeln.“
Auf dem Weg zurück in die Hauptstadt setzt der Regen ein. Ein paar Wochen später wird Aboagye-Antwi per Whatsapp schreiben, dass er an Malaria erkrankt ist.
An der Universität züchten er und sein Team Mückenkolonien. Sie wollen lernen, welche Nahrung für die Tiere ideal ist, welche Temperatur. Der Insektenforscher nennt es „Aufzuchtprotokolle optimieren“. Die Zukunfts-Genmücke soll in freier Wildbahn fit genug sein, sich durchzusetzen. Das Konsortium „Target Malaria“ hat schon einen ersten Feldversuch in Burkina Faso durchgeführt, Ghanas nördlichem Nachbarland.
Pro Jahr 12 Millionen Malaria-Fälle bei 21 Millionen Einwohnern
Ein Anruf bei Fred Aboagye-Antwis Kollegen. Abdoulaye Diabaté sitzt rund eintausend Kilometer weiter nördlich vor dem Laptop. "Ich bin medizinischer Entomologe und arbeite hier am Forschungsinstitut für Gesundheitswissenschaften in Burkina Faso. Und bin auch der Hauptverantwortliche für Target Malaria in Burkina Faso.“ Burkina Faso gehört zu den von Malaria am meisten geplagten Ländern. Fast 12 Millionen Malaria-Fälle jährlich, bei 21 Millionen Einwohnern.
"Glücklicherweise, wenn man sich die globalen Malariastatistiken ansieht, stellt man fest, dass die Zahl der Todesfälle … gesunken ist. Das ist eine wirklich fantastische Leistung. Aber wenn man sich bestimmte Länder ansieht, stellt man leider fest, dass wir stagnieren. Hier in Burkina Faso beunruhigt uns das sehr. Es könnte an vielen Faktoren liegen, aber einer der wichtigsten ist das Problem der Resistenz gegen Insektizide so ziemlich überall im Land. Wir müssen unbedingt etwas unternehmen, denn die derzeitigen Instrumente werden uns nicht helfen, die Malaria auszurotten.
Als ein potenziell neues Instrument sehen sie hier die Gentechnik. Im Jahr 2019 haben die Forscher rund 15.000 teils genmodifizierte Mücken in Burkina Faso freigesetzt – zum ersten Mal auf dem afrikanischen Kontinent. Es handelte sich aber nur um sterile Männchen, die keinen Nachwuchs produzieren können. Ihre Genveränderungen können sie daher nicht an nachfolgende Mückengenerationen weitergeben. Abdoulaye Diabaté: "Das muss man betonen: Das sind keine Gene-Drive-Moskitos. Das ist wichtig, weil das oft verwechselt wird. Erster Punkt. Zweitens: Die Mücken, die wir freisetzen, haben keinen Einfluss auf die Malariaübertragung. Das war nicht unsere Absicht, denn so weit sind wir noch nicht. Wir haben noch kein fertiges Produkt, keine perfekt genmodifizierte Mücke. Wir sind dabei, das Produkt zu entwickeln.“

Vertrauensaufbau in der Bevölkerung unverzichtbar
Ein ähnliches Produkt gibt es bereits in den USA. Die Firma Oxitec setzt Gentech-Mücken zur Insektenbekämpfung in Florida ein. Wenn sich deren modifizierte Männchen mit wilden Weibchen fortpflanzen, erben alle Nachkommen die Kopie eines Gens, das die normale Entwicklung des Insekts stört. Die Mücke überlebt nicht bis zum Erwachsenenalter.
„Oxitec arbeitet damit an der Bekämpfung des Dengue-Fieber. Es geht auch um Gelbfieber und Zika. Aber "Target Malaria" arbeitet an Malaria, das sind völlig unterschiedliche Krankheiten.“ Dengue, Gelbfieber und Zika sind Viruserkrankungen. Eine Malaria-Erkrankung hingegen wird durch einen Parasiten hervorgerufen, der verschiedene Lebensstadien durchläuft.
„Auch die Mücken, die diese Krankheiten übertragen: Es sind völlig unterschiedliche Arten.“ Oxitec arbeitet unter anderem mit Mücken der Gattung „Aedes aegypti“, umgangssprachlich auch als Gelbfiebermücke bekannt. Malaria hingegen wird ausschließlich von Mücken der Gattung „Anopheles“ übertragen. Sie ist in Burkina Faso relevant. Die dort freigelassenen sterilen Männchen werden als Zwischenschritt verstanden zur „Gene Drive“-Mücke, die in vielen Jahren Realität werden könnte. Schon dieser Zwischenschritt wurde sieben Jahre lang vorbereitet.
"Gar nicht so sehr, weil die Wissenschaft dahinter so kompliziert wäre. Die nationale Aufsichtsbehörde muss überprüfen, dass die Arbeit mit keinem Risiko verbunden ist und der Nutzen klar ersichtlich ist. Erst dann kann sie eine Genehmigung ausstellen. Denn ich kann nicht einfach in irgendeinem Dorf mit einem Eimer Moskitos auftauchen, in der Annahme, dass ich ein guter Wissenschaftler bin, der zum Wohle der Gemeinschaft arbeitet. Die Menschen werden das nicht so wahrnehmen. Man muss sich wirklich Zeit nehmen, um mit der Community zusammenzuarbeiten und sie transparent einzubeziehen, um Vertrauen aufzubauen.“
Gentechnik-Mücken bislang weniger mobil
Das Ziel des Experiments in einem Dorf in Burkina Faso war es, die modifizierten Moskitos zu studieren: Wie gut können sie in freier Wildbahn überleben, wie verhalten sie sich? Das Resultat des Experiments erschien im Februar 2022 in „Nature Communications“. Die für die Wissenschaftler positive Nachricht: Die gentechnisch veränderten Mücken nahmen an den Schwarmaktivitäten teil. Hier stellten sie keinen Unterschied zu den wilden Mücken fest. Abdoulaye Diabaté:
"Das ist wirklich entscheidend, denn wenn man irgendwann Gen-Mücken freisetzt und die dann nicht in der Lage sind, sich mit den wildlebenden Weibchen zu paaren, bedeutet das, dass das betreffende Gen nicht an die nächste Generation weitergegeben wird. Dann verliert man nur Zeit. Die gentechnisch veränderten Mücken, die wir verwenden und die sicherlich auch andere Leute verwenden werden, werden jahrelang im Labor gehalten. Wir befürchten, dass wenn man diese Mücken freisetzt, sie die Angewohnheit verloren haben könnten, sich wie natürliche Mücken zu verhalten, also in Schwärmen zu fliegen und sich mit Weibchen zu paaren. Das war bei unserem Experiment nicht der Fall, und das war sehr erfreulich zu sehen."
Allerdings waren die freigesetzten gentechnisch veränderten Mücken weniger mobil – und ihre Überlebensrate geringer. Keine guten Voraussetzungen, um die Mückenpopulation zu kontrollieren. „Wenn die Mücken sich nicht ausbreiten, heißt das auch, ihr Gen verbleibt an genau dem Ort, an dem man die Mücken freisetzt. Das ist nicht gut.“
Wenn Gene-Drive jemals funktioniert, dann nur lokal
Bei den Mücken, die Gelbfieber, Dengue, Chikungunya und Zika verbreiten, verfolgen nicht-profitorientiere Firmen erfolgreich einen anderen Ansatz: Sie schleusen Wolbachia-Bakterien in die Population. Denn Forscherinnen haben herausgefunden, dass sich in Wolbachia-infizierten Moskitos bestimmte Viren nicht gut vermehren können. Der Effekt: Krankheitsfälle gehen zurück. Könnten Wolbachia-Bakterien auch dem Malariaparasiten das Leben schwer machen? Abdoulaye Diabaté ist skeptisch:
„Die Wahrheit ist: Wolbachia wird keine entscheidende Rolle bei der Verringerung der Malarialast spielen. Zumindest nicht kurz- oder mittelfristig. Und zwar aus dem einfachen Grund, dass Wissenschaftler noch keinen spezifischen Wolbachia-Stamm identifizieren konnten, der die Fähigkeit der Moskitos zur Übertragung von Malariaparasiten stark genug beeinflussen kann.“
Die Amerikanerin Kelsey Adams beschäftigt sich an der Harvard School of Public Health mit der Anopheles-Mücke. Sie weist darauf hin, dass all diese potenziellen Zukunfts-Technologien keine revolutionäre Einmal-Intervention versprechen. „Manche Leute verfallen der Vorstellung, dass sich die Moskitos einfach immer weiter ausbreiten, bis alle Moskitos gewissermaßen Gene-Drive-Moskitos sind. Aber Mückenpopulationen funktionieren auf lokaler Ebene. Deshalb ist es wichtig, sich bewusst zu machen, dass es sich bei all diesen Bemühungen um wirklich lokale Maßnahmen handelt. Es ist unwahrscheinlich, dass die Anwendung einer Strategie in einem Gebiet – sei es ein Gene-Drive mit CRISPR-Cas9 oder Wolbachia – dann auf umliegende Gebiete übergreift, vor allem, wenn diese sehr weit entfernt sind. Es gibt also für den Austausch von Mückenpopulationen diese natürlichen Barrieren, die wir noch nicht sehr gut verstehen.“

Malariaimpfung als Teil der Routine-Immunisierung
Was definitiv schon heute gegen Mückenstiche hilft: imprägnierte Moskitonetze über dem Bett. Doch eine neue Studie zeigt: Die Anopheles sticht vergleichsweise oft auch tagsüber.
Zurück in der Ewim-Poliklinik der Stadt Capecoast: Am Eingang steht eine Frau und scherzt mit den Mitarbeiterinnen. Ihren jüngsten Sohn, eineinhalb Jahre alt, hat sie mit einem Tuch auf den Rücken gebunden, er schaut neugierig über ihre Schulter. Ob sie über Malaria sprechen wolle? Klar. Mercy Yawson heiße sie, ihre fast erwachsene Tochter wurde vor zwei Wochen positiv auf Malaria getestet, sagt sie, es gehe ihr wieder gut. Hat sie denn ein Moskitonetz für den Jüngsten zuhause?
„Ja, habe ich…“ “Nutzen Sie es?” „Manchmal, nicht immer…“ „Warum nicht immer?“ “Weil es heiß drunter ist. Sehr heiß. Und manchmal fühlen sich die Kinder nicht wohl drunter. Also meistens benutze ich es nicht, nur manchmal.“
Heute ist sie in die Poliklinik gekommen, um ihr Kind wiegen zu lassen, sie macht das regelmäßig. Krank, sagt sie, war ihr Sohn bislang nicht. Ob er gegen Malaria geimpft wurde, kann sie nicht sagen. “Ich muss zuhause in meinem Impfpass nachschauen. Ich weiß das nicht auswendig. Ich kann mich jetzt nicht erinnern, dass es eine Malaria-Impfung gab. Aber den Impfpass hab ich jetzt nicht mit, der ist zuhause. Den bring ich nur mit, wenn mein Kind krank ist.“
Eine Krankenhaus-Mitarbeiterin sagt: Mosquirix ist hier Teil der Routine-Immunisierung, das Kind sei jung genug, eineinhalb Jahre. Auch wenn sich die Mutter nicht erinnern kann: Ihr jüngstes Kind ist – im Gegensatz zu ihren anderen, älteren Kindern – sehr wahrscheinlich gegen Malaria immunisiert worden. Noch ist das dem glücklichen Zufall zu verdanken, dass sie hierherkommt, in die Poliklinik in Capecoast.
Schon bald soll es nicht mehr davon abhängen. In den nächsten Jahren könnten Kinder in Ghana und später in ganz Afrika so selbstverständlich gegen Malaria wie heute schon gegen Masern geimpft werden. Es ist ein neues Werkzeug gegen die Malariasterblichkeit. Weitere könnten schon bald dazukommen.