In diesem Labor in Kapstadt könnte bald Geschichte geschrieben werden: Wissenschaftler arbeiten hier mit Hochdruck am ersten mRNA-Impfstoff, der in Afrika entwickelt wird. Bislang ist der Kontinent in der Corona-Pandemie auf Lieferungen aus dem Ausland angewiesen – und die treffen nur mit Verspätung und nicht in der benötigten Menge ein. Das dürfe nie wieder geschehen, betont Biochemiker Gerhardt Boukes, während er sich seine Einmalhandschuhe überstreift.
„Wir entwickeln dieses Vakzin komplett selbst, ohne die Hilfe von Pharmakonzernen wie Moderna oder Pfizer/BioNTech. Wenn sie gewillt gewesen wären, ihre Technologie mit uns zu teilen, hätte das unser Leben wesentlich leichter gemacht und die Entwicklung beschleunigt. Aber das war nicht der Fall. So arbeiten wir uns nun selbst voran, erwerben dabei wichtige Kompetenzen und beweisen, dass dies auch hier in Afrika möglich ist.“
Genau daran wurde international immer wieder gezweifelt: Die mRNA-Technologie sei zu kompliziert für afrikanische Länder, hieß es, es mangele etwa an notwendigen Einrichtungen und qualifizierten Fachleuten. Dafür hat Petro Terblanche nur ein müdes Lächeln übrig. Die Südafrikanerin ist die Direktorin der Kapstädter Firma „Afrigen Biologics and Vaccines“, die den ersten mRNA-Impfstoff „Made in Afrika“ entwickelt.
„Es hat einen gewissen Zynismus zu sagen: Ihr könnt das nicht, das wird nie passieren. Wir wissen, wie groß die Herausforderung ist, aber wir arbeiten jeden Tag daran, sie zu bewältigen. Versagen ist dabei keine Option. Das können wir uns mit Blick auf die Situation in Ländern mit niedrigen und mittleren Einkommen einfach nicht leisten. Unser kleines Team ist hoch motiviert, wir haben die nötige Energie und Kompetenz, Ressourcen, Partner und Berater, die zum Teil in den letzten zwei Jahrzehnten an der Entwicklung der mRNA-Technologie mitgewirkt haben. Es ist also an der Zeit, uns ernst zu nehmen.“
„Wir entwickeln dieses Vakzin komplett selbst, ohne die Hilfe von Pharmakonzernen wie Moderna oder Pfizer/BioNTech. Wenn sie gewillt gewesen wären, ihre Technologie mit uns zu teilen, hätte das unser Leben wesentlich leichter gemacht und die Entwicklung beschleunigt. Aber das war nicht der Fall. So arbeiten wir uns nun selbst voran, erwerben dabei wichtige Kompetenzen und beweisen, dass dies auch hier in Afrika möglich ist.“
Genau daran wurde international immer wieder gezweifelt: Die mRNA-Technologie sei zu kompliziert für afrikanische Länder, hieß es, es mangele etwa an notwendigen Einrichtungen und qualifizierten Fachleuten. Dafür hat Petro Terblanche nur ein müdes Lächeln übrig. Die Südafrikanerin ist die Direktorin der Kapstädter Firma „Afrigen Biologics and Vaccines“, die den ersten mRNA-Impfstoff „Made in Afrika“ entwickelt.
„Es hat einen gewissen Zynismus zu sagen: Ihr könnt das nicht, das wird nie passieren. Wir wissen, wie groß die Herausforderung ist, aber wir arbeiten jeden Tag daran, sie zu bewältigen. Versagen ist dabei keine Option. Das können wir uns mit Blick auf die Situation in Ländern mit niedrigen und mittleren Einkommen einfach nicht leisten. Unser kleines Team ist hoch motiviert, wir haben die nötige Energie und Kompetenz, Ressourcen, Partner und Berater, die zum Teil in den letzten zwei Jahrzehnten an der Entwicklung der mRNA-Technologie mitgewirkt haben. Es ist also an der Zeit, uns ernst zu nehmen.“
Ungleichheit bei Impfstoffen
Afrigen eine junge Firma mit derzeit rund vierzig Mitarbeitern, hat vor der Pandemie unter anderem tiermedizinische Adjuvanzien hergestellt, also Wirkverstärker, die auch in Impfstoffen verwendet werden. Ihren Sitz hat sie in einem unscheinbaren Gebäude in einem Kapstädter Gewerbepark. Über dem Eingang hängt ein Schild mit der Aufschrift: „mRNA Vaccine Hub for Africa“, das auf eine Initiative der Weltgesundheitsorganisation verweist. Ihr Ziel erklärte Martin Friede, bei der WHO zuständig für Impfforschung, bei einem Webinar im Dezember:
„Eine der größten Herausforderungen dieser Pandemie war die Ungleichheit: Wohlhabende Länder hatten Impfstoffe, ärmere nicht. Wir streben deshalb an, was wir einen multilateralen Technologietransfer nennen. Impfstoffe werden an einem Standort entwickelt, dem sogenannten Hub. Von dort wird die mRNA-Technologie mit vielen Herstellern geteilt: In diesem Fall zuerst jenen in Afrika, danach auch mit solchen in Lateinamerika, Südostasien und dem Mittleren Osten. Bereits vierzig Länder haben Interesse an der Technologie bekundet.“
„Eine der größten Herausforderungen dieser Pandemie war die Ungleichheit: Wohlhabende Länder hatten Impfstoffe, ärmere nicht. Wir streben deshalb an, was wir einen multilateralen Technologietransfer nennen. Impfstoffe werden an einem Standort entwickelt, dem sogenannten Hub. Von dort wird die mRNA-Technologie mit vielen Herstellern geteilt: In diesem Fall zuerst jenen in Afrika, danach auch mit solchen in Lateinamerika, Südostasien und dem Mittleren Osten. Bereits vierzig Länder haben Interesse an der Technologie bekundet.“
Mehr zu Impfgerechtigkeit
Das zeigt den enormen Bedarf: Nur rund zehn Prozent der Bevölkerung auf dem afrikanischen Kontinent hat eine vollständige Corona-Impfung, knapp 15 Prozent haben einen partiellen Impfschutz. Die meisten Länder hatten sich auf die COVAX-Initiative der Weltgesundheitsorganisation WHO verlassen, aber es wurden wesentlich weniger Dosen bereitgestellt als erwartet. Das soll sich auch aus Sicht der WHO nicht wiederholen und ist der Hintergrund des angestrebten mRNA-Technologie-Hubs. Teil dieses Konsortiums sind nicht nur Impfstoff-Entwickler und -Hersteller, sondern auch Universitäten, Experten für Lizenz- und Zulassungsfragen und Qualitätskontrolle sowie kontinentale Institutionen wie die Afrikanische Union. Die Strategie bildet einen Kontrapunkt in der teils hitzig geführten Debatte über den Schutz geistigen Eigentums während einer Pandemie und eine temporäre Aufhebung des Patentschutzes, die Länder wie Südafrika gefordert hatten. Das WHO-Modell ist im Kern ein Open-Source-Model, das auf Kooperation und Wissensaustausch basiert. Die gemeinsame Arbeit aller Partner an dem Projekt wird dokumentiert, geteilt und in Trainings vermittelt.
Streitpunkte Patent und Patentschutz von Impfstoffen
Im Labor in Kapstadt arbeitet Wissenschaftler Gerhardt Boukes gerade an der Herstellung sogenannter mRNA-Lipid-Nanopartikel. Immer wieder hieß es, Afrigen würde versuchen, den Covid-Impfstoff von Moderna zu kopieren, sagt er. Aber so einfach sei das nicht.
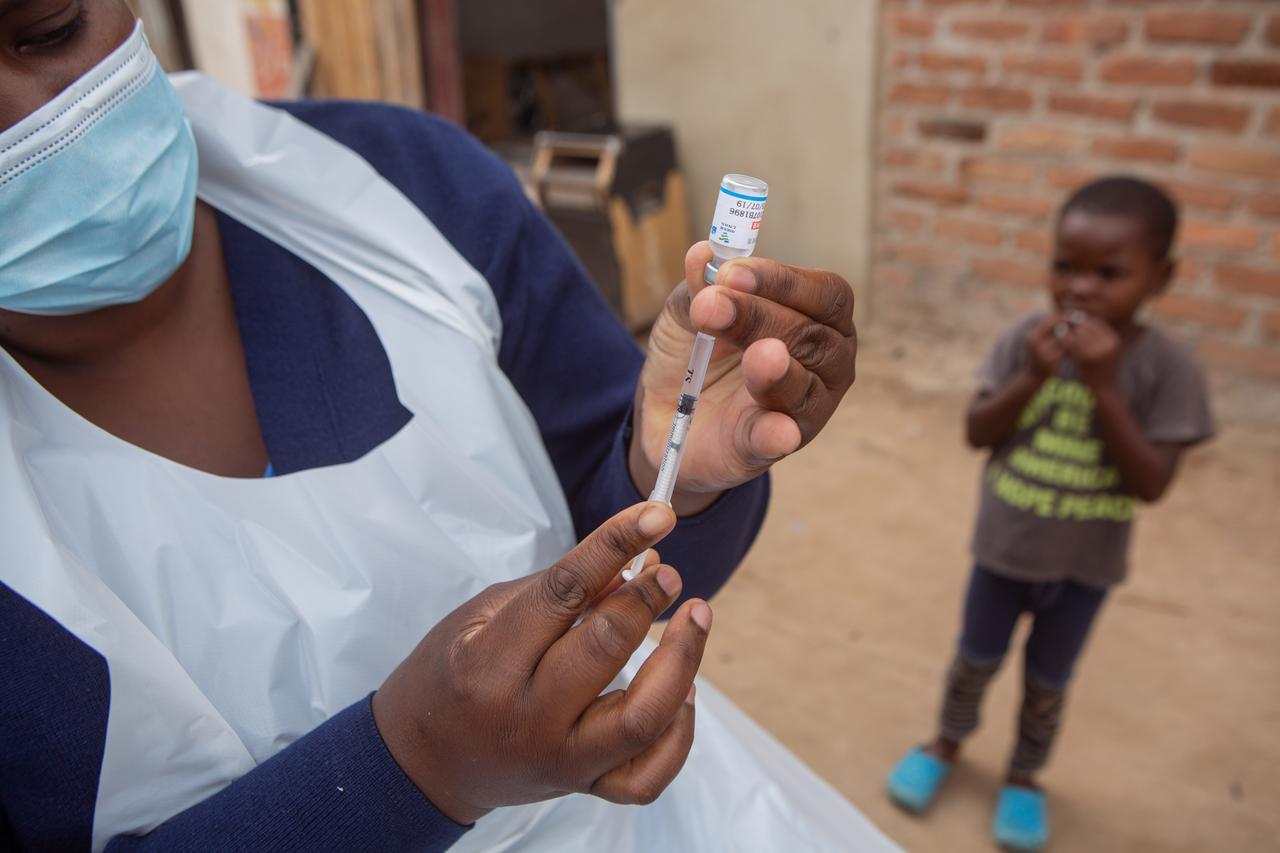
„Wir verstoßen in unserem Prozess in keiner Weise gegen irgendein Patent von Moderna. Wir wollen das Moderna-Vakzin als Referenzstandard für unseren Impfstoff nutzen. Ein Teil der Information ist öffentlich: So hat etwa die Universität von Stanford die Sequenz des Spike-Proteins veröffentlicht. Aber es gibt durchaus Ähnlichkeiten zwischen dem Moderna-Vakzin und unserem.“
Moderna hat angekündigt, während der Pandemie keine Klagen in Bezug auf das geistige Eigentum zu erheben. Was danach passiert, steht auf einem anderen Blatt. Die großen Pharmakonzerne und auch einige Regierungen, darunter die deutsche, lehnen eine Aufhebung des Patentschutzes während der Pandemie weiterhin ab. Sie sehen dadurch künftige Innovationen in Gefahr und stellen die Frage, warum Konzerne viel Geld und Zeit in die Entwicklung stecken sollten, wenn das Ergebnis dann allen zugänglich gemacht wird. Afrigen-Direktorin Petro Terblanche plant einen Mittelweg zwischen Open Source und Profit.
„Ländern mit niedrigem und mittlerem Einkommen werden wir unser geistiges Eigentum zur Verfügung stellen, ohne Lizenzgebühren zu verlangen. Unsere Impfstoffe könnten aber auch für Industriestaaten interessant sein: In diesem Fall würden die Lizenzen vollkommen anders aussehen und Verträge nach kommerziellen Aspekten geschlossen werden.“
Mehr zu Afrika
Viele afrikanische Hersteller-Firmen setzen auf Lizenzvereinbarungen - momentan boomt das Interesse regelrecht. Diverse Pharmakonzerne, darunter auch BioNTech, haben angekündigt, Produktionsstätten in afrikanischen Ländern wie Ruanda oder Senegal aufbauen zu wollen oder vergeben Lizenzen zur Abfüllung ihrer patentierten Impfstoffe. Der Bedarf ist tatsächlich groß, nicht nur mit Blick auf die Bewältigung der Corona-Pandemie. Insgesamt wird nur etwa ein Prozent der in Afrika genutzten Impfstoffe auch auf dem Kontinent hergestellt, der größte Anteil importiert. Um das zu ändern hat Patrick Tippoo bereits 2010 die „African Vaccine Manufacturing Initiative“ gegründet, einen Verband zur Unterstützung afrikanischer Impfstoffhersteller.
„Vor Covid war es schwierig, die Hauptakteure in diesem Bereich davon zu überzeugen, dass es strategisch wichtig ist, unsere Produktionskapazitäten auszubauen. Denn es wurden ausreichend Impfstoffe geliefert: Vom Privatsektor, durch öffentliche Ausschreibungen oder Organisationen wie UNICEF. Für etwa 40 der 54 Länder des Kontinents waren sie noch dazu teilweise oder vollkommen subventioniert. Warum also Zeit, Mühe und Geld investieren, um sie selbst herstellen und zu entwickeln? Durch Covid hat sich das schlagartig verändert: Wir waren mit der bitteren Realität konfrontiert, dass es zwar Impfstoffe gab, aber wir nicht automatisch Zugang dazu hatten. Heute zweifelt keiner mehr daran, dass die Produktion von Impfstoffen auf dem afrikanischen Kontinent Priorität hat.“
„Vor Covid war es schwierig, die Hauptakteure in diesem Bereich davon zu überzeugen, dass es strategisch wichtig ist, unsere Produktionskapazitäten auszubauen. Denn es wurden ausreichend Impfstoffe geliefert: Vom Privatsektor, durch öffentliche Ausschreibungen oder Organisationen wie UNICEF. Für etwa 40 der 54 Länder des Kontinents waren sie noch dazu teilweise oder vollkommen subventioniert. Warum also Zeit, Mühe und Geld investieren, um sie selbst herstellen und zu entwickeln? Durch Covid hat sich das schlagartig verändert: Wir waren mit der bitteren Realität konfrontiert, dass es zwar Impfstoffe gab, aber wir nicht automatisch Zugang dazu hatten. Heute zweifelt keiner mehr daran, dass die Produktion von Impfstoffen auf dem afrikanischen Kontinent Priorität hat.“
Auch schon vor der Pandemie Impfstoffe hergestellt – mit Blick auf HIV
Nur ein paar afrikanische Länder haben schon vor der Pandemie Impfstoffe hergestellt, darunter Ägypten, Senegal, Äthiopien, Tunesien und Südafrika. 2003 wurde in Kapstadt das „Biovac Institute“ gegründet, mit Unterstützung der Regierung und der Hoffnung auf eine HIV-Impfung, erzählt Geschäftsführer Morena Makhoana. Schließlich gehört Südafrika zu den Ländern mit der höchsten HIV-Infektionsrate der Welt.
„Unsere Vision war es lokale Produktionskapazitäten zu haben, wenn es eine HIV-Impfung gibt. Unsere Strategie bestand darin, die Impfstoffproduktion vom Ende her zu verstehen, also nicht mit teurer Forschung anzufangen, sondern erstmal mit dem Import und Vertrieb von Vakzinen. Darauf folgte die Verpackung von Impfstoffen und schließlich der Bau einer sterilen Produktionsanlage, in der Impfstoffe auch abgefüllt werden. So haben wir unser Wissen weiter vertiefen, ein Team aufbauen und Geschäftsbeziehungen zu Sanofi und Pfizer etablieren können. Für letztere werden wir nun auch den Covid-Impfstoff produzieren. Das wäre ohne dieses Fundament undenkbar - multinationale Konzerne gehen keine Partnerschaften mit einem Start-Up ein. Für uns zahlt sich diese Vorarbeit also langsam aus.“
Seine Firma will noch in diesem Jahr mit der Lizenzherstellung des BioNTech-Pfizer-Impfstoffes beginnen und rund einhundert Millionen Dosen im Jahr herstellen. Gleichzeitig wurde sein Unternehmen von der WHO auch für den mRNA-Technologie-Transfer-Hub ausgewählt: Der von Afrigen entwickelte Impfstoff soll auch von Biovac produziert werden.
Lagerung und Kühlung von Impfstoffen in heißen Ländern schwierig
„Dabei geht es uns nicht in erster Linie um Covid, sondern die mRNA-Technologie, von der wir uns auch Erfolge gegen andere Krankheiten erhoffen. Es ist uns wichtig, dass wir ein möglichst tiefes Verständnis entwickeln. Der Hub gibt uns einen Einblick in die Entwicklung dieser Impfstoffe und der Lizenz-Vertrag mit Pfizer/BioNTech das Know-how für die industrielle Produktion. Diese Prozesse wollen wir so replizieren, dass sie sich nicht von denen in Marburg oder an den Standorten von Pfizer in Europa unterscheiden. Wenn wir die mRNA-Technologie umfassend verstehen, können wir in den nächsten fünf bis zehn Jahren vielleicht eigene Produkte herstellen, ohne von anderen abhängig zu sein.“
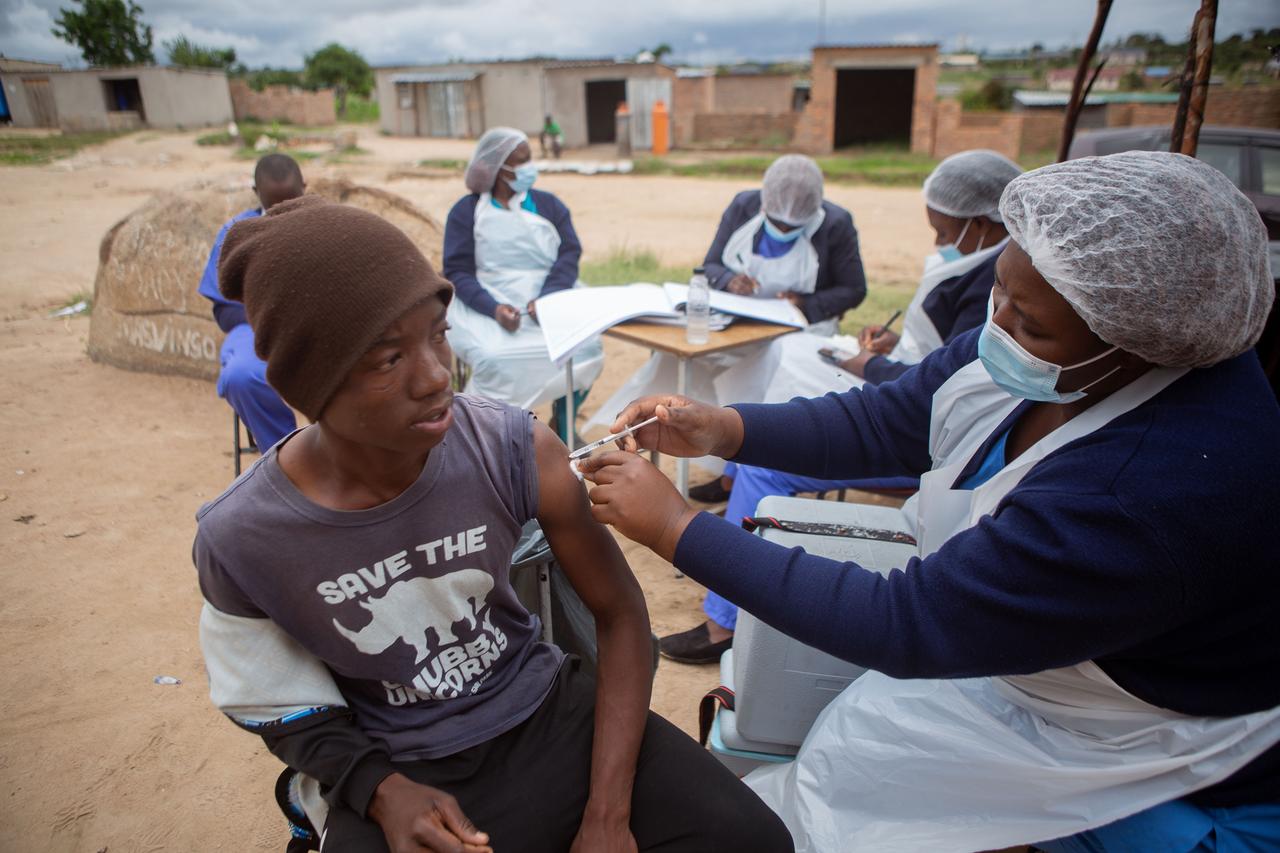
An Ehrgeiz mangelt es nicht. Auch wenn der Weg noch lang scheint. Um überhaupt mit der Produktion beginnen zu können, muss die Firma wachsen: Einhundert neue Mitarbeiter und Mitarbeiterinnen werden bis Jahresende eingestellt und geschult. Außerdem ist eine sogenannte „Freezer Farm“ im Bau, damit die Vakzine bei minus 70 Grad Celsius gelagert werden können. Diese extreme Kühlung, die viele afrikanische Länder vor ein großes Problem stellt, war ein Grund, warum sich der Konzern Aspen Pharmacare für eine Produktion des Vektor-Impfstoffs von Johnson & Johnson entschieden hat. Stephen Saad ist der Vorstandsvorsitzende des Konzerns mit Sitz im südafrikanischen Durban.
„Aspen hatte bereits eine große sterile Produktionsstätte, überwiegend für die Herstellung von Narkosemitteln. Dann kam Covid und wir mussten umstellen. In nur viereinhalb Monaten hatten wir unser erstes Vakzin produziert und waren schnell bei großen Mengen. Das ist die beste Art, Vorurteilen gegenüber Afrika zu begegnen: Eine effiziente Produktion in den erforderlichen Mengen. Lizenzvereinbarungen sind wirksamer als der Kampf gegen den Patentschutz, der am Ende nichts gebracht hat. Man diskutiert, während Menschen in der Pandemie sterben. Eine Lizenz eröffnet einen Zugang zu der Technologie und die Möglichkeit, Patienten zu erreichen. Und darum geht es doch letztlich.“
„Aspen hatte bereits eine große sterile Produktionsstätte, überwiegend für die Herstellung von Narkosemitteln. Dann kam Covid und wir mussten umstellen. In nur viereinhalb Monaten hatten wir unser erstes Vakzin produziert und waren schnell bei großen Mengen. Das ist die beste Art, Vorurteilen gegenüber Afrika zu begegnen: Eine effiziente Produktion in den erforderlichen Mengen. Lizenzvereinbarungen sind wirksamer als der Kampf gegen den Patentschutz, der am Ende nichts gebracht hat. Man diskutiert, während Menschen in der Pandemie sterben. Eine Lizenz eröffnet einen Zugang zu der Technologie und die Möglichkeit, Patienten zu erreichen. Und darum geht es doch letztlich.“
Das Ziel: 1,3 Milliarden Impfdosen
Allerdings ging ein Aufschrei durch Südafrika, als herauskam, dass die in Südafrika produzierten Impfstoffe auf dem Höhepunkt der Pandemie teils nach Europa exportiert wurden. Der Widerstand hatte Erfolg, mehr Impfdosen blieben auf dem Kontinent. Der Konflikt zeigt eine generelle Schwäche vieler Lizenzvereinbarungen: Die Herstellerfirmen haben keinen Einfluss darauf, welche Märkte zu welchem Preis beliefert werden. Stephen Saad hat deshalb einen neuen Vertrag ausgehandelt, der mehr Freiräume vorsieht: Johnson & Johnson liefert jetzt nur noch den Wirkstoff, Aspen übernimmt den Rest der Produktion, entscheidet, wohin die Impfdosen geliefert werden, verhandelt selbst über den Preis, vermarktet den Impfstoff unter einem eigenen Namen und darf dessen Zusammensetzung auch an neue Virus-Varianten anpassen. Saads Ziel: Eine Covid-Impfdosis für jeden Afrikaner herzustellen – das wären 1,3 Milliarden.
„Afrika wird nach all dem, was wir gesehen haben, einen Impfstoff bevorzugen, der auf dem eigenen Kontinent hergestellt wurde. Der Grund sind die Auswirkungen der Ungleichheit, die wir alle erleben: Eine 80-jährige Großmutter mit Vorerkrankungen irgendwo in Afrika hat noch nicht einmal ihre Erstimpfung, während andere auf der Welt bereits ihre dritte oder sogar vierte Dosis erhalten haben. Den Leuten ist also klar, dass sie zurückgelassen werden. Und es ist Konsens, dass wir unsere eigenen Produktionskapazitäten ausbauen und afrikanische Hersteller unterstützen müssen.“
Die Corona-Pandemie war für den Kontinent ein Weckruf. Jetzt sind etliche afrikanische Länder wie Algerien, Botswana, Ghana oder Nigeria dabei, eine neue, international wettbewerbsfähige Biotechnologie-Industrie aufzubauen. Erklärtes Ziel der Afrikanischen Union ist es, den Anteil lokal hergestellter Impfstoffe bis zum Jahr 2040 von derzeit einem Prozent auf 60 Prozent zu steigern. Das sei ehrgeizig, aber machbar, betont Patrick Tippoo vom Verband afrikanischer Impfstoffhersteller. Allerdings brauche die Industrie Unterstützung, um wettbewerbsfähig zu werden.
„Wir müssen das nüchtern betrachten. Die Kosten eines Impfstoffs hängen maßgeblich von der Produktionsgröße ab. Afrika wird daher anfangs keine Vakzine anbieten können, die preiswerter sind als jene im Rest der Welt. Wenn afrikanische Staaten nicht bereit sind, diesen Preis zu zahlen, laufen sie Gefahr, in der nächsten Notsituation wieder auf Lieferungen aus dem Ausland angewiesen zu sein. Die Unterstützung der lokalen Industrie ist auch mit Blick auf ihre sozioökomische Wirkung wichtig: Arbeitsplätze werden geschaffen, Fachkräfte ausgebildet, die dann hoffentlich nicht mehr ins Ausland abwandern, auch Kapital bleibt auf dem Kontinent. Die Qualität der hergestellten Vakzine muss dabei so gut sein, dass wir damit auch Märkte im Rest der Welt beliefern können.“
„Afrika wird nach all dem, was wir gesehen haben, einen Impfstoff bevorzugen, der auf dem eigenen Kontinent hergestellt wurde. Der Grund sind die Auswirkungen der Ungleichheit, die wir alle erleben: Eine 80-jährige Großmutter mit Vorerkrankungen irgendwo in Afrika hat noch nicht einmal ihre Erstimpfung, während andere auf der Welt bereits ihre dritte oder sogar vierte Dosis erhalten haben. Den Leuten ist also klar, dass sie zurückgelassen werden. Und es ist Konsens, dass wir unsere eigenen Produktionskapazitäten ausbauen und afrikanische Hersteller unterstützen müssen.“
Die Corona-Pandemie war für den Kontinent ein Weckruf. Jetzt sind etliche afrikanische Länder wie Algerien, Botswana, Ghana oder Nigeria dabei, eine neue, international wettbewerbsfähige Biotechnologie-Industrie aufzubauen. Erklärtes Ziel der Afrikanischen Union ist es, den Anteil lokal hergestellter Impfstoffe bis zum Jahr 2040 von derzeit einem Prozent auf 60 Prozent zu steigern. Das sei ehrgeizig, aber machbar, betont Patrick Tippoo vom Verband afrikanischer Impfstoffhersteller. Allerdings brauche die Industrie Unterstützung, um wettbewerbsfähig zu werden.
„Wir müssen das nüchtern betrachten. Die Kosten eines Impfstoffs hängen maßgeblich von der Produktionsgröße ab. Afrika wird daher anfangs keine Vakzine anbieten können, die preiswerter sind als jene im Rest der Welt. Wenn afrikanische Staaten nicht bereit sind, diesen Preis zu zahlen, laufen sie Gefahr, in der nächsten Notsituation wieder auf Lieferungen aus dem Ausland angewiesen zu sein. Die Unterstützung der lokalen Industrie ist auch mit Blick auf ihre sozioökomische Wirkung wichtig: Arbeitsplätze werden geschaffen, Fachkräfte ausgebildet, die dann hoffentlich nicht mehr ins Ausland abwandern, auch Kapital bleibt auf dem Kontinent. Die Qualität der hergestellten Vakzine muss dabei so gut sein, dass wir damit auch Märkte im Rest der Welt beliefern können.“
Viele Hürden für eine Mammutaufgabe: Logistik, Zulassung, Regulierung
Doch bevor es soweit ist, müssen erst diverse andere Hürden überwunden werden. Es ist eine Mammutaufgabe, die eine Führungsrolle der Afrikanischen Union erfordert: Zulassungs- und Regulierungsbehörden auf dem Kontinent müssten zusammenarbeiten, logistische Schwierigkeiten müssen überwunden werden, damit Impfstoffe fristgemäß produziert und geliefert werden können. Die Zulassung gilt dabei als eine der größten Herausforderungen: Schließlich ist sie nicht nur eine Voraussetzung für den fertigen Impfstoff, sondern auch für all seine neuartigen Inhaltsstoffe. Außerdem müssen sowohl das Vakzin als auch die Produktionsanlagen internationalen Standards entsprechen.
Mehr zu Afrika in Coronazeiten
In der Kapstädter Firma lassen sich diese Herausforderungen im Kleinformat beobachten. In den Büros im ersten Stock arbeiten Mitarbeiter an der Dokumentation für die Behörden, um eine reibungslose Zulassung ihrer Einrichtung und ihres Impfstoffs zu gewährleisten. Eine Etage darunter finden die letzten Arbeiten an der sterilen Einrichtung statt. In den Fluren stehen teils frisch eingetroffene, noch verpackte Instrumente – ebenso wie die Rohstoffe zur Impfstoffherstellung sind sie, angesichts der globalen Nachfrage, erst mit Verspätung eingetroffen. Forscher Gerhard Boukes arbeitet an den letzten Details des Impfstoffs.
„Was wir bereits haben ist die mRNA des Spike-Proteins, das wir nun in einen Lipid-Nanopartikel verpacken. Danach setzen wir uns an all die Prozesse, die nötig sind, um möglichst noch vor Juni mit vorklinischen Studien zu beginnen. Unser Ziel ist es, im November den ersten Menschen in der ersten Phase klinischer Studien zu impfen. Langfristig wollen wir auch andere mRNA-Impfstoffe hier entwickeln: Nicht nur gegen Covid sondern auch gegen Infektionskrankheiten wie Tuberkulose, HIV, Ebola und Malaria.“
Das ist das große Ziel aller afrikanischen Impfstoff-Entwickler und Hersteller. Die Corona-Pandemie hat den Kontinent wachgerüttelt und ihm seine Abhängigkeit drastisch vor Augen geführt. Es ist Konsens, dass es nie wieder zu einer solchen Notlage kommen darf, und dass Afrika sich selbst helfen muss.
„Was wir bereits haben ist die mRNA des Spike-Proteins, das wir nun in einen Lipid-Nanopartikel verpacken. Danach setzen wir uns an all die Prozesse, die nötig sind, um möglichst noch vor Juni mit vorklinischen Studien zu beginnen. Unser Ziel ist es, im November den ersten Menschen in der ersten Phase klinischer Studien zu impfen. Langfristig wollen wir auch andere mRNA-Impfstoffe hier entwickeln: Nicht nur gegen Covid sondern auch gegen Infektionskrankheiten wie Tuberkulose, HIV, Ebola und Malaria.“
Das ist das große Ziel aller afrikanischen Impfstoff-Entwickler und Hersteller. Die Corona-Pandemie hat den Kontinent wachgerüttelt und ihm seine Abhängigkeit drastisch vor Augen geführt. Es ist Konsens, dass es nie wieder zu einer solchen Notlage kommen darf, und dass Afrika sich selbst helfen muss.







![Hunderte von Helfern versuchen am 3.6.1998 im Wrack des verunglückten ICE 884 bei Eschede in der Nähe von Celle, Opfer des Zugunglücks zu bergen. Der Intercity-Express "Wilhelm Conrad Röntgen" von München nach Hamburg war mit etwa Tempo 200 gegen eine Brücke geprallt, die dabei zerfetzt wurde. Die Zahl der Todesopfer könnte auf weit über 100 steigen. Diese Schätzung nannte die Einsatzleitung der Rettungskräfte am Abend im Gespräch mit Bundesverkehrsminister Wissmann. Möglicherweise sind unter den noch nicht geborgenen Toten auch Kinder aus zwei Schulklassen. Rund 300 Menschen wurden verletzt, viele von ihnen schwer. Es handelt sich um das schwerste Zugunglück in Deutschland seit 20 Jahren. [dpabilderarchiv] Hunderte von Helfern versuchen am 3.6.1998 im Wrack des verunglückten ICE 884 bei Eschede in der Nähe von Celle, Opfer des Zugunglücks zu bergen. Der Intercity-Express "Wilhelm Conrad Röntgen" von München nach Hamburg war mit etwa Tempo 200 gegen eine Brücke geprallt, die dabei zerfetzt wurde. Die Zahl der Todesopfer könnte auf weit über 100 steigen. Diese Schätzung nannte die Einsatzleitung der Rettungskräfte am Abend im Gespräch mit Bundesverkehrsminister Wissmann. Möglicherweise sind unter den noch nicht geborgenen Toten auch Kinder aus zwei Schulklassen. Rund 300 Menschen wurden verletzt, viele von ihnen schwer. Es handelt sich um das schwerste Zugunglück in Deutschland seit 20 Jahren. [dpabilderarchiv]](https://bilder.deutschlandfunk.de/7b/1c/99/87/7b1c9987-85ad-48de-a9ef-d7cc27234184/eschede-ice-zugunglueck-100-1920x1080.jpg)


