„Ja, Sie sehen ein wunderschönes Haus mit Dinkelsbühl wie es leibt und lebt hinter Ihnen. Innere Medizin, das ist hier der Bettentrakt, bei uns schon im Ringschluss gebaut, das hat man sehr modern gemacht für die 80er-Jahre. Hier eine der wichtigsten Einheiten: Neurologie und Schlaganfall. Ja, gehen wir doch mal in unsere Notaufnahme.“
Diana Schilling ist Kaufmännische Direktorin des Krankenhauses der fränkischen Kleinstadt Dinkelsbühl. Die gelernte Pflegewissenschaftlerin ist hörbar stolz auf ihre Klinik. Dinkelsbühl ist überregional bekannt für seine mittelalterliche Innenstadt, die wurde von der Zeitschrift Focus zur „schönsten Altstadt Deutschlands“ gekürt. Aber auch der idyllische Ort blieb von den Auswirkungen der Corona-Pandemie nicht verschont, im Gegenteil.
„Wir hatten hier in Dinkelsbühl im März 2020 zentralisiert die vollständige Corona- Versorgung für diesen Landkreis übernommen. Das hieß, wir hatten hier zeitgleich 60 Covid-Patienten auf Station, und wir sind ein 120-Betten-Haus. Plus acht auf der Intensiv, voll beatmet. In der ersten Welle, als keiner wusste, was da auf uns zukommt. Und ein Vierteljahr später hat das Staatsministerium uns ein Schreiben geschickt, dass sie uns Betten reduzieren.“
Studie von 2019: Nur die Hälfte der Betten notwendig
Der Bescheid des bayerischen Gesundheitsministeriums, dass das Krankenhaus die Zahl seiner Betten verringern soll, ist inzwischen zurückgenommen. Doch das beruhigt die Direktorin nicht wirklich. Denn vor Ausbruch der Pandemie gab es unter Politikern, Gesundheitsökonomen und allen anderen Beteiligten im Gesundheitswesen eine lebhafte Debatte darüber, ob Deutschland die Zahl seiner Krankenhäuser nicht deutlich senken sollte. Eine Studie der Bertelsmann-Stiftung und des Berliner IGES-Instituts kam im Jahr 2019 zum Ergebnis, dass die Gesundheitsversorgung in Deutschland besser wäre, wenn es nur halb so viele Kliniken gäbe wie heute – wenn aber gleichzeitig alle verbleibenden, größeren Krankenhäuser bei dem, was sie anbieten, echte Expertise hätten. Diese Debatte werde weitergehen, glaubt die Direktorin des 120-Betten-Krankenhauses in Dinkelsbühl.
„Es hat sich nicht geändert, dass diese Diskussionen auf anderer Ebene weitergeführt werden. Corona hat jetzt zu einem Break geführt, es ist eine Diskussionspause entstanden, in der man immer viele andere Sachen diskutieren musste. Was ich davon halte, ist etwas anderes.“
Das Dinkelsbühler Krankenhaus gehört zum Klinikverbund AN Regiomed. Darin haben die Stadt und der Landkreis Ansbach im Norden Bayerns drei Krankenhäuser zusammengefasst. Der Klinik-Vorstand Gerhard Sontheimer war froh, dass er während der Pandemie nicht über einen einzelnen großen Standort entscheiden musste, sondern über drei kleinere in den Städten Dinkelsbühl, Rothenburg ob der Tauber und Ansbach. So konnte der Verbund einen Standort sozusagen zum Covid-Krankenhaus erklären, und dort die Patienten konzentrieren.
„Was sich schon bewährt hat, muss man sagen, in den Covid-Zeiten ist, dass wir hier eine dezentrale Struktur mit drei Häusern hatten.“
„Was sich schon bewährt hat, muss man sagen, in den Covid-Zeiten ist, dass wir hier eine dezentrale Struktur mit drei Häusern hatten.“
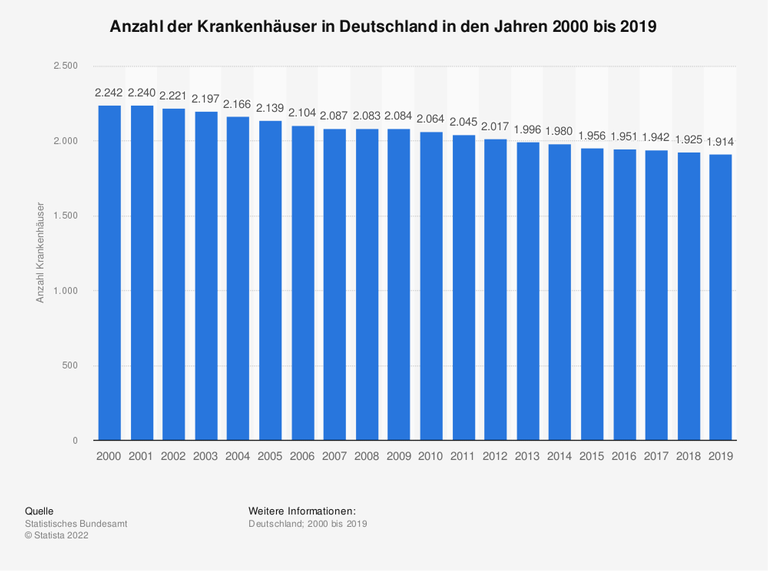
Krankenhauslandschaft umfasst rund 1.600 Standorte
Aber der Vorstand des Klinik-Verbunds will sich einer Diskussion darüber, wie Deutschlands Krankenhäuser ihre Leistungen besser bündeln können, nicht verschließen. Sontheimer hat nach einem Medizin- und Physikstudium zunächst als Arzt gearbeitet, dann hatte er verschiedene Managementposten unter anderem in der Pharmabranche und bei Unternehmensberatungen. Wenn er seine gesamte Berufserfahrung in verschiedenen Bereichen des Gesundheitswesens zusammenfasst, kommt auch er zu dem Ergebnis: Die heutige Krankenhauslandschaft mit rund 1.600 Standorten in ganz Deutschland lässt sich nicht halten.
„Wenn Sie wirklich einen Schlaganfall haben, dann müssen Sie in eine Stroke-Unit, und wenn Sie einen Herzinfarkt haben, in eine Einrichtung, die Herzkathetermessplätze hat. Und noch viel wichtiger: Nicht nur die Geräte, sondern eben auch dafür qualifizierte Ärzte rund um die Uhr, 24/7, 365. Und da brauchen Sie natürlich dann schon eine erhebliche Personalausstattung mit erheblichen Kosten. Das ist ja gar nicht mehr in jedem kleinen Krankenhaus machbar. Also man muss schon überlegen, welche Versorgung wo?“
Zu den Gesundheitsökonomen, die an der Klinikstudie der Bertelsmann-Stiftung aus dem Jahr 2019 mitgearbeitet haben, gehört Boris Augurzky vom RWI Leibniz-Institut in Essen.
„Wenn Sie wirklich einen Schlaganfall haben, dann müssen Sie in eine Stroke-Unit, und wenn Sie einen Herzinfarkt haben, in eine Einrichtung, die Herzkathetermessplätze hat. Und noch viel wichtiger: Nicht nur die Geräte, sondern eben auch dafür qualifizierte Ärzte rund um die Uhr, 24/7, 365. Und da brauchen Sie natürlich dann schon eine erhebliche Personalausstattung mit erheblichen Kosten. Das ist ja gar nicht mehr in jedem kleinen Krankenhaus machbar. Also man muss schon überlegen, welche Versorgung wo?“
Zu den Gesundheitsökonomen, die an der Klinikstudie der Bertelsmann-Stiftung aus dem Jahr 2019 mitgearbeitet haben, gehört Boris Augurzky vom RWI Leibniz-Institut in Essen.

Der Wirtschaftsprofessor sieht keinen Grund, an der Kernforderung etwas zu ändern, dass Deutschland seine Krankenhauslandschaft deutlich umbauen sollte.
„Also wir haben ja auch in der Corona Pandemie eigentlich eine Versorgung, die in Schwerpunkten erfolgt. Sodass ich die Aussage, dass wir noch stärker konzentrieren können, die ich vor der Pandemie gemacht habe, auch nach der Pandemie nicht ändern würde.“
Er bleibe bei seiner Einschätzung, dass weniger Krankenhäuser, die besser mit Personal und Geräten ausgestattet sind, eine bessere Versorgung ermöglichen, sagt Augurzky. Er begleitet auch immer wieder Klinik-Schließungen als Berater. Und dabei mache er die Erfahrung, dass auch viele Patienten große Einrichtungen mit viel medizinischer Expertise bevorzugen - auch wenn Bürgerinitiativen oft andere Umfragen präsentieren.
„In einem Landkreis in Baden-Württemberg, auch ein kleines Krankenhaus, hatten wir diese Untersuchung gemacht und haben festgestellt, dass mehr als 50 Prozent der Menschen, die dort in der Nähe leben, gar nicht ihr Krankenhaus vor Ort aufgesucht haben für eine Behandlung, die dort aber möglich gewesen wäre. Sondern die sind weiter zum Beispiel Richtung größere Stadt. Und das zeigt dann ja auch durch reale Daten, das sind nicht nur dann Umfragen, wo die Menschen hingehen.“
„In einem Landkreis in Baden-Württemberg, auch ein kleines Krankenhaus, hatten wir diese Untersuchung gemacht und haben festgestellt, dass mehr als 50 Prozent der Menschen, die dort in der Nähe leben, gar nicht ihr Krankenhaus vor Ort aufgesucht haben für eine Behandlung, die dort aber möglich gewesen wäre. Sondern die sind weiter zum Beispiel Richtung größere Stadt. Und das zeigt dann ja auch durch reale Daten, das sind nicht nur dann Umfragen, wo die Menschen hingehen.“
Kliniken in Corona-Zeiten Pflege an der Belastungsgrenze
Die Misere der Krankenhaus-Finanzierung über Fallpauschalen
Digitalisierung im Gesundheitsdienst: Wer geht zuerst: das Fax – oder die Pandemie?
Neues Gesetz: Für mehr Bereitschaft zur Organspende
Die Misere der Krankenhaus-Finanzierung über Fallpauschalen
Digitalisierung im Gesundheitsdienst: Wer geht zuerst: das Fax – oder die Pandemie?
Neues Gesetz: Für mehr Bereitschaft zur Organspende
Auch der Direktor des Instituts für Allgemeinmedizin der Universität Frankfurt, Ferdinand Gerlach, hält einen Umbau der Krankenhauslandschaft für überfällig. Gerlach ist Vorsitzender des Gesundheits-Sachverständigenrates der Bundesregierung, und er verweist auf Daten aus Niedersachsen zur Versorgung von Covid-Patienten. Diese Daten seien typisch für ganz Deutschland, sagt er:
„Dort haben 40 Prozent der Krankenhäuser 94 Prozent aller Covid-19-Patienten im Land behandelt. Und das ist auch ganz richtig und logisch. Weil die schweren Covid-Verläufe müssen zum einen erkannt werden - dafür brauchen wir unter anderem eine Computertomografie zur Feststellung der sogenannten Milchglaslunge. Dann müssen die Patienten möglicherweise hochspezialisiert beatmet werden, und sie müssen auch wieder entwöhnt werden. Das können kleine Krankenhäuser gar nicht.“
Der Chef des Gesundheits-Sachverständigenrates betont dabei: Es gehe nicht so sehr darum, kleinere Land-Krankenhäuser zu schließen. Viele Krankenhäuser auf dem Land mit 60 oder 80 Betten, die er für nicht überlebensfähig hält, sind in den vergangenen Jahren ohnehin schon dichtgemacht worden.
„Dort haben 40 Prozent der Krankenhäuser 94 Prozent aller Covid-19-Patienten im Land behandelt. Und das ist auch ganz richtig und logisch. Weil die schweren Covid-Verläufe müssen zum einen erkannt werden - dafür brauchen wir unter anderem eine Computertomografie zur Feststellung der sogenannten Milchglaslunge. Dann müssen die Patienten möglicherweise hochspezialisiert beatmet werden, und sie müssen auch wieder entwöhnt werden. Das können kleine Krankenhäuser gar nicht.“
Der Chef des Gesundheits-Sachverständigenrates betont dabei: Es gehe nicht so sehr darum, kleinere Land-Krankenhäuser zu schließen. Viele Krankenhäuser auf dem Land mit 60 oder 80 Betten, die er für nicht überlebensfähig hält, sind in den vergangenen Jahren ohnehin schon dichtgemacht worden.
Handlungsbedarf sieht Gerlach woanders: „In den Ballungszentren, in München zum Beispiel, in Frankfurt, in Berlin, da haben wir sehr viele kleine Krankenhäuser, die wir in dieser Zahl nicht benötigen. In Berlin zum Beispiel rund 90 Krankenhäuser, von denen 60 an der Notfallversorgung teilnehmen. Das ist im internationalen Vergleich total überdimensioniert.“
Der Chef des Gesundheits-Sachverständigenrates wünscht sich zum einen, dass vor allem in Ballungsräumen kleine Kliniken zugunsten größerer Einheiten zusammengelegt oder geschlossen werden. Auf dem Land hält er einen anderen Weg für den günstigsten: Kleine Krankenhäuser könnten in Gesundheitszentren umgewandelt werden, in denen es Arztpraxen gibt und gegebenenfalls auch eine Station, auf der beispielsweise ältere Menschen einige Tage lang aufgenommen werden, etwa wenn sie Kreislaufprobleme haben, oder nach einer Operation.
„Und dieses kleine Gesundheitszentrum ist dann vernetzt mit einer großen Klinik, digital vernetzt. Eventuell kommen auch Chefärzte oder Oberärzte aus der großen Klinik in dieses Gesundheitszentrum, machen dort Zweig-Sprechstunden. Aber immer wenn es wirklich schwierige Dinge zu tun gibt, komplizierte Operationen, wenn jemand an Krebs erkrankt, wenn ein komplizierter Eingriff erforderlich ist, dann wird der Patient aus der Region in das große Krankenhaus verlegt. Dort wird er operiert, und vielleicht wird er dann am dritten Tag, am vierten Tag nach der Operation wieder zurückverlegt, und dann kann er dort von einem Angehörigen besucht werden. Und das ist die optimale Kombination aus Sicht des Patienten.“
Das, was der Chef des Gesundheits-Sachverständigenrates als optimale Kombination sieht, stößt allerdings an manchen Stellen auf Skepsis. Klaus Emmerich beispielsweise ist im „Bündnis Klinikrettung“ aktiv, einer bundesweiten Bürgerinitiative. Er lebt in der oberfränkischen Kleinstadt Himmelkron und beobachtet vor allem die Veränderung der Krankenhauslandschaft in seiner Umgebung. Aber er will auch bundesweit mit seinen Warnungen Gehör finden.
„Wenn in meiner Umgebung seit 2004 im Umkreis von unter 100 Kilometern zehn Krankenhäuser geschlossen haben, und wenn ich sehe, wie sehr das Gesundheitssystem als Ganzes dann bröckelt, dass ein Krankenhaus ja mehr ist als eine stationäre Einrichtung, sondern dass da dran hängen niedergelassene Ärzte, die den Standort nicht mehr attraktiv finden, weil sie dort nicht mehr überweisen können, weil sie als Belegärzte nicht mehr tätig sein können, wenn eine Bereitschaftspraxis bröckelt, wenn die Notfallversorgung bröckelt und andere Dinge, dann geht mich das was an.“
Der Chef des Gesundheits-Sachverständigenrates wünscht sich zum einen, dass vor allem in Ballungsräumen kleine Kliniken zugunsten größerer Einheiten zusammengelegt oder geschlossen werden. Auf dem Land hält er einen anderen Weg für den günstigsten: Kleine Krankenhäuser könnten in Gesundheitszentren umgewandelt werden, in denen es Arztpraxen gibt und gegebenenfalls auch eine Station, auf der beispielsweise ältere Menschen einige Tage lang aufgenommen werden, etwa wenn sie Kreislaufprobleme haben, oder nach einer Operation.
„Und dieses kleine Gesundheitszentrum ist dann vernetzt mit einer großen Klinik, digital vernetzt. Eventuell kommen auch Chefärzte oder Oberärzte aus der großen Klinik in dieses Gesundheitszentrum, machen dort Zweig-Sprechstunden. Aber immer wenn es wirklich schwierige Dinge zu tun gibt, komplizierte Operationen, wenn jemand an Krebs erkrankt, wenn ein komplizierter Eingriff erforderlich ist, dann wird der Patient aus der Region in das große Krankenhaus verlegt. Dort wird er operiert, und vielleicht wird er dann am dritten Tag, am vierten Tag nach der Operation wieder zurückverlegt, und dann kann er dort von einem Angehörigen besucht werden. Und das ist die optimale Kombination aus Sicht des Patienten.“
Das, was der Chef des Gesundheits-Sachverständigenrates als optimale Kombination sieht, stößt allerdings an manchen Stellen auf Skepsis. Klaus Emmerich beispielsweise ist im „Bündnis Klinikrettung“ aktiv, einer bundesweiten Bürgerinitiative. Er lebt in der oberfränkischen Kleinstadt Himmelkron und beobachtet vor allem die Veränderung der Krankenhauslandschaft in seiner Umgebung. Aber er will auch bundesweit mit seinen Warnungen Gehör finden.
„Wenn in meiner Umgebung seit 2004 im Umkreis von unter 100 Kilometern zehn Krankenhäuser geschlossen haben, und wenn ich sehe, wie sehr das Gesundheitssystem als Ganzes dann bröckelt, dass ein Krankenhaus ja mehr ist als eine stationäre Einrichtung, sondern dass da dran hängen niedergelassene Ärzte, die den Standort nicht mehr attraktiv finden, weil sie dort nicht mehr überweisen können, weil sie als Belegärzte nicht mehr tätig sein können, wenn eine Bereitschaftspraxis bröckelt, wenn die Notfallversorgung bröckelt und andere Dinge, dann geht mich das was an.“
Emmerich ist Betriebswirt, er hat vor seinem Ruhestand knapp 18 Jahre bei den kommunalen Krankenhäusern des Landkreises Sulzbach-Rosenberg im Norden Bayerns gearbeitet, acht Jahre davon als Vorstand. Schon als er noch berufstätig war, hat er sich tief in die Frage eingearbeitet, was brauchen Krankenhäuser, damit sie wirtschaftlich überleben können? Das Kalkulieren mit sogenannten Fallpauschalen war sein Alltag. Nach ihnen wird die Behandlung in deutschen Krankenhäusern abgerechnet. Mehrere Tausend dieser im Fachjargon DRGs genannten Pauschalen gibt es, die – je nach Diagnose – unterschiedlich hoch ausfallen.
Diskussion um Fallpauschalensystem
Sie bringen vor allem zwei wirtschaftliche Anreize mit sich, sagt Emmerich: Möglichst viele einzelne Leistungen abzurechen. Und möglichst Leistungen abzurechnen, bei denen der Aufwand fürs Krankenhaus in einem guten Verhältnis zum Ertrag steht. Das gilt vor allem für bestimmte Operationen.
„Natürlich haben auch wir uns strategisch überlegt, wenn es darum ging, unser Leistungsspektrum auszuweiten: Was rechnet sich? Was rechnet sich nicht? Da ist die Gefahr dann schon da. Und das ist auch die Kritik am Fallpauschalensystem, dass das Fallpauschalensystem genau solche Entscheidungsprozesse begünstigt. Und das Fallpauschalensystem ist spätestens nach der Corona-Pandemie gescheitert.“
Die Bundesregierung hat den Krankenhäusern zwar hohe Millliardensummen an Extra-Zuschüssen gegeben, um den Zusatz-Aufwand durch die Corona-Krise auszugleichen. Doch diese einmaligen Zuschüsse ändern an einem Grundproblem nichts, sagt Emmerich: Wenn es Kliniken nicht gelingt, möglichst viele gut bezahlte Fallpauschalen abzurechnen, rutschen sie ins Defizit. Nach Daten des Deutschen Krankenhausinstituts vom vergangenen Dezember haben im Jahr 2020 knapp 30 Prozent der Kliniken Verlust gemacht. Fürs zurückliegende Jahr erwarten 60 Prozent einen Verlust, also doppelt so viele. Oft gleichen die Träger, also beispielsweise Städte und Landkreise, die Verluste aus.
„Natürlich haben auch wir uns strategisch überlegt, wenn es darum ging, unser Leistungsspektrum auszuweiten: Was rechnet sich? Was rechnet sich nicht? Da ist die Gefahr dann schon da. Und das ist auch die Kritik am Fallpauschalensystem, dass das Fallpauschalensystem genau solche Entscheidungsprozesse begünstigt. Und das Fallpauschalensystem ist spätestens nach der Corona-Pandemie gescheitert.“
Die Bundesregierung hat den Krankenhäusern zwar hohe Millliardensummen an Extra-Zuschüssen gegeben, um den Zusatz-Aufwand durch die Corona-Krise auszugleichen. Doch diese einmaligen Zuschüsse ändern an einem Grundproblem nichts, sagt Emmerich: Wenn es Kliniken nicht gelingt, möglichst viele gut bezahlte Fallpauschalen abzurechnen, rutschen sie ins Defizit. Nach Daten des Deutschen Krankenhausinstituts vom vergangenen Dezember haben im Jahr 2020 knapp 30 Prozent der Kliniken Verlust gemacht. Fürs zurückliegende Jahr erwarten 60 Prozent einen Verlust, also doppelt so viele. Oft gleichen die Träger, also beispielsweise Städte und Landkreise, die Verluste aus.
Doch wenn Träger defizitäre Kliniken irgendwann schließen, bringe das für viele Menschen vor allem in ländlichen Regionen Deutschlands weitere Fahrzeiten mit sich, warnt Emmerich. In der Medizin gelten 30 Minuten für Notfälle als Obergrenze, länger sollte ein Patient nicht zur nächsten Notaufnahme brauchen.

Auf einer Karte, die der Spitzenverband der Gesetzlichen Krankenkassen online gestellt hat, kann der frühere Klinikchef aber quer durch Deutschland Dutzende Krankenhäuser zeigen, bei denen die Fahrzeit jetzt bereits länger ist – was seiner Ansicht nach lebensgefährlich sein kann.
„Auf dieser Seite sehen Sie jetzt schon, dass es Erreichbarkeiten gibt um das Krankenhaus herum mit über 30 und über 40 Minuten. All diese markierten Gebiete sind jetzt schon so weit.“
„Auf dieser Seite sehen Sie jetzt schon, dass es Erreichbarkeiten gibt um das Krankenhaus herum mit über 30 und über 40 Minuten. All diese markierten Gebiete sind jetzt schon so weit.“
Standortdiskussion schadet Kliniken
Wenn man mit Krankenhaus-Chefs über das Bündnis Klinik-Rettung und dessen Wortführer wie Klaus Emmerich spricht, sollte man denken, dass man positive Kommentare hört. Zumindest beim Vorstand des kommunalen Klinikverbundes AN Regiomed, Gerhard Sontheimer, ist allerdings das Gegenteil der Fall. Zweimal hat er es erlebt, dass Bürgerinitiativen für ein Krankenhaus seines Klinikverbunds getrommelt haben, weil sie es für bedroht hielten. Zweimal hat er sich darüber geärgert.
„Sobald die Diskussion gestartet war und eine mediale Berichterstattung stattgefunden hat, sind die Patientenzahlen sofort nach unten gegangen. Weil die Patienten sich dann wahrscheinlich sagen: Oh, vielleicht ist ja doch was dran, vielleicht werden die morgen geschlossen, ich orientiere mich gleich mal um. Es ist tatsächlich so, dass so eine Standortdiskussion sofort zu wirtschaftlichen Problemen eines Standorts führt. Und man kann mit so einer Diskussion tatsächlich auch einen Standort kaputt diskutieren oder kaputt schreiben.“
Aber der Krankenhaus-Vorstand stimmt Initiativen wie dem „Bündnis Klinikrettung“ in einem Punkt zu: Die Finanzierung der Kliniken über Fallpauschalen sollte grundlegend überarbeitet werden, findet er. Die Krankenhäuser müssten besser dafür bezahlt werden, wenn sie bestimmte Angebote vorhalten, auch wenn die nicht immer gebraucht werden.
„Ein Beispiel: Haben Sie eine Verbrennungs-Abteilung, haben Sie eigentlich ein Interesse daran, dass es möglichst wenig verbrannte Patienten gibt. Aber Sie haben natürlich die ganzen Vorhaltekosten dort für die Station, egal, ob jetzt verbrannte Patienten kommen oder nicht. Sie können aber nur abrechnen, wenn es verbrannte Patienten gibt. Das können Sie vielleicht in einem großen Krankenhaus mit vielen anderen Leistungen dann irgendwie ein bisschen querfinanzieren. Also gerade an dem Beispiel sehen sie, dass ein System, das Vorhaltekosten nicht finanziert, sondern nur getrieben ist von der Zahl der Patienten, nicht wirklich hundert Prozent sinnvoll ist.“
Im Koalitionsvertrag von SPD, Grünen und FDP findet sich nicht allzu viel über geplante Änderungen im Krankenhausbereich. Die Fallpauschalen sollen so umgestaltet werden, dass sie sich auch dann anwenden lassen, wenn Patienten nicht über Nacht im Krankenhaus bleiben, lässt sich aus dem Vertrag herauslesen. Außerdem ist vom „Ausbau multiprofessioneller, integrierter Gesundheits- und Notfallzentren“ die Rede.
„Sobald die Diskussion gestartet war und eine mediale Berichterstattung stattgefunden hat, sind die Patientenzahlen sofort nach unten gegangen. Weil die Patienten sich dann wahrscheinlich sagen: Oh, vielleicht ist ja doch was dran, vielleicht werden die morgen geschlossen, ich orientiere mich gleich mal um. Es ist tatsächlich so, dass so eine Standortdiskussion sofort zu wirtschaftlichen Problemen eines Standorts führt. Und man kann mit so einer Diskussion tatsächlich auch einen Standort kaputt diskutieren oder kaputt schreiben.“
Aber der Krankenhaus-Vorstand stimmt Initiativen wie dem „Bündnis Klinikrettung“ in einem Punkt zu: Die Finanzierung der Kliniken über Fallpauschalen sollte grundlegend überarbeitet werden, findet er. Die Krankenhäuser müssten besser dafür bezahlt werden, wenn sie bestimmte Angebote vorhalten, auch wenn die nicht immer gebraucht werden.
„Ein Beispiel: Haben Sie eine Verbrennungs-Abteilung, haben Sie eigentlich ein Interesse daran, dass es möglichst wenig verbrannte Patienten gibt. Aber Sie haben natürlich die ganzen Vorhaltekosten dort für die Station, egal, ob jetzt verbrannte Patienten kommen oder nicht. Sie können aber nur abrechnen, wenn es verbrannte Patienten gibt. Das können Sie vielleicht in einem großen Krankenhaus mit vielen anderen Leistungen dann irgendwie ein bisschen querfinanzieren. Also gerade an dem Beispiel sehen sie, dass ein System, das Vorhaltekosten nicht finanziert, sondern nur getrieben ist von der Zahl der Patienten, nicht wirklich hundert Prozent sinnvoll ist.“
Im Koalitionsvertrag von SPD, Grünen und FDP findet sich nicht allzu viel über geplante Änderungen im Krankenhausbereich. Die Fallpauschalen sollen so umgestaltet werden, dass sie sich auch dann anwenden lassen, wenn Patienten nicht über Nacht im Krankenhaus bleiben, lässt sich aus dem Vertrag herauslesen. Außerdem ist vom „Ausbau multiprofessioneller, integrierter Gesundheits- und Notfallzentren“ die Rede.
Und die Koalition schreibt, sie wolle die Krankenhausplanung „gemeinsam mit den Ländern zu einer sektorenübergreifenden Versorgungsplanung“ weiterentwickeln. Dass die Ampel-Parteien bei ihren Plänen für die Zukunft der Krankenhäuser recht allgemein bleiben, müsse erst einmal nichts Schlechtes sein, sagt der Klinik-Chef Sontheimer. Auch auf einer allgemeinen Basis könne man einiges verändern. Doch dass das in den nächsten dreieinhalb Jahren tatsächlich geschieht, glaubt er nicht.
„Ich sehe nur, dass diese Koalition aus drei Parteien besteht. Es ist ja mit zwei Parteien schon schwierig genug. Und die drei Parteien sind ja auch in den Details dessen, wie sie gestalten wollen im Gesundheitswesen, sehr unterschiedlich. Also die Vorstellungen der FDP sind sicherlich nicht in Deckung zu bringen mit den Vorstellungen der Grünen. Ob also dort, jenseits des politischen Willens, dann auch die Kraft dann besteht, so grundlegende Veränderungen zu schaffen, das wage ich doch zu bezweifeln.“
„Ich sehe nur, dass diese Koalition aus drei Parteien besteht. Es ist ja mit zwei Parteien schon schwierig genug. Und die drei Parteien sind ja auch in den Details dessen, wie sie gestalten wollen im Gesundheitswesen, sehr unterschiedlich. Also die Vorstellungen der FDP sind sicherlich nicht in Deckung zu bringen mit den Vorstellungen der Grünen. Ob also dort, jenseits des politischen Willens, dann auch die Kraft dann besteht, so grundlegende Veränderungen zu schaffen, das wage ich doch zu bezweifeln.“
Angebote stärker am Patienten ausrichten
Weniger pessimistisch zeigt sich der Chef der Deutschen Krankenhausgesellschaft, Gerald Gaß. Er hofft, dass die Bundesregierung den Kliniken einerseits mehr Geld dafür zukommen lässt, dass sie bestimmte Angebote vorhalten. Und er setzt darauf, dass die Mitglieder seines Verbandes mit dazu beitragen, dass sich das Angebot noch stärker nach den Bedürfnissen der Patienten richtet.
„Es geht also darum, dass Maximalversorger mit Schwerpunktkliniken, mit Grundversorgern wirklich Hand in Hand zukünftig arbeiten, eine Patientensteuerung gewährleistet ist. Telemedizinische Angebote aus den Maximalversorgungs-Standorten in die peripheren Standorte ermöglicht werden, Personalrotationen ermöglicht werden. Also wirklich eine intensive Form der Zusammenarbeit organisiert wird, dass wir die Rahmenbedingungen dafür schaffen. Und dass wir auch die ambulanten Potenziale der Krankenhäuser nutzen.“
Die ambulanten Potenziale der Krankenhäuser nutzen – das heißt nichts anderes, als dass die Kliniken stärker in Bereiche vordringen wollen, die derzeit niedergelassene Ärztinnen und Ärzte in ihren Praxen abdecken. Medizinerverbände wie etwa die Kassenärztliche Bundesvereinigung haben dagegen in den vergangenen Jahren heftigen Widerstand geleistet. Doch dieser Widerstand könnte bröckeln, glaubt die Chefin des AOK-Bundesverbandes, Claudia Reimann. Sie wünscht sich eine sogenannte „Drei plus Eins“-Lösung.
„Was ich schon sehe, ist, dass in den letzten Jahren da die Einsicht überall gewachsen ist, dass man nicht einfach so weitermachen kann, dass man stärker zusammenarbeiten muss. Unser Vorschlag ist eben, so ein Gremium zu schaffen auf der regionalen Ebene, wo die Ärzteschaft, die Krankenhäuser und die Kassen dabei sind - und plus eins ist eben dann das jeweilige Land, das ja auch jetzt die Verantwortung hat.“
Die Kassen als diejenigen, die für den Großteil der Behandlungskosten aufkommen, sollten bei der Zukunft der Krankenhäuser also mehr mitreden können, findet die AOK-Chefin – und gemeinsam mit den Praxis-Inhabern, den Kliniken und den Bundesländern prüfen, was wo gebraucht wird. Wobei Reimann weiß, dass sie dabei über vermintes Gelände spricht. Sie war bis Ende vergangenen Jahres für die SPD Landes-Gesundheitsministerin in Niedersachsen. Dabei konnte sie die Erfahrung machen, dass vor allem Politiker auf der kommunalen Ebene, die für einen Umbau der Krankenhauslandschaft werben, ihre Wiederwahl riskieren.
„Es darf natürlich für Kommunalpolitiker auch nicht zum Wahlkampfrisiko werden, wenn so die die Krankenhauslandschaft verändert, und eigentlich auch verbessert wird.“
„Es geht also darum, dass Maximalversorger mit Schwerpunktkliniken, mit Grundversorgern wirklich Hand in Hand zukünftig arbeiten, eine Patientensteuerung gewährleistet ist. Telemedizinische Angebote aus den Maximalversorgungs-Standorten in die peripheren Standorte ermöglicht werden, Personalrotationen ermöglicht werden. Also wirklich eine intensive Form der Zusammenarbeit organisiert wird, dass wir die Rahmenbedingungen dafür schaffen. Und dass wir auch die ambulanten Potenziale der Krankenhäuser nutzen.“
Die ambulanten Potenziale der Krankenhäuser nutzen – das heißt nichts anderes, als dass die Kliniken stärker in Bereiche vordringen wollen, die derzeit niedergelassene Ärztinnen und Ärzte in ihren Praxen abdecken. Medizinerverbände wie etwa die Kassenärztliche Bundesvereinigung haben dagegen in den vergangenen Jahren heftigen Widerstand geleistet. Doch dieser Widerstand könnte bröckeln, glaubt die Chefin des AOK-Bundesverbandes, Claudia Reimann. Sie wünscht sich eine sogenannte „Drei plus Eins“-Lösung.
„Was ich schon sehe, ist, dass in den letzten Jahren da die Einsicht überall gewachsen ist, dass man nicht einfach so weitermachen kann, dass man stärker zusammenarbeiten muss. Unser Vorschlag ist eben, so ein Gremium zu schaffen auf der regionalen Ebene, wo die Ärzteschaft, die Krankenhäuser und die Kassen dabei sind - und plus eins ist eben dann das jeweilige Land, das ja auch jetzt die Verantwortung hat.“
Die Kassen als diejenigen, die für den Großteil der Behandlungskosten aufkommen, sollten bei der Zukunft der Krankenhäuser also mehr mitreden können, findet die AOK-Chefin – und gemeinsam mit den Praxis-Inhabern, den Kliniken und den Bundesländern prüfen, was wo gebraucht wird. Wobei Reimann weiß, dass sie dabei über vermintes Gelände spricht. Sie war bis Ende vergangenen Jahres für die SPD Landes-Gesundheitsministerin in Niedersachsen. Dabei konnte sie die Erfahrung machen, dass vor allem Politiker auf der kommunalen Ebene, die für einen Umbau der Krankenhauslandschaft werben, ihre Wiederwahl riskieren.
„Es darf natürlich für Kommunalpolitiker auch nicht zum Wahlkampfrisiko werden, wenn so die die Krankenhauslandschaft verändert, und eigentlich auch verbessert wird.“
Besonders kleine Krankenhäuser sind gefährdet
Der Vorsitzende des Gesundheits-Sachverständigenrates der Bundesregierung, Ferdinand Gerlach, hält aber jeden Monat, der ohne eine Krankenhaus-Reform vergeht, für einen Monat zu viel. Er setzt sich zwar – wie viele andere Fachleute - dafür ein, die Zahl der Krankenhäuser zu verringern, damit an weniger Standorten bessere Medizin erbracht werden kann. Doch er hat die Sorge, dass diese Bereinigung ungeordnet verläuft. Das sei jetzt bereits der Fall.
„Im Augenblick werden die Krankenhäuser ökonomisch in die Ecke gedrängt. Gerade kleine Krankenhäuser haben Schwierigkeiten, überhaupt zu überleben. Und dann sterben, überspitzt gesagt, manchmal die falschen. Manchmal können kleine Krankenhäuser, die wir eigentlich brauchen in einer ländlichen Region, nicht überleben unter diesen Rahmenbedingungen. Und das ist schlecht.“
Und der Chef des Sachverständigenrates hofft, dass, wenn schon nicht auf ihn und sein Beratergremium gehört wird, dann vielleicht auf den Bundesrechnungshof. Der schrieb Ende 2020 bei einem Bericht an den Haushaltsausschuss des Bundestages, Deutschlands Krankenhäuser seien, so wörtlich, „seit Jahren unterfinanziert und ineffizient.“
„Im Augenblick werden die Krankenhäuser ökonomisch in die Ecke gedrängt. Gerade kleine Krankenhäuser haben Schwierigkeiten, überhaupt zu überleben. Und dann sterben, überspitzt gesagt, manchmal die falschen. Manchmal können kleine Krankenhäuser, die wir eigentlich brauchen in einer ländlichen Region, nicht überleben unter diesen Rahmenbedingungen. Und das ist schlecht.“
Und der Chef des Sachverständigenrates hofft, dass, wenn schon nicht auf ihn und sein Beratergremium gehört wird, dann vielleicht auf den Bundesrechnungshof. Der schrieb Ende 2020 bei einem Bericht an den Haushaltsausschuss des Bundestages, Deutschlands Krankenhäuser seien, so wörtlich, „seit Jahren unterfinanziert und ineffizient.“







![Hunderte von Helfern versuchen am 3.6.1998 im Wrack des verunglückten ICE 884 bei Eschede in der Nähe von Celle, Opfer des Zugunglücks zu bergen. Der Intercity-Express "Wilhelm Conrad Röntgen" von München nach Hamburg war mit etwa Tempo 200 gegen eine Brücke geprallt, die dabei zerfetzt wurde. Die Zahl der Todesopfer könnte auf weit über 100 steigen. Diese Schätzung nannte die Einsatzleitung der Rettungskräfte am Abend im Gespräch mit Bundesverkehrsminister Wissmann. Möglicherweise sind unter den noch nicht geborgenen Toten auch Kinder aus zwei Schulklassen. Rund 300 Menschen wurden verletzt, viele von ihnen schwer. Es handelt sich um das schwerste Zugunglück in Deutschland seit 20 Jahren. [dpabilderarchiv] Hunderte von Helfern versuchen am 3.6.1998 im Wrack des verunglückten ICE 884 bei Eschede in der Nähe von Celle, Opfer des Zugunglücks zu bergen. Der Intercity-Express "Wilhelm Conrad Röntgen" von München nach Hamburg war mit etwa Tempo 200 gegen eine Brücke geprallt, die dabei zerfetzt wurde. Die Zahl der Todesopfer könnte auf weit über 100 steigen. Diese Schätzung nannte die Einsatzleitung der Rettungskräfte am Abend im Gespräch mit Bundesverkehrsminister Wissmann. Möglicherweise sind unter den noch nicht geborgenen Toten auch Kinder aus zwei Schulklassen. Rund 300 Menschen wurden verletzt, viele von ihnen schwer. Es handelt sich um das schwerste Zugunglück in Deutschland seit 20 Jahren. [dpabilderarchiv]](https://bilder.deutschlandfunk.de/7b/1c/99/87/7b1c9987-85ad-48de-a9ef-d7cc27234184/eschede-ice-zugunglueck-100-1920x1080.jpg)